Recrudescence des maltraitances infantiles, hausse des syndromes dépressifs, isolement et retards dans l’éducation… Enfants et adolescents paient un lourd tribut à la pandémie. En première ligne pour veiller à leur bien-être physique et mental, les cliniciens peuvent pourtant se sentir dépourvus face à de telles situations. Comment réagir face à une suspicion de maltraitance ? Quand y penser et quels outils mobiliser ? Quelle prise en charge ?
Les réponses du Dr Martine Balençon, pédiatre et médecin légiste, cofondatrice de la Société française de pédiatrie médico-légale et coordinatrice de leur dernier ouvrage, Pédiatrie médico-légale. Mineurs en danger : du dépistage à l’expertise pour un parcours spécialisé protégé.
Quelles répercussions de la pandémie observe-t-on chez les enfants vulnérables ?
Les confinements liés à l’épidémie de Covid-19, ayant obligé les familles à vivre en huis clos, ont exposé beaucoup d’enfants à une situation de danger intrafamilial accru. Dès la sortie du premier confinement, on a observé une augmentation des sollicitations téléphoniques et par mail pour des situations de mineur en danger, en particulier au 119 : + 56 % d’appels entre le 18 mars et le 10 mai 2020, par rapport à la même période en 2019 ; + 113 % de recours directs par les écoutants aux services de police, gendarmerie ou Samu ; enfin, + 30 % d’informations préoccupantes transmises aux services départementaux de protection de l’enfance.
Aujourd’hui, près de 1 an après, bien que les chiffres soient encore parcellaires, l’augmentation est indéniable sur le terrain : sur le plan quantitatif, il y a une recrudescence des violences, et sur le plan qualitatif elles paraissent plus graves, avec des situations particulièrement dégradées. Les enfants et les adolescents paient également un lourd tribut sur le plan du mal-être psychique. Avec une double peine pour les enfants les plus vulnérables et les familles qui ne sont pas suffisamment accompagnées : aller mal dans une famille normo-fonctionnante n’est, bien sûr, pas la même chose qu’aller mal dans une famille où le support parental est absent, où les enfants ne s’inscriront donc pas dans un parcours de soins…
En définitive, c’est la question de l’intérêt supérieur de l’enfant dans la gestion de cette crise qui se pose, et plus largement dans la réflexion en santé publique, d’autant plus en ce moment, avec le variant delta et alors que les services sont déjà saturés d’enfants en mal-être et qu’il n’y a pas une grande disponibilité de pédopsychiatres…
C’est là qu’apparaît toute l’importance du « médecin de l’enfant », qu’il soit médecin généraliste, pédiatre ou médecin de PMI, puisqu’il est le premier acteur de santé intervenant auprès des enfants et des adolescents. D’où l’importance aussi d’avoir une démarche globale en santé, au sens OMS du terme (physique, psychique, social).
Y a-t-il du nouveau qui se profile, en particulier avec le nouveau cadre national de référence de la HAS pour les enfants en danger ou à risque ?
L’un des points positifs est l’effort pour que les parcours en santé pour ces enfants soient dans une démarche intégrée et graduée. Il y a une volonté – que l’on salue – d’œuvrer pour le maillage territorial pour les enfants en danger, confié aux ARS, avec les médecins référents de protection de l’enfance, les structures hospitalières spécialisées et les départements.
Concrètement, il s’agit de traiter les difficultés de santé des enfants et adolescents en danger de la même façon que l’on traite d’autres pathologies, c’est-à-dire en les pensant en termes de parcours de soins – comme on le ferait pour un cancer, par exemple : face à une suspicion, on prescrit des examens complémentaires, on demande des avis, on adresse éventuellement au spécialiste, et ainsi de suite. Dans notre équipe, à Rennes, cette approche interdisciplinaire fait ses preuves : des médecins traitants demandent les avis d’experts pour les diagnostics différentiels, on est à plusieurs pour examiner les dossiers, discuter du besoin d’examens complémentaires ou d’une hospitalisation, etc. ; cela permet, en somme, d’accroître et améliorer la vigilance.
Dans ce parcours de soins, les médecins traitants ont un rôle fondamental à jouer, et à mon sens d’une façon un peu différente de ce que l’on entend souvent – à savoir l’accent mis sur la nécessité de savoir absolument faire un signalement et/ou une information préoccupante… Certes, il est important de connaître ces procédures mais, pour filer la métaphore du cancer, demande-t-on à un généraliste de savoir réaliser une exérèse complète d’une tumeur ? Il est en effet bien plus important de savoir, déjà, bien repérer une situation de maltraitance et de bien orienter le patient ensuite, en fonction de la gravité. Car dans ce parcours de soins, tous les maillons de la chaîne sont importants : chacun est concerné, mais ne fait pas tout, et ne le fait pas tout seul.
En consultation, quels sont donc les signes à repérer ?
D’abord, il faut toujours garder à l’esprit que les symptômes qu’on constate lors d’une consultation peuvent être en lien avec des violences (physiques, sexuelles, psychologiques, dont l’exposition aux violences conjugales : maltraitances « par commission ») et/ou des négligences (maltraitances « par omission »), des situations qui d’ailleurs s’emboîtent souvent. Rappelons que selon une étude parue en 2009 dans le Lancet, les maltraitances concerneraient 1 enfant sur 10 dans les pays à hauts revenus (et, difficiles à quantifier, elles sont sans doute sous-estimées)… Il faut donc toujours les avoir dans son spectre étiologique, pour reprendre l’image du cancer, comme la première chose qu’on craint et à laquelle on pense.
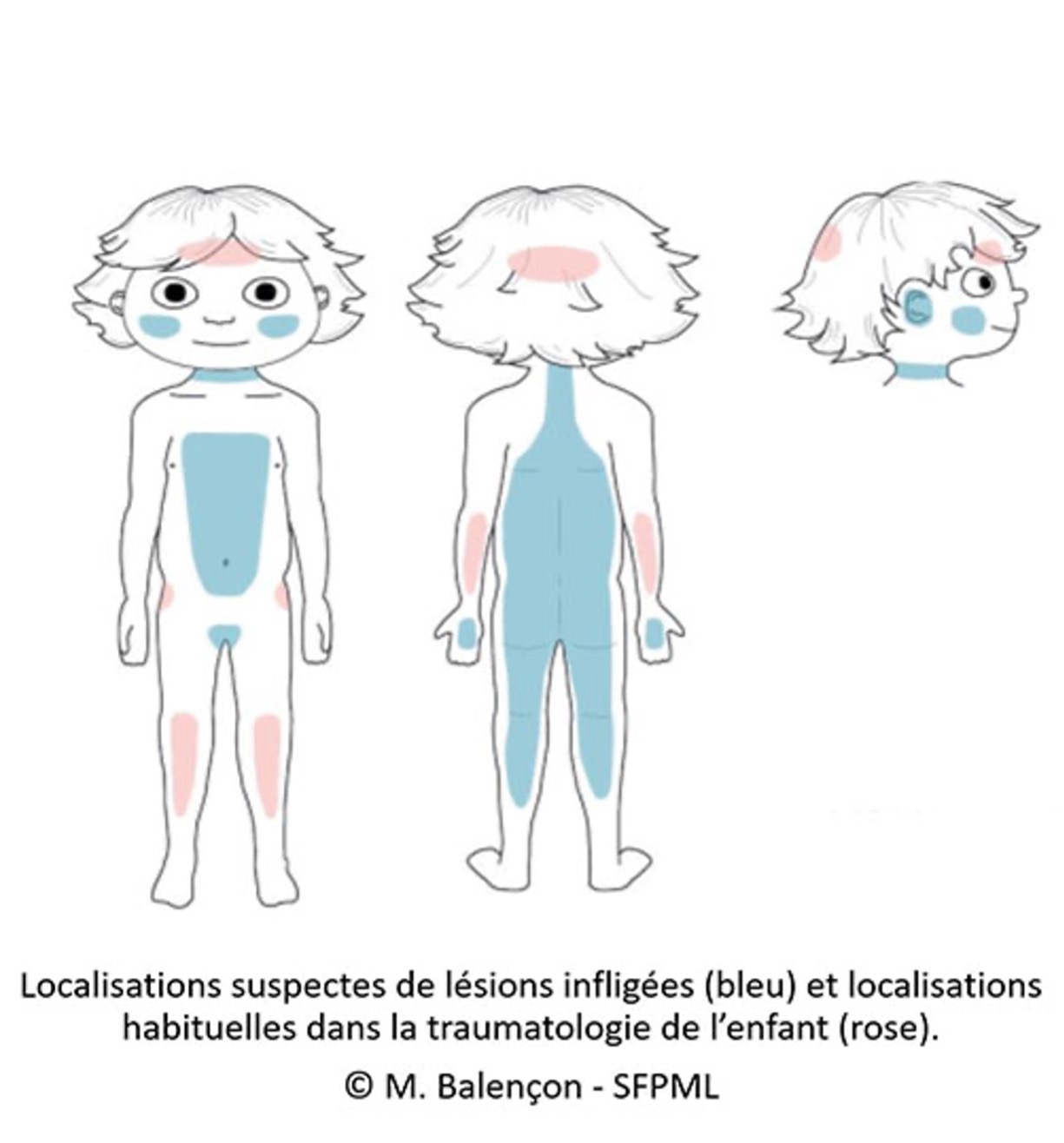
Un certain nombre de feux rouges doivent alerter le praticien. Chez un enfant non déambulant, les lésions traumatiques (ecchymose, hématome, plaie…) sont une alerte rouge au même titre qu’un purpura fébrile, imposant de référer l’enfant dans un structure hospitalière, pour réaliser un bilan à la recherche de lésions profondes associées (radiographies du squelette, imagerie crânienne, fond d’œil) et un bilan de coagulation. Cutanées dans 90 % des cas, principalement situées à l’extrémité céphalique, elles peuvent aussi toucher les muqueuses.
À tout âge : les lésions pour lesquelles l’explication donnée varie (selon le moment, la personne interrogée…), ou pour lesquelles il y a une incohérence avec le niveau de développement de l’enfant ou le mécanisme invoqué, les plaintes récurrentes sans cause claire (douleurs abdominales, maux de tête…), les antécédents d’accidents domestiques répétés, le retard de recours aux soins doivent alerter. Ainsi, les lésions nombreuses d’allure traumatique, sans explication plausible, prenant la forme d’un objet « vulnérant » (main, bâton, câble, etc. ; par exemple, brûlures à bord net, pouvant résulter d’une immersion, atteignant les zones habituellement protégées), a fortiori dans des localisations suspectes (v. figure ci-dessous), doivent alerter le médecin et le conduire à demander un avis spécialisé. L’association de lésions de types différents (morsures, griffures, brûlures, ecchymoses, etc.) doit alerter également, tout comme les signes de négligence tels qu’une dénutrition, une hypotrophie staturopondérale ou un nanisme psychosocial.
Quant aux symptômes de maltraitance psychologique, un comportement craintif, de repli sur soi, avec un évitement du regard, voire une agressivité, mais aussi à l’inverse une recherche de contact ou d’affection sans discernement, des troubles du sommeil ou du comportement alimentaire doivent aussi alerter.
Un enfant plus grand (ayant acquis la parole) chez qui l’on suspecte une maltraitance doit pouvoir être entendu : il est important, lorsqu’on aborde le sujet avec lui, qu’il puisse en faire un récit libre, donc que les questions soient ouvertes et non suggestives : « peux-tu me raconter/m’en dire plus/me parler de ce qui se passe ?... » ; ou bien, si une question directive est introduite, le faire par « comment ? » (« comment se passe la journée, les repas, le coucher, etc. ? »). Les propos sont notés fidèlement dans le dossier médical de l’enfant (en notant aussi qui est présent lors de l’entretien).
Finalement, il faut garder à l’esprit que, paradoxalement, la plupart du temps ce sont les parents eux-mêmes qui viennent montrer les lésions (car un parent maltraitant peut vouloir montrer les lésions de son enfant et aussi les voir soignées, ou bien il se peut que dans un couple il y ait celui qui fait et celui qui est présent). C’est quelque chose qui prend souvent au dépourvu les praticiens.
Quand le diagnostic est suspecté, que faire de cette information ? Comment réagir et gérer la situation ?
Il est important d’y avoir réfléchi en amont, de s’être mis en situation, tout d’abord pour être préparé psychologiquement ; se demander : « quel effet ça va me faire le jour où ça va m’arriver ? » ; « comment vais-je me positionner, est-ce que je vais y croire ? », etc. L’enfance en danger est un phénomène qui touche profondément du point de vue émotionnel, ce qui peut conduire le praticien au déni et à la sidération, ou bien à la projection d’une situation personnelle…
Ensuite, y avoir pensé en amont permet aussi de savoir ce qu’on met dans sa « boîte à outils » : connaître au préalable les coordonnés des personnes vers qui on pourra s’orienter – le service pédiatrique et/ou l’équipe de pédiatrie médico-légale de référence, les acteurs départementaux, en particulier le médecin référent « protection de l’enfance » des départements, la Cellule de recueil des informations préoccupantes (CRIP) à qui on pourra éventuellement adresser un écrit (l’information préoccupante), voire les acteurs judiciaires, la police ou la gendarmerie, etc. Pour une mise à l’abri, un avis et une évaluation, le médecin peut adresser l’enfant ou l’adolescent aux urgences pédiatriques ou dans une unité spécialisée en fonction du maillage territorial (unité d’accueil pédiatrique des enfants en danger [UAPED], unité hospitalière pédiatrique spécialisée en protection de l’enfance, unité médico-judiciaire, service de pédiatrie…).
En d’autres termes, avoir un « plan d’action », intégrant la clinique des maltraitances et les outils pour y répondre dans la pratique quotidienne.
En bref, les clés sont l’interdisciplinarité et la connaissance des acteurs locaux car, je le répète, il ne s’agit pas pour le praticien de tout faire tout seul, mais au contraire d’intégrer l’enfant en danger dans un parcours de soins (et, ce faisant, de s’intégrer lui-même dans une « boucle » plus large). Ce sont des choses difficiles à voir, à gérer, face auxquelles il faut rester humble : repérer des maltraitances, faire des signalements, etc., cela demande de grandes compétences, mais aussi d’avoir la tête bien accrochée. C’est de la consultation complexe ; certes, une affaire de spécialistes, mais qui doit être traitée par l’ensemble des acteurs dont ceux de la santé !
Propos recueillis par Laura Martin Agudelo, La Revue du Praticien
Pour en savoir plus :
Balençon M, SFPML. Repérage des situations de violence chez les enfants et les adolescents en sortie de confinement. Rev Prat 2020;70(7);765-8.
Balençon M. Repérage des situations d’enfants et d’adolescents en danger et conduite à tenir (vidéo). Preuves & Pratiques 2021.
SFPML, Balençon M (coord.). Pédiatrie médico-légale. Mineurs en danger : du dépistage à l’expertise pour un parcours spécialisé protégé. Paris: Elsevier; 2020.


