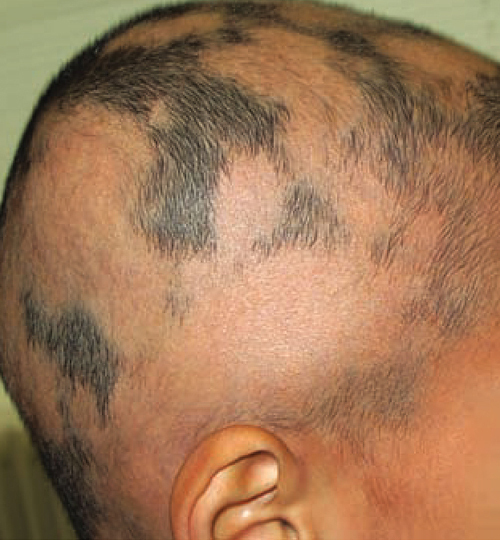
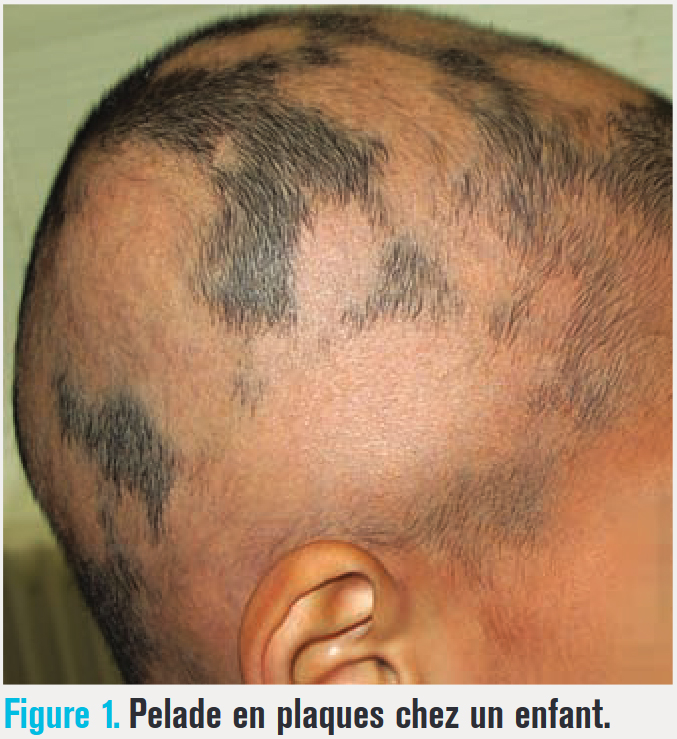
Le risque de pelade au cours d’une vie est estimé à 2,1 %. C’est une pathologie d’origine auto-immune, qu’il faut savoir différencier des autres causes d’alopécie. Focus sur les formes cliniques, les nouveautés thérapeutiques et l’attitude pratique de prise en charge, photos et arbres décisionnels à l’appui.
Cette maladie affecte des sujets plutôt jeunes (les deux tiers ayant moins de 30 ans), sans prédominance de sexe. L’incidence familiale varie selon les études (jusqu’à 1 cas sur 4).
Formes cliniques et évolution
À la différence des alopécies cicatricielles, les follicules pileux ne sont pas détruits : les orifices pilaires restent donc apparents. La pelade se manifeste le plus souvent sous forme de plaque(s), ronde(s) ou ovalaire(s), unique ou multiples, d’évolution centrifuge (fig. 1).
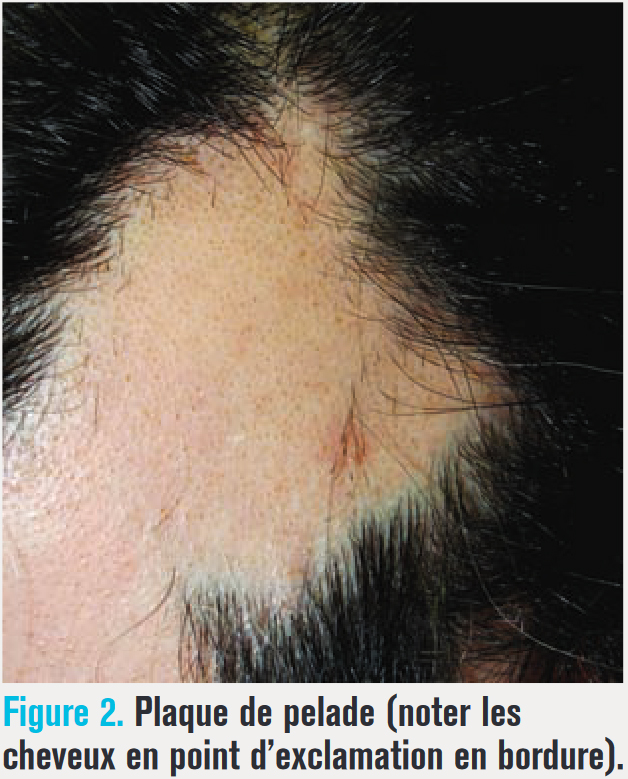
On note à la bordure des plaques, en phase active, des cheveux dits « en point d’exclamation » : en forme de petite massue de quelques millimètres, peu adhérents au cuir chevelu (fig. 2). Des cheveux blancs et/ou du duvet peuvent persister au sein des zones atteintes.
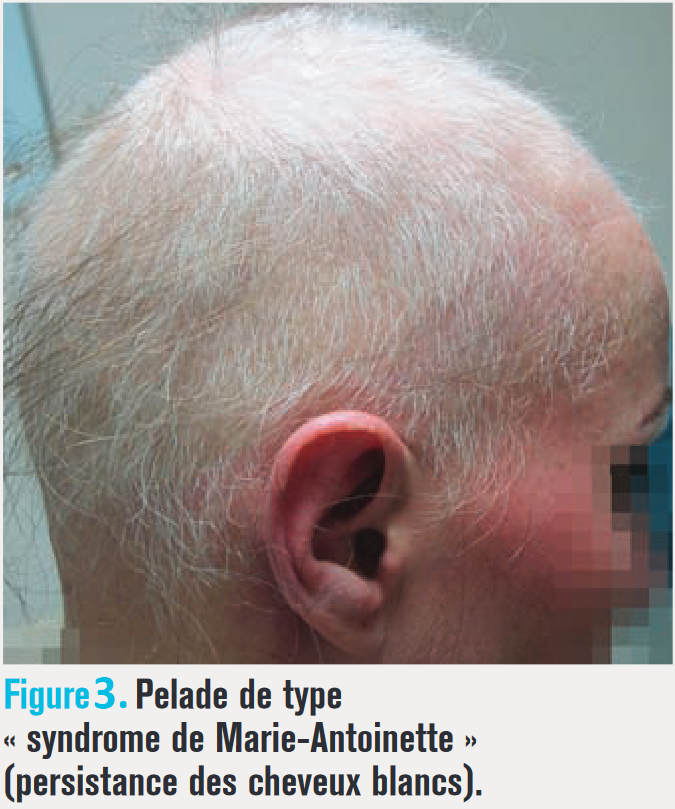
Lorsque l’atteinte affecte l’ensemble du cuir chevelu, on parle de pelade décalvante totale ; lorsque la pilosité corporelle est aussi atteinte, de pelade universelle. Une forme assez courante et plutôt rebelle, nommée pelade ophiasique, débute en zone occipitale et remonte au-dessus des oreilles. Plus exceptionnellement, la pelade est diffuse. L’alopécie peut aussi atteindre les sourcils, les cils, la barbe ou des zones corporelles. La chute brutale des seuls cheveux pigmentés chez un sujet « poivre et sel » entraîne le « syndrome de Marie Antoinette » (fig. 3).
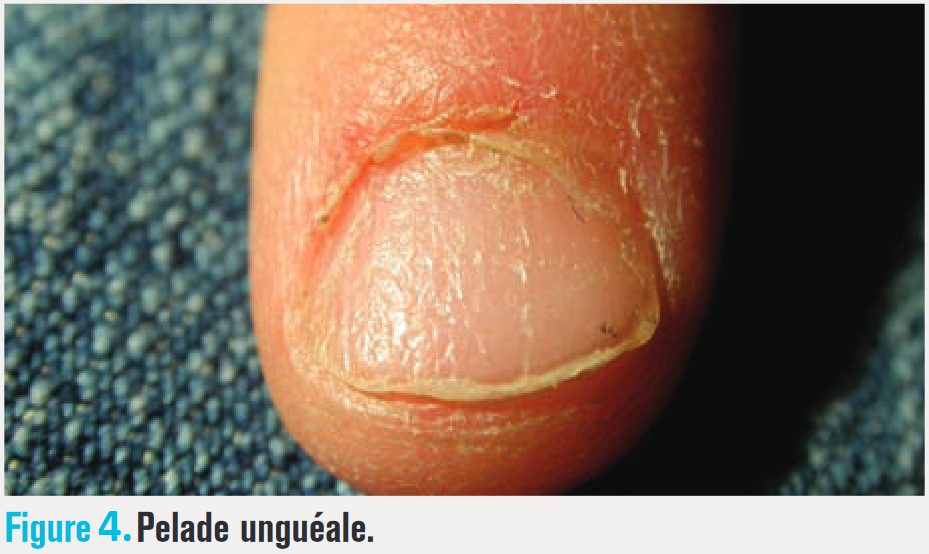
L’atteinte des ongles peut provoquer différentes dystrophies (fig. 4) dont les dépressions ponctuées (comme un dé à coudre), une trachyonychie (les ongles sont ternes comme s’ils avaient été frottés longitudinalement avec du papier de verre), un érythème lunulaire en mottes (la lunule a des taches rosées).
La pelade évolue par épisodes dont le rythme et l’importance sont variés. La repousse spontanée est fréquente : elle intervient en 6 mois dans 60 % des cas où la pelade affecte moins de 40 % de la surface du cuir chevelu. Elle est moindre et plus lente pour les pelades ophiasiques, et davantage réduite pour celles décalvantes. Selon certaines études, l’importance de la surface initiale atteinte chez l’enfant pourrait déterminer de manière proportionnelle la gravité future de la maladie.
Outre le terrain atopique, dont la prévalence semble augmentée, l’association à d’autres maladies auto-immunes est fréquente : thyroïdites – de Hashimoto principalement –, vitiligo, maladie cœliaque, psoriasis, maladie de Biermer. Mais il n’est pas recommandé de faire un bilan systématique en l’absence de symptomatologie évocatrice. La trisomie 21 semble aussi favoriser le risque.
Quelles causes ? Il existe de manière certaine un terrain génétique prédisposé. Un stress est parfois noté précédant un épisode, mais ce phénomène reste statistiquement marginal selon les études réalisées de manière rigoureuse, et sans corrélation significative. Le rôle déclenchant de putatifs foyers infectieux régionaux (dents…) est une notion obsolète.
Le diagnostic est purement clinique. Il peut être aidé d’un examen au dermatoscope.
Quels diagnostics différentiels ?
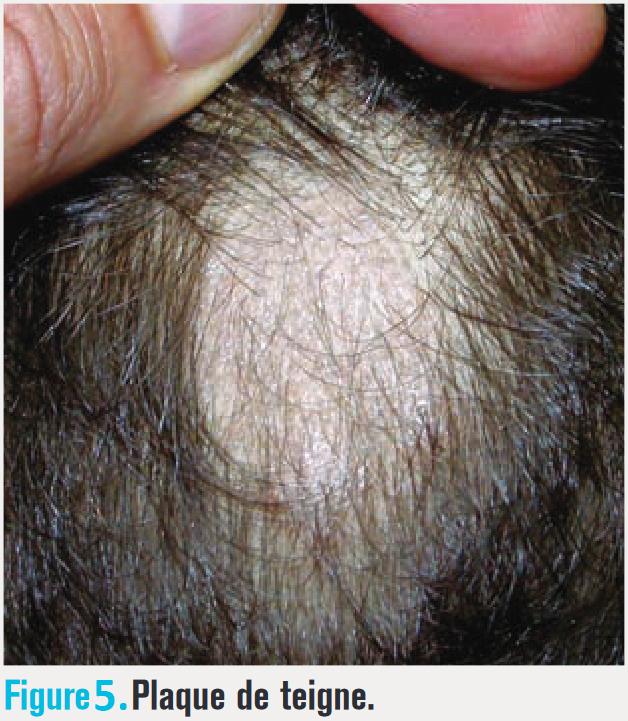
Dans les teignes, des squames, des croûtes ou des pustules sont présentes (fig. 5), mais au moindre doute un prélèvement doit être réalisé.
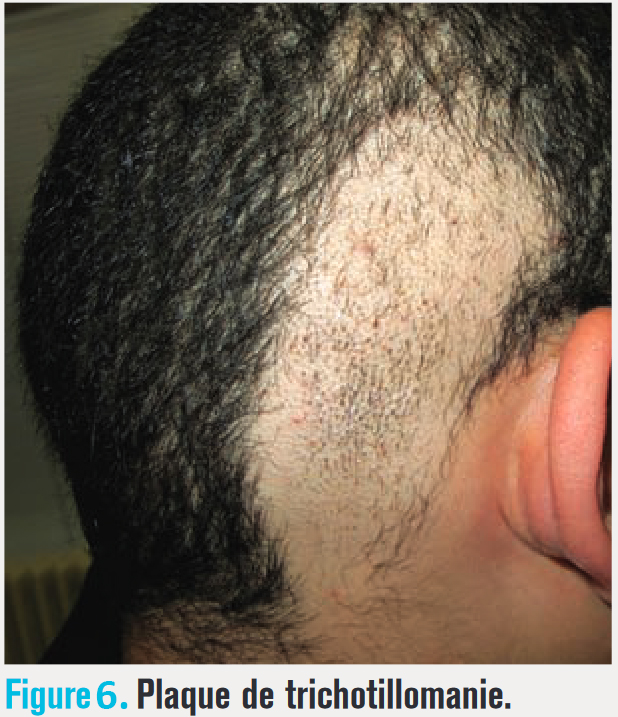
Dans la trichotillomanie (arrachage de cheveux ou poils), les plaques sont plus irrégulières et les cheveux cassés sont adhérents lors d’un test avec une pince (fig. 6).
Dans les alopécies cicatricielles, les orifices pilaires sont absents ; si un érythème ou des croûtes sont associées à l’alopécie, demander un avis dermatologique.
Quels traitements ?
Aucun traitement ne s’est montré particulièrement efficace.
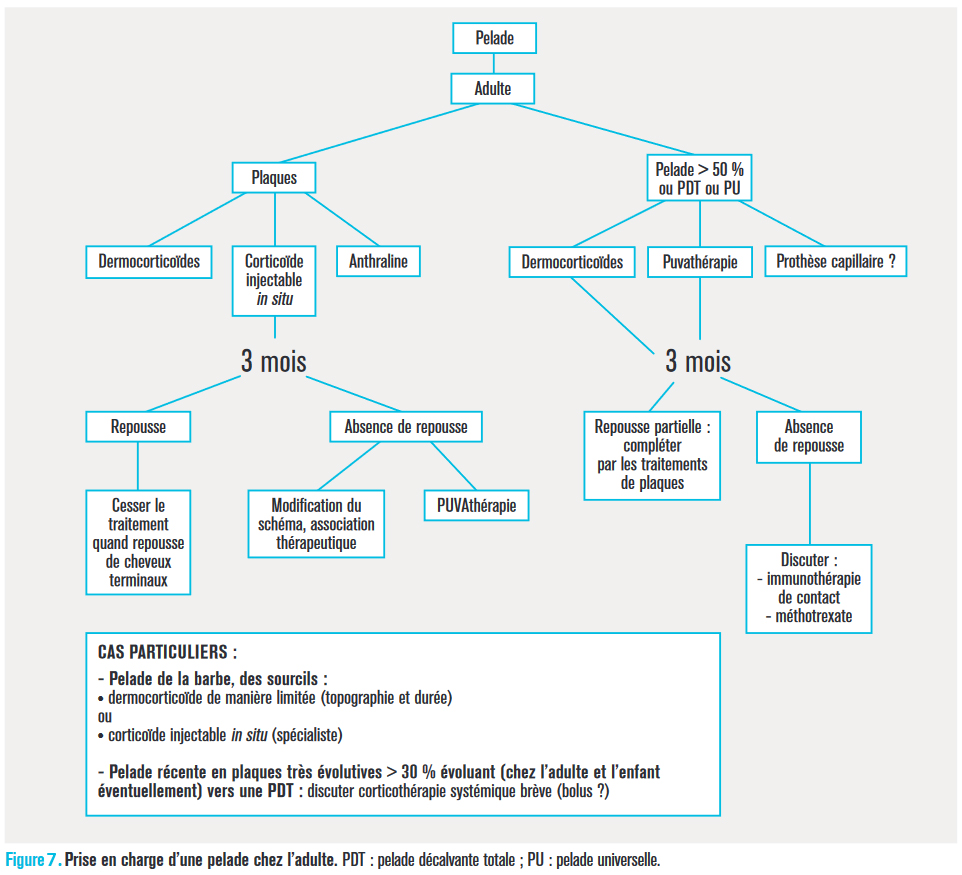
Les corticoïdes locaux sont le traitement de première intention (fig. 7) des pelades en plaques même très étendues : leur efficacité est démontrée sous forme topique, en gel ou mousse (niveau 4, ou 3 chez le jeune enfant) car la repousse apparaît en regard des zones traitées. En cas de pelade décalvante totale ou universelle, une repousse complète est attendue dans environ 20 % des cas. Sous forme injectable intradermique profonde (le plus souvent acétonide de triamcinolone dilué entre 5 et 10 mg/mL pour le cuir chevelu), ils sont utiles dans les pelades localisées ou les sourcils.
Le minoxidil épaissit et permet l’allongement des cheveux présents mais n’agit pas sur le processus.
Pour des pelades en plaques, le dioxyanthranol (dithranol, anthraline), prescrit en préparation magistrale (0,5-3 %), peut être utilisé en contact bref de 15 minutes avant d’être éliminé par lavage. Le mode d’utilisation doit être bien expliqué au patient pour apporter un bénéfice sans trop d’effets indésirables (irritation locale, pustules, adénopathies, hyperpigmentation locale, et taches sur les objets et linges en contact avec le produit).
En cas de résistance aux traitements précédents ou dans les pelades très étendues, la PUVAthérapie réalisée en cabine, chez le dermatologue, peut s’avérer utile (davantage que les UVB TL01). Compte tenu du caractère carcinogène sur le long terme, elle doit être limitée en nombre de séances, réservée à l’adulte, les sujets de phototype clair étant particulièrement surveillés. Trente séances (2 ou 3 par semaine) permettent de juger de l’effet du traitement ; la poursuite est ainsi décidée généralement à ce terme.
Si échec (fig. 7), l’immunothérapie de contact est possible dans quelques centres spécialisés : elle consiste à sensibiliser les patients à une molécule isolée (en général la diphéncyprone) et entretenir un eczéma léger à modéré sur les zones atteintes du cuir chevelu ; la cible créée étant à l’origine d’un nouvel infiltrat lymphocytaire, cela pourrait ainsi favoriser une forme de compétition antigénique positive.
Dans des cas très particuliers de pelades rapidement extensives, évoluant vers un stade décalvant, une corticothérapie systémique peut être proposée (bolus de méthylprednisolone : 2 x 250 mg/j, 3 jours consécutifs chez l’adulte).
De nouvelles pistes thérapeutiques ?
Les interleukines 2 à petite dose, les anti-JAK (tofacitinib, ruxolitinib, baricitinib) et un anti-IL17 sont à l’étude. Le tofacitinib est le plus étudié avec des résultats intéressants mais au prix d’effets secondaires importants et d’un coût de traitement élevé. Récemment, deux essais cliniques de phase III publiés dans le NEJM ont montré un effet significatif du baricitinib sur la repousse de cheveux à 36 semaines.
Toutefois, comme pour tout traitement de la pelade, l’effet est suspensif, et les événements indésirables potentiels ne sont pas négligeables pour une pathologie évoluant au long cours chez des patients souvent jeunes. Des formes topiques sont en développement.
Quels autres moyens de prise en charge ?
L’aide apportée par une prothèse capillaire peut être majeure dans les pelades sévères. Une prescription médicale permet sa prise en charge par la Sécurité sociale.
Dans les pelades touchant le visage (absence de sourcil), le bénéfice apporté par un tatouage est net, surtout chez la femme. Dans certains cas, un soutien psychologique spécialisé peut être utile.
Attitude pratique
L’altération de la qualité de vie est un point fondamental à prendre en compte. Elle n’est pas directement liée à la surface atteinte ni à l’ancienneté de la maladie. De nombreux facteurs entrent en ligne de compte : individuels (coupe de cheveux, habitudes de rasage, antécédents familiaux…), topographie des plaques, sexe, âge, profession, association avec une atopie… Un autre paramètre décisionnel est : « qui demande ? », car ce peut être des proches alors que le patient lui-même n’envisage pas sa pathologie de la même manière (un jeune enfant, par exemple).
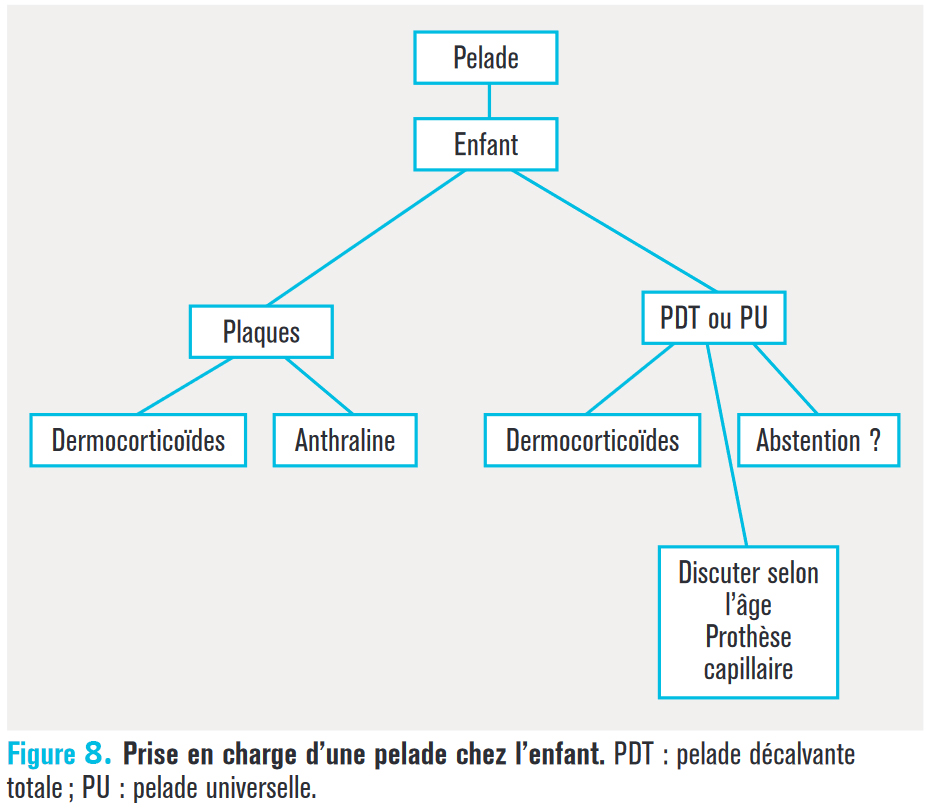
Il faut que le patient comprenne le caractère suspensif des traitements. La difficulté réside le plus souvent dans la prise en charge des pelades étendues, en particulier chez l’enfant (fig. 8). L’attitude pragmatique consiste alors à trouver des compromis selon les possibilités et les risques encourus, à traiter ce qui gêne, sans bercer d’illusions ni décourager, en s’attachant à améliorer la qualité de vie du patient. La prise en charge n’est pas systématiquement thérapeutique : le patient a besoin parfois juste d’explications et d’être rassuré.
Assouly P. Pelade. Rev Prat 2017;67(5):533-7.
Baltazard T. Teignes et pelades. Rev Prat Med Gen 2020;34(1033);36-7.