Un enfant âgé de 13 ans consulte en raison de l’apparition d’une éruption vésiculeuse évoluant depuis vingt-quatre heures, associée à des douleurs de type décharges électriques au niveau de la cuisse. L’enfant a un antécédent de varicelle contractée un an auparavant et un syndrome néphrotique pour lequel il est suivi et traité par corticothérapie au long cours depuis l’âge de 11 ans.
Ce tableau clinique coïncide avec une augmentation des doses de prednisone à 2 mg/kg/j depuis une semaine.
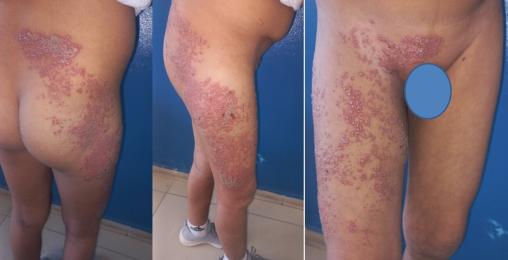
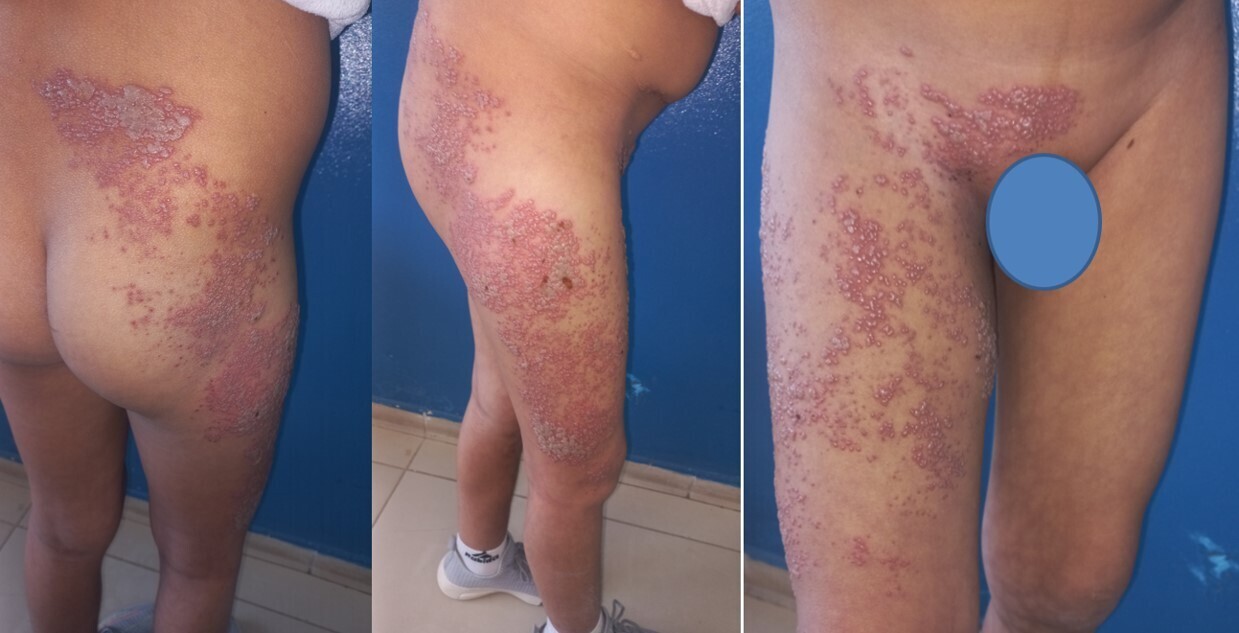
L’enfant est en bon état général mais l’examen clinique révèle la présence de vésicules groupées en bouquets sur un fond érythémateux, situées au niveau de la région lombaire, de la fesse, du pubis et descendant vers la face antéro-latérale de cuisse droite, respectant ainsi la topographie métamérique des dermatomes de L1 à L3 (fig. 1). Le reste de l’examen somatique est normal.
Le diagnostic de zona lombaire est retenu et un traitement par valaciclovir à la dose de 500 mg, trois fois par jour, est instauré pour une durée de sept jours, associé à des soins locaux et à un traitement antalgique.
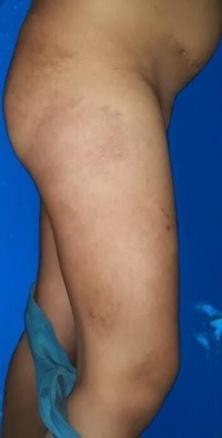
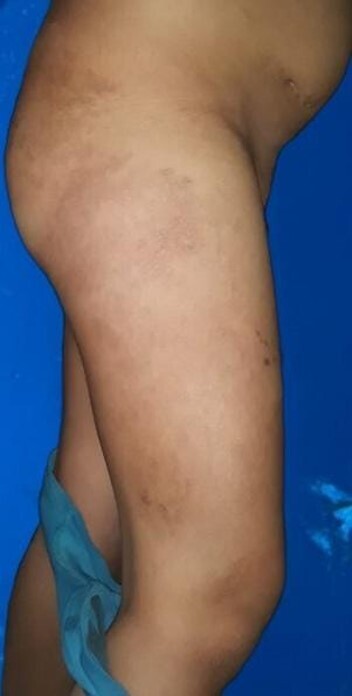
L’évolution sous traitement est favorable, avec une régression progressive des lésions vésiculeuses et une cicatrisation complète après huit jours. Seules quelques cicatrices hyperpigmentées persistent (fig. 2). Aucun signe de complication post-zostérienne n’est observé au cours du suivi.
Ce tableau clinique coïncide avec une augmentation des doses de prednisone à 2 mg/kg/j depuis une semaine.
L’enfant est en bon état général mais l’examen clinique révèle la présence de vésicules groupées en bouquets sur un fond érythémateux, situées au niveau de la région lombaire, de la fesse, du pubis et descendant vers la face antéro-latérale de cuisse droite, respectant ainsi la topographie métamérique des dermatomes de L1 à L3 (fig. 1). Le reste de l’examen somatique est normal.
Le diagnostic de zona lombaire est retenu et un traitement par valaciclovir à la dose de 500 mg, trois fois par jour, est instauré pour une durée de sept jours, associé à des soins locaux et à un traitement antalgique.
L’évolution sous traitement est favorable, avec une régression progressive des lésions vésiculeuses et une cicatrisation complète après huit jours. Seules quelques cicatrices hyperpigmentées persistent (fig. 2). Aucun signe de complication post-zostérienne n’est observé au cours du suivi.
Références
1. Malbos D. Le zona. Actualités Pharmaceutiques 2024;63(638):29-32.
2. Banejee A. Zona de l’enfant. Archives de Pédiatrie 1998;5(2):199-203.
3. Choudhury T, Bera T, Chowdhury K. Herpes zoster infection in a case of nephrotic syndrome (On alternate day prednisolone therapy). A case report. International Journal of Science and Healthcare Research 2024;9(2):133-4.
4. Karabinta Y, Gassama M, Dicko A, et al. Zona post-varicelle cortico-induit chez un enfant de 9 ans. Journal de Pédiatrie et de Puériculture 2018;31(3):168-70.
2. Banejee A. Zona de l’enfant. Archives de Pédiatrie 1998;5(2):199-203.
3. Choudhury T, Bera T, Chowdhury K. Herpes zoster infection in a case of nephrotic syndrome (On alternate day prednisolone therapy). A case report. International Journal of Science and Healthcare Research 2024;9(2):133-4.
4. Karabinta Y, Gassama M, Dicko A, et al. Zona post-varicelle cortico-induit chez un enfant de 9 ans. Journal de Pédiatrie et de Puériculture 2018;31(3):168-70.
Une question, un commentaire ?