La fragilité et ses outils de dépistage restent mal connus en soins primaires . Pourtant, l’Académie de médecine a montré dans un rapport de 2022 qu’une prévention gérontologique basée sur la fragilité était efficace pour améliorer ou préserver les capacités fonctionnelles des seniors à risque. Un état de l’art clinique sur la fragilité, détaillant son dépistage et sa prise en charge aujourd’hui, vient d’être publié le 10 février 2026 dans Annals of Internal Medicine. Qu’en retenir ?
Plus qu’un concept
La fragilité n’a pas de définition consensuelle. Les auteurs la décrivent comme « un syndrome de dérèglement physiologique et fonctionnel touchant plusieurs systèmes de l'organisme, qui se traduit par une homéostasie compromise et une vulnérabilité accrue à une détérioration de l'état de santé ». Une définition proche de celle de l’Académie de médecine, qui y voit « un syndrome clinique caractérisé par une diminution des réserves physiologiques et de la résistance aux facteurs de stress ». Elle précède la dépendance.
Même si la fragilité peut toucher des personnes qui ne sont pas encore âgées, elle est particulièrement intéressante à dépister chez les seniors, notamment chez les plus de 70 ans sans maladie grave ou dépendance avérée. En effet, elle touche 15 à 25 % des 65 ans et plus vivant à domicile, et elle expose à un surrisque d’évènements graves (chutes, perte d’autonomie, institutionnalisation, décès) à court terme (1 - 3 ans), alors même qu’elle est parfois réversible via des actions ciblées.
Facteurs de risque
On en distingue 5 catégories :
- facteurs sociodémographiques : grand âge, sexe féminin, minorité ethnique, faible statut socioéconomique ou niveau d’études ;
- cliniques : surpoids/obésité ou insuffisance pondérale, maladie chronique, multimorbidité, polymédication, antécédents de chutes, perte d’autonomie dans les activités de la vie quotidienne ;
- psychologiques : dépression, solitude, autoévaluation d’un mauvais état de santé ;
- hygiénodiététiques : tabagisme, inactivité physique, alimentation déséquilibrée ou malnutrition ;
- biologiques : marqueurs pro-inflammatoires (augmentation de l’IL- 6 et de la CRP), métaboliques ou endocriniens (diminution de l’IGF- 1, déficit androgénique), déficit en vitamine D.
Beaucoup de ces facteurs de risque sont bidirectionnels, c’est-à-dire qu’être fragile augmente, en retour, leur prévalence.
Deux approches
La fragilité est conceptualisée suivant 2 principaux modèles, avec des implications sur le diagnostic :
- le modèle de Fried, qui considère la fragilité comme un phénotype physique. Dans ce modèle, la présence de 3 items ou plus parmi les 5 critères physiques de Fried (voir encadré 1) permet de poser le diagnostic. La plupart des outils d’évaluation rapide en sont dérivés, comme la Frail scale (voir plus bas) ;
- le modèle de Rockwood, qui caractérise la fragilité comme une accumulation de déficits dans différents domaines, requiert une évaluation multidomaine intégrant des critères cognitifs, sociaux et de santé (30 à 70 items). Dans ce modèle, on entre dans la fragilité à partir d’un certain seuil de déficits parmi les items évalués (20 - 30 %, selon les cas). Quelques outils d’évaluation rapide comme le Clinical frailty scale (voir plus bas) en découlent.
Pré-fragilité
Les gériatres distinguent 3 états de la personne âgée : robuste, pré-fragile, fragile. Une personne est dite robuste si elle ne remplit aucun des 5 critères de Fried, ou en-dessous d’un certain seuil de déficits parmi les items évalués (souvent, 10 %) dans le modèle de Rockwood.
La pré-fragilité expose à un haut risque de progression vers la fragilité, tout en étant plus facilement réversible. L’identifier permet donc d’intervenir encore plus en amont. Sur la Frail scale, une personne est dite pré-fragile si elle coche 1 ou 2 items sur 5. Dans un outil basé sur le modèle de Rockwood, on parle de pré-fragilité quand on constate 10 à 20 % de déficits parmi les items évalués.
Comment la repérer en MG ?
Les cliniciens doivent évoquer la fragilité devant tout ou partie de ses critères diagnostiques (perte de poids involontaire, ressenti d’épuisement, marche ralentie). Des signes indirects peuvent aussi alerter, comme des chutes, une baisse de la mobilité, ou du statut fonctionnel – défini comme la capacité à réaliser seul les activités de la vie quotidienne.
Différents outils d’évaluation clinique
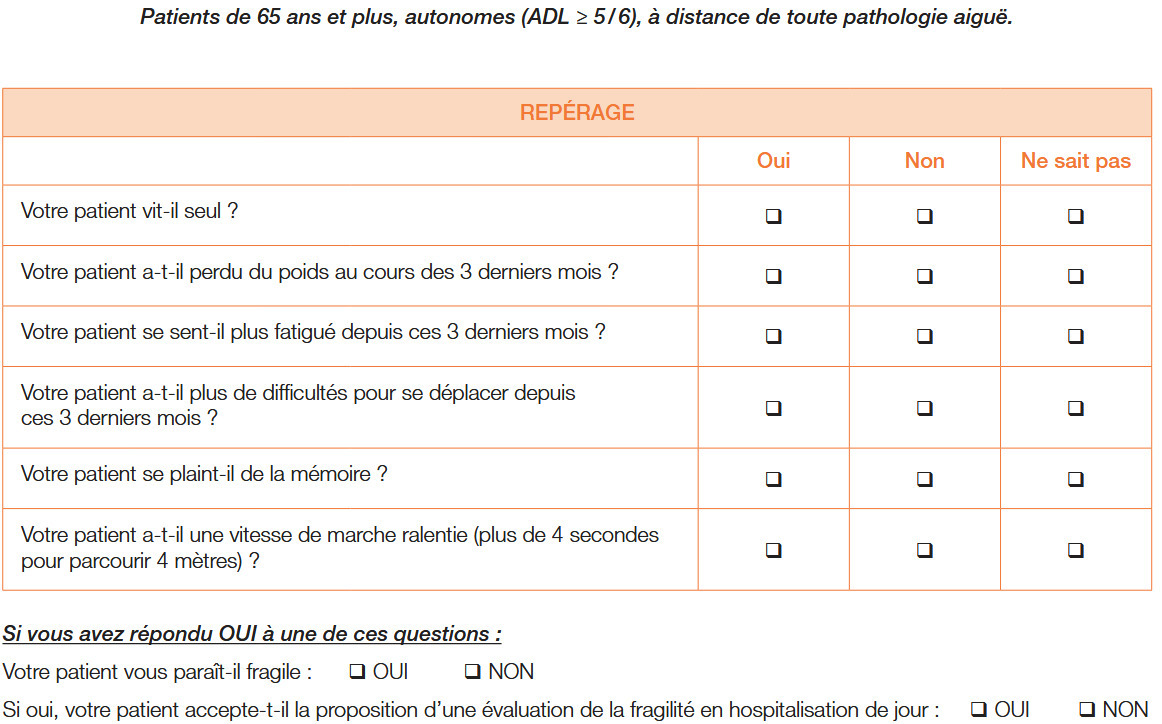
Les auteurs listent plusieurs outils d’évaluation clinique rapide. À noter, il existe déjà un test rapide en français , développé par des gérontologues pour les médecins traitants. Se fondant sur des données cliniques simples et sur un test de vitesse de marche sur 4 mètres(une allure ralentie ≥ 5 secondes est un très bon indicateur prédictif), il permet d’évoquer la présence d’une fragilité (voir figure).
Devançant les autres outils proposés par les auteurs, le Frail scale (en encadré 2) est très adapté aux soins primaires.
Si le généraliste dispose d’un peu plus de temps (5 - 15 minutes), il peut utiliser les tests de dépistage suivants :
- le Vulnerable elders survey- 13 (VES- 13) [en 3 - 5 minutes], ici en version française (score ≥ 3 indicateur de fragilité) ;
- la grille SEGA , en français (5 - 10 minutes). Un score > 8 indique la fragilité ;
- le Rapid geriatric assessment (en anglais, en app) [10 - 15 minutes], une évaluation gériatrique rapide qui comprend une version raccourcie du Frail scale (ici en français) ;
- l’Edmonton frail scale (en anglais) [10 - 15 minutes] ; un score ≥ 8 indique une fragilité ;
- le Clinical frailty scale (en français) [10 - 15 minutes], sur les 2 précédentes semaines : fragilité en cas de score ≥ 4.
Les patients eux-mêmes peuvent être acteurs de ce dépistage, avec le programme de l’OMS intitulé Icope (Integrated care for older people), adopté en France le 18 mars 2026 par décret (son cahier des charges faisant l'objet d'un arrêté). Ce programme permet aux 60 ans et plus d’identifier leurs premiers signes de fragilité afin de mettre en place un accompagnement adapté. Le MG doit pouvoir présenter ce test, voire aider le patient à le réaliser (il est présenté en encadré 3). Selon son lieu de résidence, si son questionnaire montre des signes de fragilité (au moins une insuffisance identifiée parmi les 6 capacités évaluées), le patient peut être contacté par un professionnel de santé de son département, ou doit contacter de lui-même son médecin traitant pour évaluation.
Enfin, des outils se développent pour évaluer en routine la fragilité à partir du dossier patient informatisé, à l’image de l’Electronic frailty index 2.
Prise en charge
Quand la fragilité est diagnostiquée, une évaluation gériatrique plus complète doit être réalisée : elle doit explorer les domaines indiqués dans l’annexe 1 des recos de la HAS.
La prise en charge est fondée avant tout sur des mesures préventives (voir ci-dessous), visant à améliorer l’état de santé. Il est nécessaire d’établir des priorités entre les problèmes identifiés, et les possibilités de trouver des solutions. L’avis de la personne et de son entourage sont recueillis et des objectifs communs sont adoptés.
La prévention avant tout !
Elle commence par la révision du bénéfice/risque des médicaments, la suppression des prescriptions inappropriées et l’éducation sur la gestion des traitements. Des échanges avec le pharmacien permettent de documenter l’achat des médicaments, d’alerter sur les prescriptions redondantes, les situations à risque iatrogénique et les ruptures de traitements.
Des conseils pratiques sont donnés à la personne et à son entourage pour bouger au quotidien, afin de prévenir la dénutrition, maintenir la force musculaire, l’équilibre et la mobilité. Ils s’accompagnent d’une information sur la bonne façon de s’alimenter. En cas de dénutrition, la prise en charge nutritionnelle est globale.
En cas d’altération de la mobilité et de risque de chutes, un programme d’activité physique adapté est proposé (séances collectives ou individuelles, sous la responsabilité d’un kinésithérapeute ou lors d’ateliers organisés par une association ou un réseau). Il faut veiller au relais du programme par la poursuite d’une activité physique régulière, afin d’en maintenir le bénéfice.
En cas de risque élevé de chutes, un ergothérapeute ou, à défaut, un tiers agissant sous sa supervision réalise une évaluation du domicile et fait des propositions d’aménagement. La vue et le chaussage sont également vérifiés.
En cas d’isolement et de difficultés à se déplacer, l’intervention des services d’aides à domicile est demandée pour assister la personne dans les tâches ménagères, les courses et les sorties.
Enfin, dans le cas où la prise en charge est complexe et nécessite de multiples interventions par plusieurs acteurs, un partage d’informations et une hiérarchisation, un Plan personnalisé de santé (PPS) doit être élaboré selon les modalités précisées par la HAS.
Encadré 1. Les 5 critères de Fried
- Amaigrissement : perte de poids involontaire sur la dernière année ≥ 4,5 kg ou ≥ 5 %.
- Impression subjective de faiblesse/fatigue : sensation d’épuisement au moins 3 - 4 jours/semaine.
- Réduction de l’activité physique/sédentarité : dépense d’énergie < 383 kcal/semaine (homme) ou < 270 kcal/semaine (femme).
- Diminution de la vitesse de marche : vitesse de marche < 0,8 m/s pour une distance de 4,5 m sans arrêt.
- Diminution de la force musculaire/de préhension : seuil de force de préhension (hand grip test) dépendant du sexe et de l’indice de masse corporelle. Le hand grip test nécessite un dynamomètre.
D’après :
Inserm. Activité physique et prévention des chutes chez les personnes âgées. Chapitre I.5. Syndrome de fragilité. 2015.
Collège national des enseignants de gériatrie. Référentiel des collèges. Gériatrie, 5e édition. Elsevier Masson, 2021.
Encadré 2. Le Frail scale
Le clinicien interroge le patient sur les 5 items suivants :
- Fatigue : dans le mois précédent, vous êtes-vous senti fatigué souvent ou tout le temps ?(Oui = 1 point)
- Résistance : avez-vous du mal à monter 10 marches seul, sans repos et sans aide ?(Oui = 1 point)
- Capacité ambulatoire : avez-vous du mal à marcher seul quelques centaines de mètres (exemple : tour du pâté de maisons), sans repos et sans aide ?
- (Oui = 1 point)
- Pathologies : Avez-vous une ou plusieurs des pathologies suivantes ? Hypertension, diabète, cancer, maladie pulmonaire chronique, infarctus du myocarde, insuffisance cardiaque, angor, asthme, arthrite, AVC, maladie rénale chronique.
- (≥ 5 maladies = 1 point)
- Perte de poids : Quel poids faites-vous sans chaussures ? Et il y a un an ? Puis calculer le % de changement = (poids l’année d’avant - poids actuel)/(poids l’année d’avant).(> 5 % de changement = 1 point)
Résultat :
- Score = 0 : état robuste (non fragile).
- Score = 1 - 2 : état pré-fragile.
- Score ≥ 3 : état fragile.
D’après : Pérès K. Dépendance, autonomie et fragilité du sujet âgé. Module gériatrie DES de MPR, 2024.
Encadré 3. Le test de dépistage précoce et de prévention de la perte d'autonomie des personnes âgées d'au moins 60 ans
Le test s'adresse à l’ensemble des personnes âgées de 60 ans et plus à domicile (habitat intermédiaire inclus) et autonomes, et en priorité aux personnes les plus à risque de perte d’autonomie (personnes vivant seules, bénéficiaires d'aides sociales, aidants, sans médecin traitant ou consultation ambulatoire depuis plus d'un an).
Il évalue six capacités intrinsèques : cognition, nutrition, vision, audition, santé mentale, locomotion. Toute réponse correspondant à une mention assortie d'une étoile (*) indique une insuffisance dans la capacité évaluée.
Cognition :
- avez-vous des problèmes de mémoire ou d'orientation ? (oui*/non) ;
- avez-vous constaté une aggravation de ces troubles ces 4 derniers mois ? (oui*/non) ;
- vous allez entendre trois mots ; il faudra que vous les répétiez et que vous essayiez de les retenir car ils vous seront demandés tout à l'heure (exemple : Citron, Clé, Ballon) ;
- en quelle année sommes-nous ? (Bonne réponse ? non*/oui) ;
- en quel mois sommes-nous ? (non*/oui) ;en quel jour du mois ? (non/oui) (Cette question n'a pas d'impact sur l'évaluation de la capacité « Cognition ».) ;
- en quel jour de la semaine ? (non*/oui).
Nutrition :
- avez-vous perdu involontairement au moins 3 kg au cours des 3 derniers mois ? (oui*/non) ;
- avez-vous perdu de l'appétit récemment ? (oui*/non) et renseignement du poids actuel en kilogrammes.
Cognition (2) : rappel des trois mots
Pouvez-vous écrire (ou dire) quels étaient les 3 mots que l'on vous a demandés de répéter et de retenir tout à l'heure ?
- Restitution mot 1 (non*/oui) ;
- restitution mot 2 (non*/oui) ;
- restitution mot 3 (non*/oui).
Vision :
Avez-vous des problèmes de vue (difficultés pour voir de loin ou pour lire [avec vos lunettes si vous en portez]) ; ou des maladies de l'œil ; ou un traitement pour une hypertension artérielle ou un diabète ?
Si au moins une réponse positive à une des questions de cette section, questions supplémentaires :
- avez-vous consulté un ophtalmologue durant les 12 derniers mois ? (oui/non*) ;
- avez-vous l'impression que votre vue a baissé, avec ou sans vos lunettes, au cours des 6 derniers mois ou depuis votre dernière évaluation ? (oui*/non).
Audition :
Réalisation du test de Whisper (test de chuchotement) : se mettre derrière le sujet à une distance d'un bras tendu, lui demander de placer un doigt sur le tragus de l'oreille gauche, chuchoter un mot avec 2 syllabes distinctes vers l'oreille droite, demander au sujet de répéter le mot. Faire de même pour l'autre oreille.
- oreille droite : le sujet est capable de répéter trois mots (oui/non*) ;
- oreille gauche : le sujet est capable de répéter trois mots (oui/non*).
Santé mentale :
Au cours des deux dernières semaines :
- vous êtes-vous senti déprimé ou sans espoir ? (oui*/non) ;
- avez-vous trouvé peu d'intérêt ou une perte de plaisir à faire les choses ? (oui*/non).
Locomotion :
Levez-vous d'une chaise 5 fois de suite, le plus vite possible, les bras croisés sur la poitrine.
- avez-vous réalisé les cinq levers de chaise ? (oui/non*) ;
- avez-vous fait le test en moins de 14 secondes ? (oui/non*).
D'après : Ministère de la Santé, des Familles, de l'Autonomie et des Personnes handicapées. Arrêté du 18 mars 2026 fixant le cahier des charges du programme de dépistage précoce et de prévention de la perte d'autonomie des personnes âgées d'au moins soixante ans. Journal officiel de la République française. 19 mars 2026.
Inserm. Activité physique et prévention des chutes chez les personnes âgées. Chapitre I.5. Syndrome de fragilité. 2015.
Belmin J. La prévention gérontologique basée sur la fragilité : quels résultats ? Bull Acad Natl Med 2022;206(7):863-71.
HAS. Comment repérer la fragilité en soins ambulatoires ? 28 juin 2013.
HAS. Comment prendre en charge les personnes âgées fragiles en ambulatoire ? 16 janvier 2014.
Collège national des enseignants de gériatrie. Référentiel des collèges. Gériatrie, 5e édition. Elsevier Masson, 2021.
CNEG. Chapitre 6, Item 126 – UE 5. La personne âgée malade : particularités sémiologiques, psychologiques et thérapeutiques. Gériatrie, 3e édition. Elsevier Masson, 2014.
Pérès K. Dépendance, autonomie et fragilité du sujet âgé. Module gériatrie DES de MPR, 2024.
Cambon M. Repérage de la fragilité des personnes âgées à domicile. Bibliographie commentée. Ireps Occitanie, Septembre 2023.
Pour aller plus loin :
Nobile C. Prévention CV chez les sujets âgés : à adapter au profil du patient. Rev Prat (en ligne) 6 mars 2025.
Martin Agudelo L. L’incapacité à soulever 5 kg est un marqueur de morbidité après 50 ans. Rev Prat (en ligne) 12 juin 2025.
Mallordy F. Contre les chutes des seniors, une intervention communautaire simple et efficace. Rev Prat (en ligne) 3 octobre 2025.
Carretier J, Marsico G, Gonçalves T, et al. Soins palliatifs : inégalités sociales et territoriales. Rev Prat 2024;74(7):715-20.

 Encadrés
Encadrés