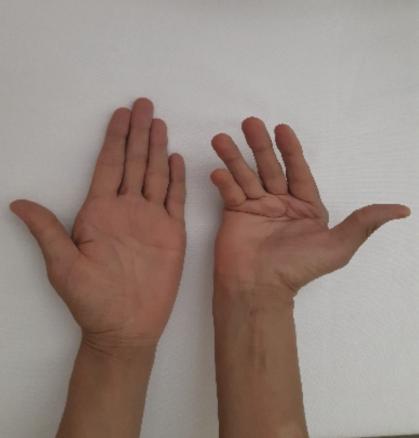
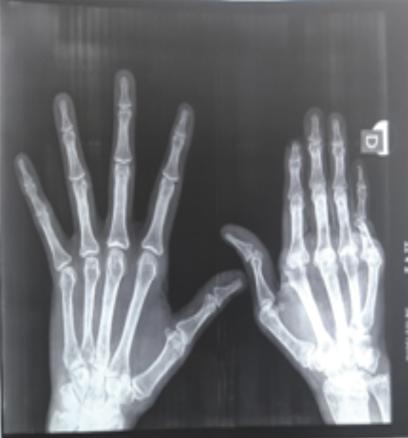
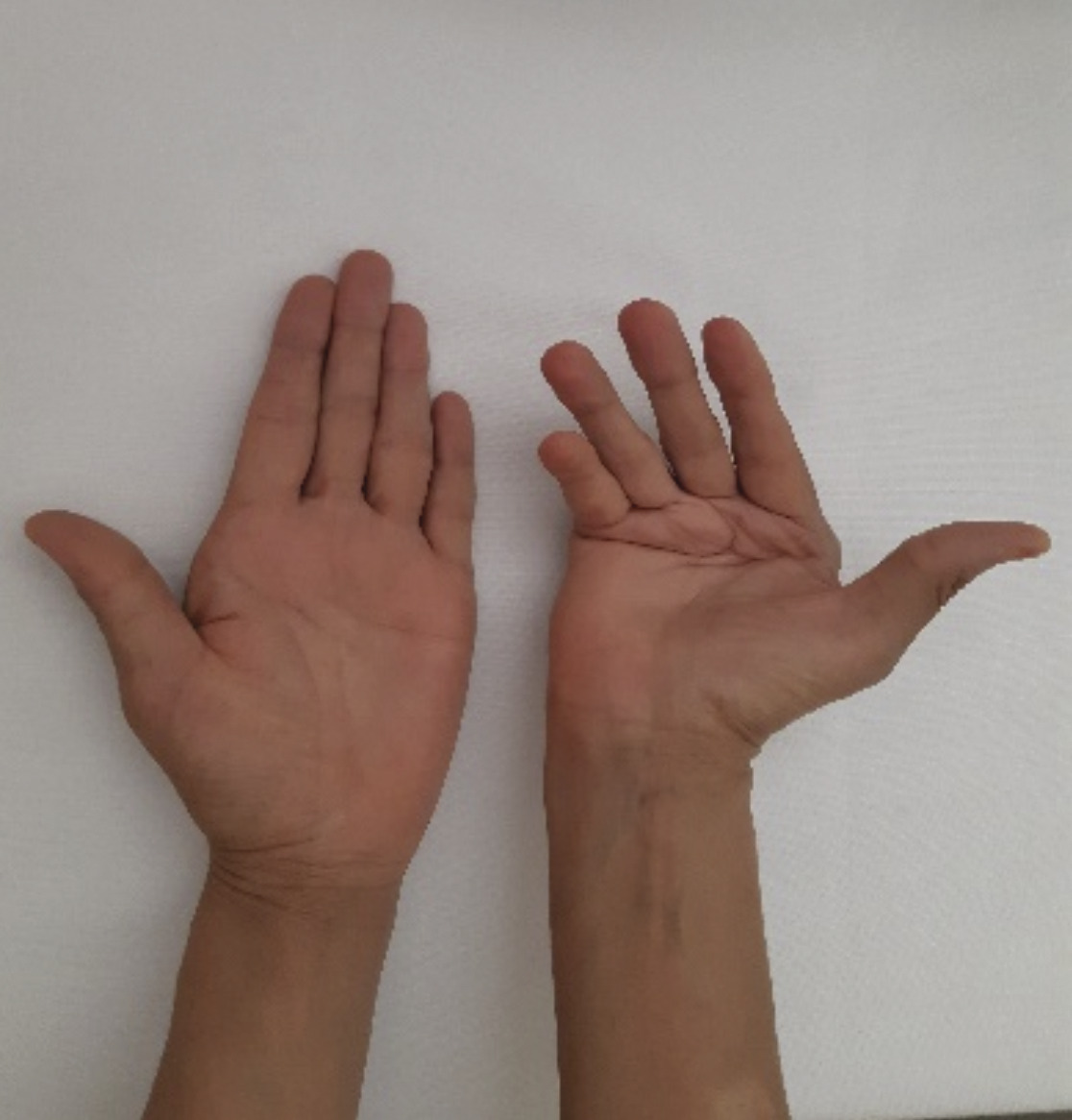
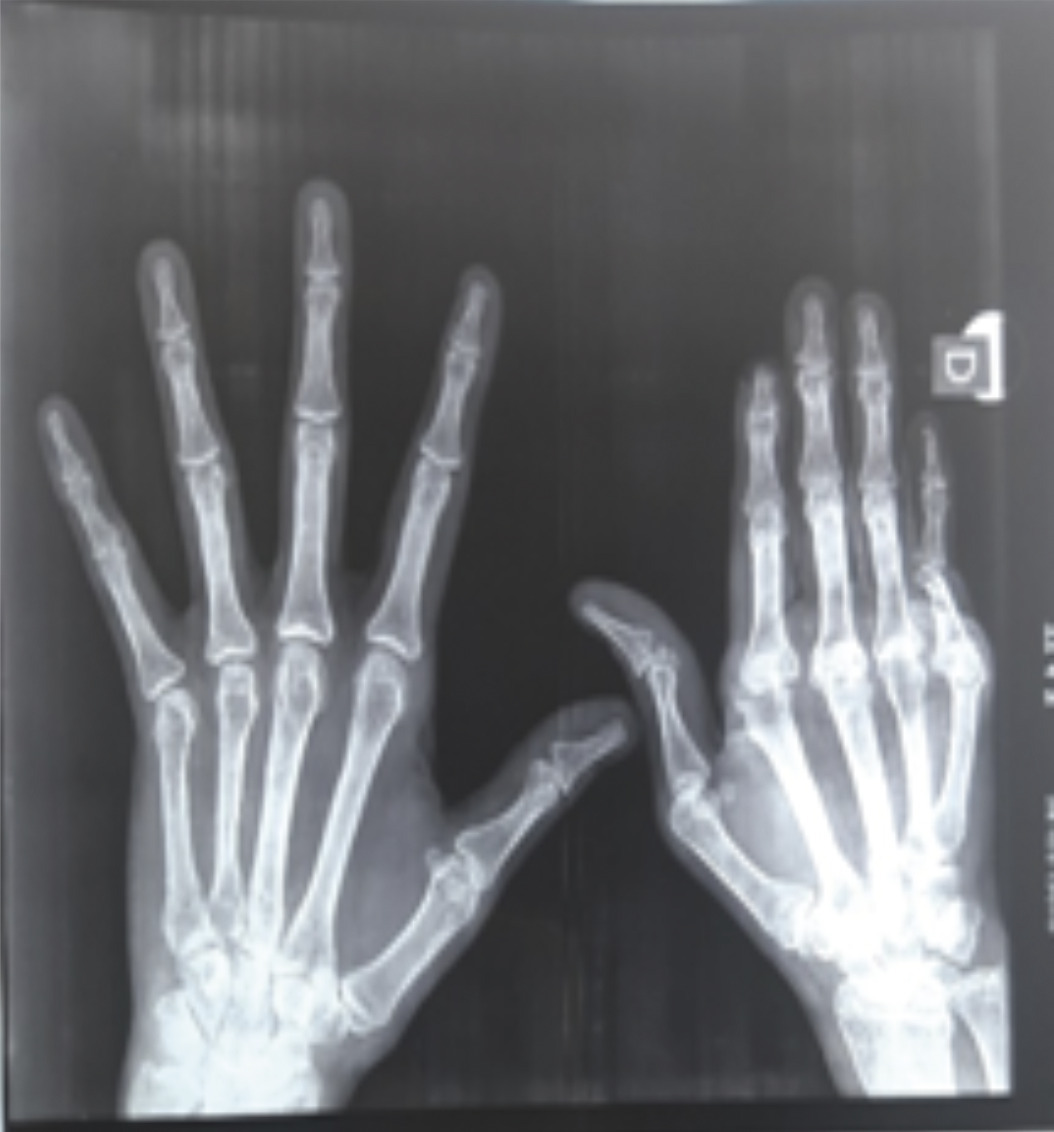
Une patiente âgée de 45 ans, sans antécédent particulier, droitière et ouvrière dans le domaine de la confection, souffre de déformations avancées de la main droite. Sa main gauche est normale. Les douleurs prédominent au niveau des articulations des deux mains de façon symétrique. Elle est suivie pour une polyarthrite rhumatoïde (PR) séropositive depuis vingt-deux ans, retenue selon les critères de l’ACR de 1987. Le facteur rhumatoïde et les anticorps anti-CCP étaient respectivement à 512 UI/L et 266,48 UI/L. Les anticorps antinucléaires (AAN) étaient négatifs. Sur le plan thérapeutique, la patiente a initialement reçu une corticothérapie à 20 mg/j associée à la chloroquine 200 mg/j pendant quatre ans. En l’absence de réponse thérapeutique et avec l’apparition des déformations de la main droite, le méthotrexate a été démarré à raison de 10 à 15 mg par semaine. Des déformations unilatérales de la main droite se sont installées progressivement, occasionnant une impotence fonctionnelle bien tolérée, réalisant un aspect typique de main rhumatoïde (fig. 1). Le poignet droit est mobile et indolore. La main gauche ne montre aucune déformation et les autres articulations sont libres et indolores. Radiologiquement, il existe des subluxations des métacarpo-phalangiennes (fig. 2). Les articulations interphalangiennes proximales et distales sont pincées, avec destruction de la tête de la phalange proximale du cinquième doigt. Les articulations intercarpiennes sont intactes. La main controlatérale n’a pas de lésions radiologiques avancées.
La patiente s’est adaptée et continue d’exercer son activité professionnelle manufacturière. Actuellement, la maladie est en rémission sous méthotrexate à la dose de 7,5 mg par semaine, sans complications et avec un bilan inflammatoire constamment normal.
La patiente a ainsi des déformations unilatérales de la main droite, sans atteinte des os du carpe. Cette asymétrie constitue un aspect atypique au cours de la PR.
La polyarthrite rhumatoïde (PR) est le plus fréquent des rhumatismes inflammatoires chroniques. Il s’agit de l’inflammation du tissu conjonctif à prédominance synoviale dont la pathogénie est complexe. L’atteinte articulaire est acromélique, déformante, classiquement bilatérale et symétrique, débutant au niveau des mains.1
Sur le plan physiopathologique, des phénomènes inflammatoires sont responsables de synovites et de ténosynovites, aboutissant à des destructions du cartilage articulaire et des tissus avoisinants. Des déformations de gravité variable s’installent progressivement à partir de la première année d’évolution de la maladie.2
Le siège préférentiel des déformations articulaires est la main, avec une distension capsulo-ligamentaire provoquée par la prolifération synoviale et par le liquide synovial, responsable de la luxation de l’appareil extenseur sur le versant ulnaire et de la perte progressive de l’extension active des métacarpo-phalangiennes (MCP).3 Ceci aboutit à la déformation caractéristique en coup de vent cubital et au flessum des MCP, dans un premier temps réductible, puis devenant irréductible, constituant alors un tournant évolutif de la maladie.4
À la phase d’état, les douleurs de la main rhumatoïde sont souvent absentes ou modérées avec un retentissement progressif sur les prises digito-palmaires et pollici-digitales.5 Les patients s’y habituent progressivement.
Le caractère unilatéral de l’atteinte articulaire au cours de la PR a été décrit chez des malades hémiplégiques par Thompson et Baywaters (4 cas) et par Yaghmai et al. (21 cas).6 Ces malades ont développé leur polyarthrite uniquement du côté sain.7 Le mécanisme de protection du côté paralysé n’est pas encore élucidé, mais l’hypothèse la plus probable est que la mobilisation limitée du côté paralysé a un rôle protecteur vis-à-vis des déformations.8
À partir de cette constatation, l’hypothèse peut être émise que les déformations unilatérales de la patiente seraient, en partie, expliquées par l’utilisation fréquente de sa main dominante en raison de son activité professionnelle. En dehors des déficits neurologiques associés à la PR, aucun autre cas de main rhumatoïde unilatérale avec carpe normal n’a été rapporté dans la littérature.
Références
1. Biehl C, Rupp M, Kern S, et al. Extensor tendon ruptures in rheumatoid wrists. Eur J Orthop Surg Traumatol 2020;30(8):1499-504.
2. Lazarou I, De Bellefon L, Lauwerys B, et al. Inflammatory arthritides pathotypes. Rev Med Suisse 2019;15:522-7.
3. Rydholm M, Book C, Wikstrom L, et al. Course of grip force impairment in patients with early rheumatoid arthritis over the first five years after diagnosis. Arthr Care Res 2018;70:491-8.
4. Williamson L, Mowat A, Burge P. Screening for extensor tendon rupture in rheumatoid arthritis. Rheumatology 2001;40:420-3.
5. Filippucci E, Gabba A, Luca Di Geso L, et al. Hand tendon involvement in rheumatoid arthritis: An ultrasound study. Semin Arthritis Rheum 2012;41:752-60.
6. Chan Woo K, Mi Jung K , Si Bog P, et al. A case report of rheumatoid arthritis with unilateral knee synovial hyper trophy in hemiplegia. Ann Rehabil Med 2012;36(1):144-7.
7. Lee CH, Tandon A. Focal hand lesions: Review and radiological approach. Insights Imaging 2014;5(3):301-19.
8. Alain H, Shawwa K, Alraiyes AH, et al. Severe rheumatoid arthritis hand deformity. BMJ Case Rep 2013:bcr-2013009884.
0