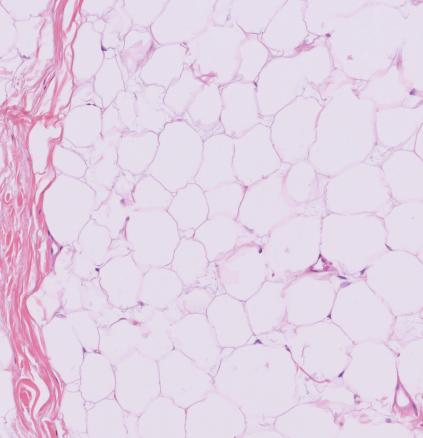
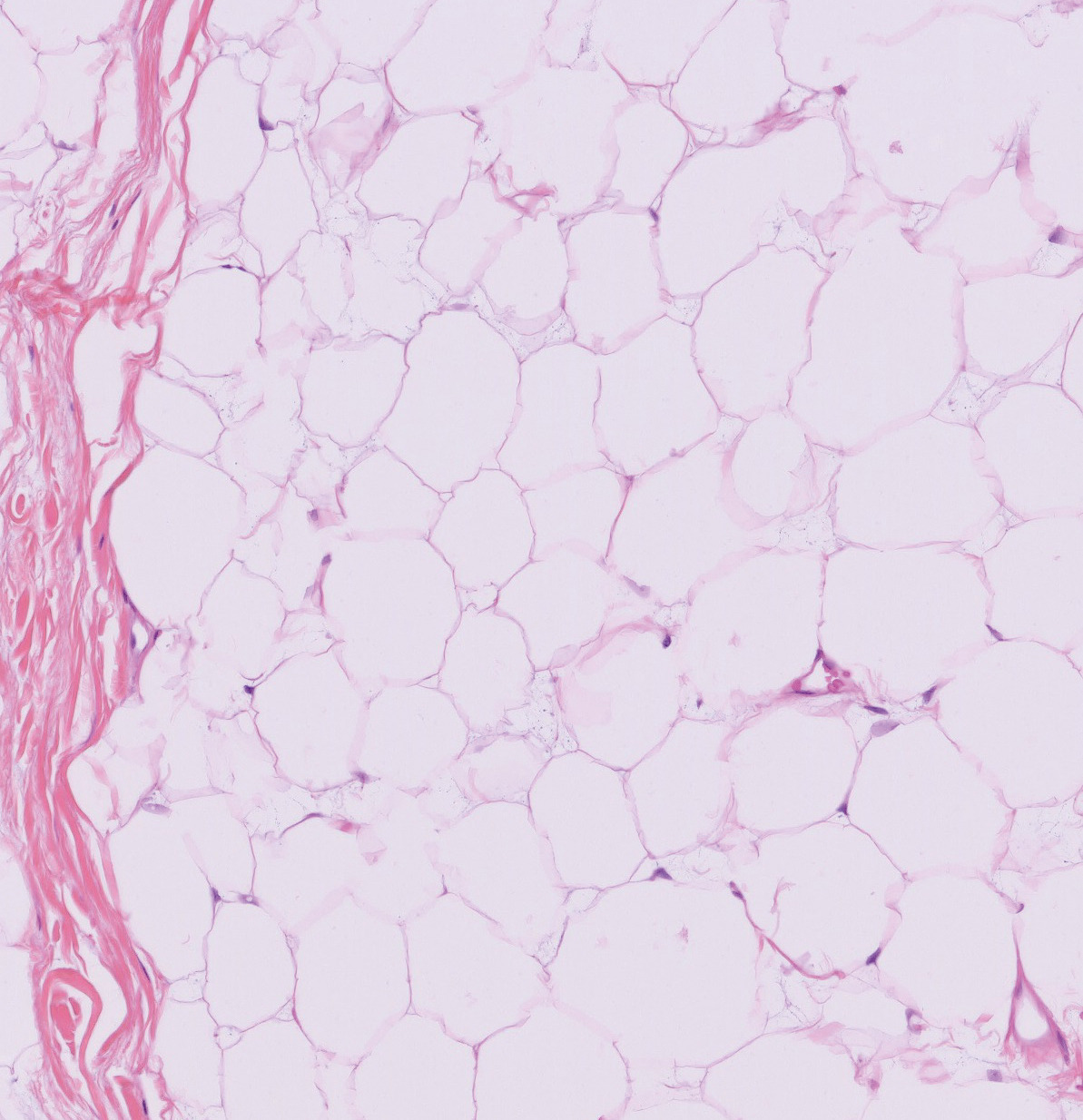
Lipome périanal
Une femme de 44 ans consulte pour une sensation de « boule » anale, apparue récemment. Il n’y a ni douleur, ni aucun autre symptôme.
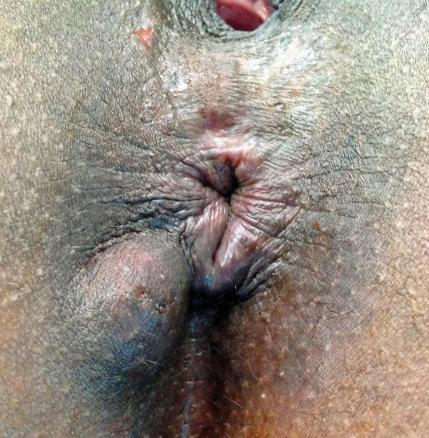
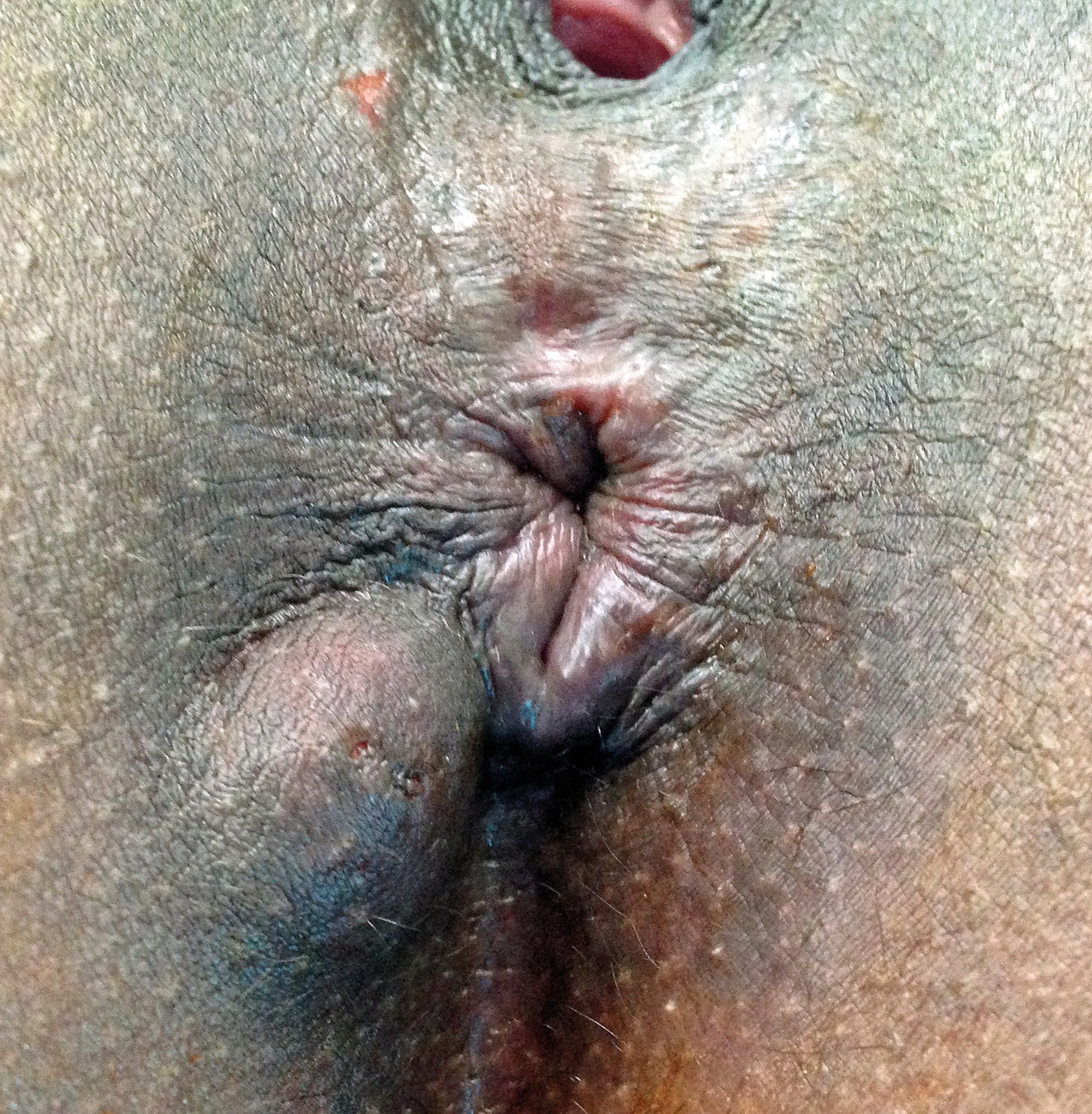
L’examen clinique révèle une tuméfaction sous-cutanée de la marge anale (fig. 1).
L’examen clinique révèle une tuméfaction sous-cutanée de la marge anale (fig. 1).
Pour en savoir plus
Litchinko A, Cherbanyk F, Menth M, et al. Giant gluteal lipoma surgical management. BMJ Case Rep 2019;12(8):e229842.
Rekavari SG, Mahakalkar C. A rare case of a pedunculated lipoma in the perianal region: A 20-Year Journey. Cureus 2024;16(5):e61304.
Rekavari SG, Mahakalkar C. A rare case of a pedunculated lipoma in the perianal region: A 20-Year Journey. Cureus 2024;16(5):e61304.
0