Forme rare de neurofibromatose de type 5
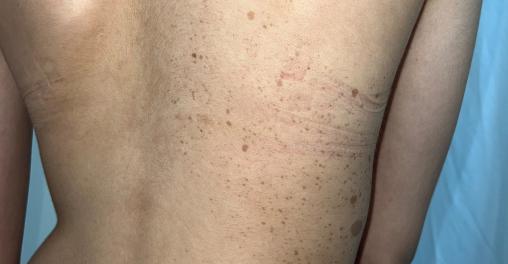
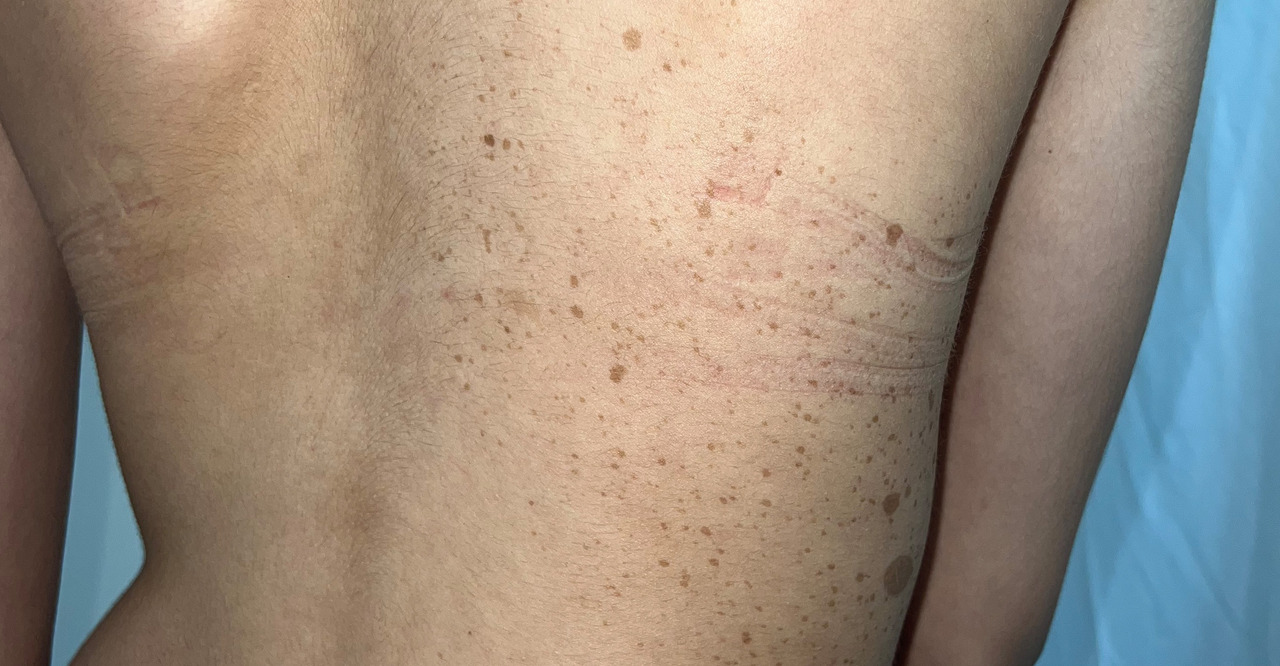
Une patiente de 14 ans, sans antécédents familiaux de neurofibromatose, consulte pour des lésions cutanées évoluant depuis deux ans. Maculeuses, brunâtres, de taille variable, à l’aspect de taches café au lait, elles sont latéralisées en thoraco-abdominal droit, suivant une distribution segmentaire métamérique (figure). L’examen révèle également deux nodules fermes, indolores, de couleur chair, mesurant environ 2 cm de diamètre, localisés au niveau abdominal. Il n’existe pas d’autres signes cutanés ou neurologiques, et aucun signe de dysmorphie n’est observé. L’examen ophtalmologique ne révèle pas de nodules de Lisch.
Une biopsie de l’un des nodules est réalisée, mettant en évidence un neurofibrome circonscrit, non encapsulé et sans signe de malignité.
L’IRM cérébrale et le scanner cervico-thoraco-abdomino-pelvien sont sans anomalie.
Une biopsie de l’un des nodules est réalisée, mettant en évidence un neurofibrome circonscrit, non encapsulé et sans signe de malignité.
L’IRM cérébrale et le scanner cervico-thoraco-abdomino-pelvien sont sans anomalie.
Références
1. Dang JD, Cohen PR. Segmental neurofibromatosis and malignancy. Skinmed 2010;8(3):156-9.
2. Victor FC. Segmental neurofibromatosis. Dermatology Online Journal 2005;11(4):20.
3. Chu CH, Chou TC, Liu CI, et al. Multiple segmental neurofibromatosis: Report of two cases with different presentations. Hong Kong J Dermatol Venereol 2016;24:34-9
2. Victor FC. Segmental neurofibromatosis. Dermatology Online Journal 2005;11(4):20.
3. Chu CH, Chou TC, Liu CI, et al. Multiple segmental neurofibromatosis: Report of two cases with different presentations. Hong Kong J Dermatol Venereol 2016;24:34-9
0
« Euh… »
- En savoir plus sur « Euh… »
- Se connecter ou s'inscrire pour poster un commentaire
Syndrome de Parsonage-Turner
Un patient de 43 ans consulte pour une douleur de l’épaule droite (figure) ; il indique que son épaule semble « se décoller ». Dans les antécédents est mentionnée la pratique du volley-ball. À l’examen clinique, les tests de la coiffe de l’épaule se révèlent sans anomalie et sans douleur particulière.
Cependant, lors de l’examen de contre-résistance sur une porte, l’omoplate se décolle du thorax ; on note un coup de vent scapulaire.
Devant ce tableau évocateur d’une dénervation de type syndrome de Parsonage-Turner, un électro-myogramme ainsi qu’une IRM de l’épaule sont réalisés. L’IRM de l’épaule montre une absence de lésion pathologique. L’électromyogramme révèle une atteinte isolée du nerf long thoracique droit avec signes de dénervation abondants. Un traitement par kinésithérapie à type de renforcement musculaire est prescrit. Le patient est réévalué à trois mois avec une récupération partielle.
Cependant, lors de l’examen de contre-résistance sur une porte, l’omoplate se décolle du thorax ; on note un coup de vent scapulaire.
Devant ce tableau évocateur d’une dénervation de type syndrome de Parsonage-Turner, un électro-myogramme ainsi qu’une IRM de l’épaule sont réalisés. L’IRM de l’épaule montre une absence de lésion pathologique. L’électromyogramme révèle une atteinte isolée du nerf long thoracique droit avec signes de dénervation abondants. Un traitement par kinésithérapie à type de renforcement musculaire est prescrit. Le patient est réévalué à trois mois avec une récupération partielle.
Pour en savoir plus
Conyer RT, Sperling JW. Anatomic total shoulder arthroplasty in a patient with Parsonage-Turner syndrome: a case report. JSES Rev Rep Tech 2023;3(4):540-7.
Meiling JB, Boon AJ, Niu Z, et al. Parsonage-Turner syndrome and Hereditary Brachial Plexus Neuropathy. Mayo Clin Proc 2024;99(1):124-40.
Patterson DL, Deremee RA, Hunt LW. Severe asthma complicated by bilateral diaphragmatic paralysis attributed to Parsonage-Turner syndrome. Mayo Clin Proc 1994;69(8):774-8.
Meiling JB, Boon AJ, Niu Z, et al. Parsonage-Turner syndrome and Hereditary Brachial Plexus Neuropathy. Mayo Clin Proc 2024;99(1):124-40.
Patterson DL, Deremee RA, Hunt LW. Severe asthma complicated by bilateral diaphragmatic paralysis attributed to Parsonage-Turner syndrome. Mayo Clin Proc 1994;69(8):774-8.
0
Maladie de Paget extramammaire
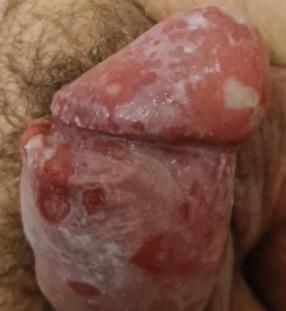
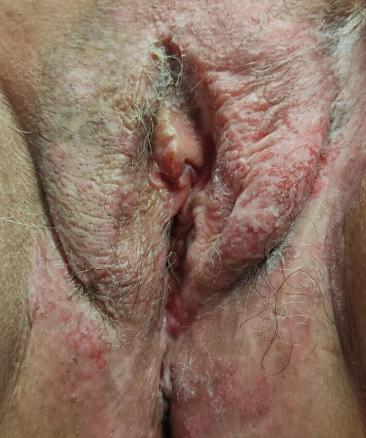
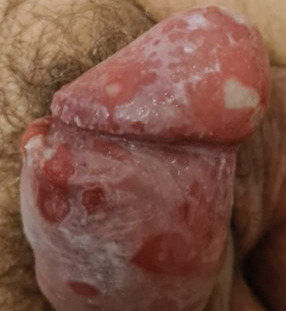
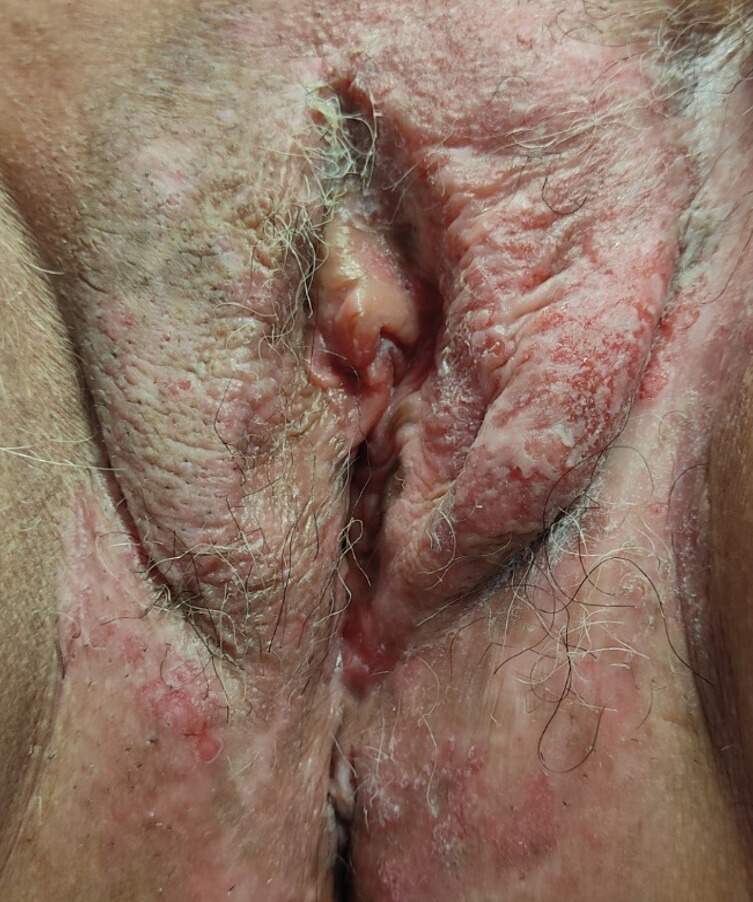
Paul, 70 ans, et Fiona, 54 ans, consultent séparément pour une dermatose génitale mal limitée, fissuraire, douloureuse, d’extension progressive, évoluant depuis plusieurs années et ne répondant à aucun traitement local (ni antimycotiques, ni dermocorticoïdes) [fig. 1 et 2]. Un carcinome colorectal a récemment été diagnostiqué chez l’un d’eux.
Pour en savoir plus
Pérez JC, Salgado AC, Pérez-Mies B, et al. Extramammary Paget Disease: A Therapeutic Challenge, for a Rare Entity. Curr Oncol Rep 2023;25(10):1081-94.
0
Lymphome testiculaire primitif
Monsieur X., 72 ans, sans antécédents particuliers, consulte pour une masse testiculaire droite indolore, qui augmente progressivement de volume depuis un mois.
L’examen clinique met en évidence une masse testiculaire droite dure, non douloureuse. Il n’y a pas d’adénopathie périphérique. L’examen neurologique est normal.
Les dosages de l’alphafœtoprotéine (AFP) et de la gonadotrophine chorionique (β-HCG) sont normaux, mais le taux de lactate déshydrogénase (LDH) est 1,5 fois plus élevé que la normale.
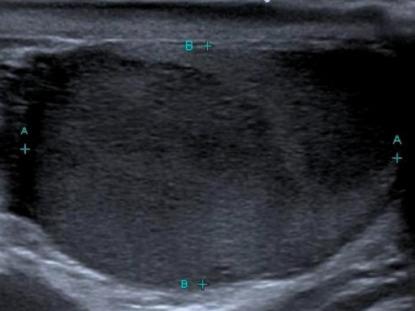
L’échographie révèle une masse hypoéchogène hétérogène du testicule droit (figure). Le TEP-scan montre également une fixation isolée au même niveau, sans atteinte ganglionnaire ni viscérale.
L’IRM cérébrale et la ponction lombaire sont sans anomalies.
Une orchidectomie droite est réalisée. L’analyse histologique révèle un lymphome diffus à grandes cellules B (CD20 +), avec un marqueur de prolifération (Ki67) à 90 %, sans envahissement de l’albuginée ni de l’épididyme.
Le patient a été traité par six cycles de R-CHOP toutes les trois semaines, puis par radiothérapie prophylactique du testicule controlatéral (30 Gy en 15 fractions). Compte tenu de l’absence de facteurs de risque spécifiques, aucune prophylaxie du système nerveux central n’est mise en place.
Le patient a bien toléré le traitement. Une évaluation post-thérapeutique par TEP-scan a confirmé la rémission complète. À vingt-quatre mois, aucun signe de rechute n’a été détecté.
L’examen clinique met en évidence une masse testiculaire droite dure, non douloureuse. Il n’y a pas d’adénopathie périphérique. L’examen neurologique est normal.
Les dosages de l’alphafœtoprotéine (AFP) et de la gonadotrophine chorionique (β-HCG) sont normaux, mais le taux de lactate déshydrogénase (LDH) est 1,5 fois plus élevé que la normale.
L’échographie révèle une masse hypoéchogène hétérogène du testicule droit (figure). Le TEP-scan montre également une fixation isolée au même niveau, sans atteinte ganglionnaire ni viscérale.
L’IRM cérébrale et la ponction lombaire sont sans anomalies.
Une orchidectomie droite est réalisée. L’analyse histologique révèle un lymphome diffus à grandes cellules B (CD20 +), avec un marqueur de prolifération (Ki67) à 90 %, sans envahissement de l’albuginée ni de l’épididyme.
Le patient a été traité par six cycles de R-CHOP toutes les trois semaines, puis par radiothérapie prophylactique du testicule controlatéral (30 Gy en 15 fractions). Compte tenu de l’absence de facteurs de risque spécifiques, aucune prophylaxie du système nerveux central n’est mise en place.
Le patient a bien toléré le traitement. Une évaluation post-thérapeutique par TEP-scan a confirmé la rémission complète. À vingt-quatre mois, aucun signe de rechute n’a été détecté.
Références
1. Dabaja BS, Specht L, Yahalom J. Lymphoblastic Lymphoma: Guidelines from the International Lymphoma Radiation Oncology Group (ILROG). Int J Radiat Oncol Biol Phys 2018;102(3):508-14.
2. Zouhair A, Herrmann E, Ugurluer G, et al. Primary testicular lymphoma. Swiss Med Wkly 2010;140:w13076.
2. Zouhair A, Herrmann E, Ugurluer G, et al. Primary testicular lymphoma. Swiss Med Wkly 2010;140:w13076.
0
Accident vasculaire cérébral ischémique révélant un thrombus intraventriculaire gauche
Un patient âgé de 57 ans, sans antécédent notable, est vu aux urgences pour un syndrome déficitaire de l’hémicorps droit avec mutisme d’installation brutale. L’examen neurologique objective une hémiparésie droite avec aphasie de Broca. Le reste de l’examen clinique, y compris cardiovasculaire, est sans particularité.
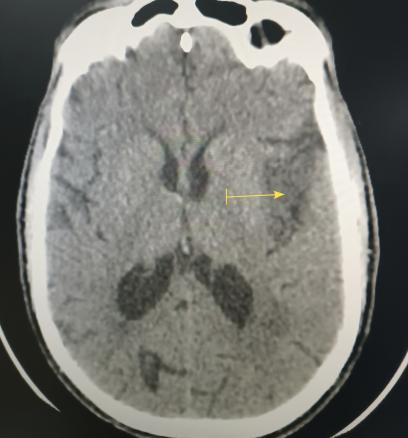
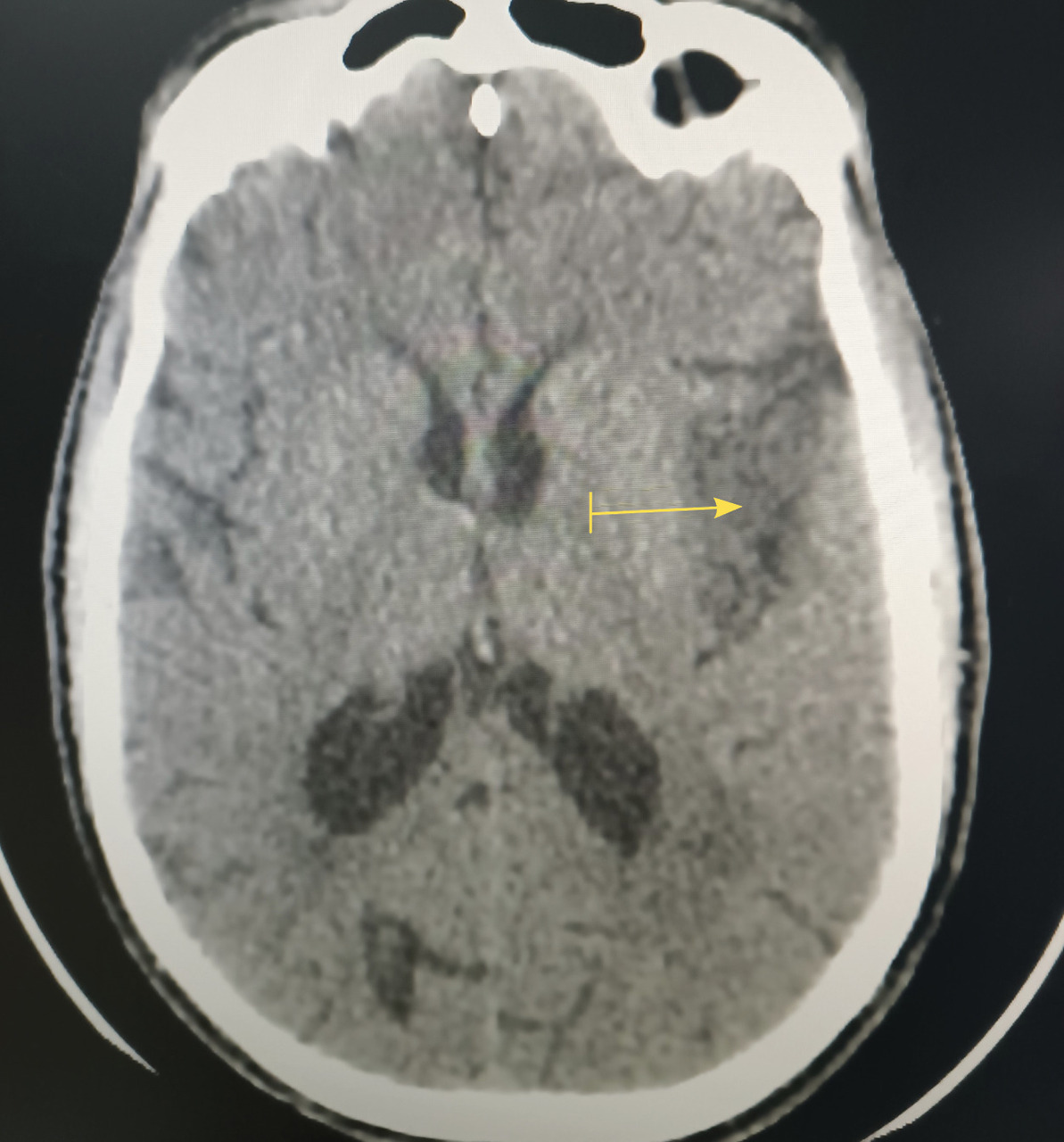
Le scanner cérébral révèle un accident vasculaire cérébral ischémique du territoire de l’artère cérébrale moyenne superficielle gauche (fig. 1).
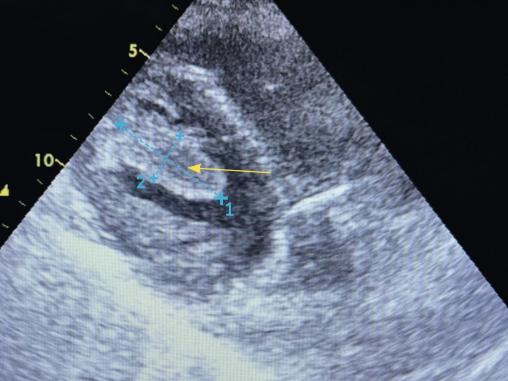
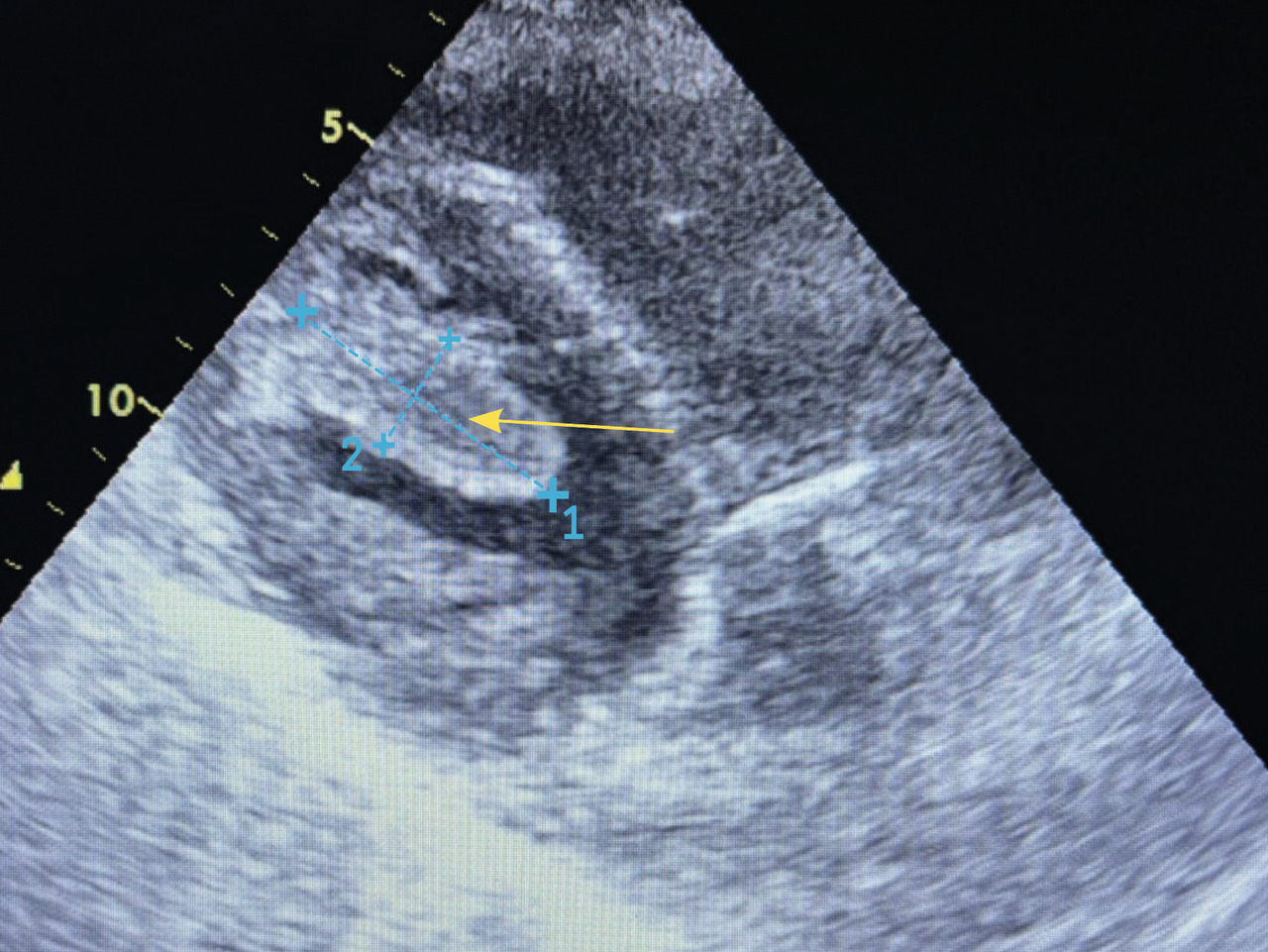
Une échocardiographie transthoracique montre la présence d’un thrombus intraventriculaire gauche (VG) apical (fig. 2), siège d’une akinésie de l’apex et une fonction globale conservée avec fraction d’éjection du VG (FEVG) estimée à 50 %.
Le scanner cérébral révèle un accident vasculaire cérébral ischémique du territoire de l’artère cérébrale moyenne superficielle gauche (fig. 1).
Une échocardiographie transthoracique montre la présence d’un thrombus intraventriculaire gauche (VG) apical (fig. 2), siège d’une akinésie de l’apex et une fonction globale conservée avec fraction d’éjection du VG (FEVG) estimée à 50 %.
Références
1. Kawamoto J, Ishibashi K, Shibukawa T, et al. Left ventricular thrombus with a normal heart. Gen Thorac Cardiovasc Surg 2007;55(8):322-4.
2. Lattuca B, Silvain J. Thrombus intraventriculaire : diagnostic et traitement. Real Cardiol 2023;380:28-34.
2. Lattuca B, Silvain J. Thrombus intraventriculaire : diagnostic et traitement. Real Cardiol 2023;380:28-34.
0