Troubles des conduites alimentaires à l’adolescence
- En savoir plus sur Troubles des conduites alimentaires à l’adolescence
- Se connecter ou s'inscrire pour poster un commentaire
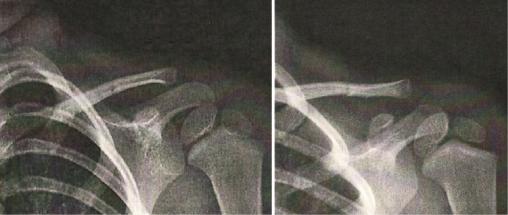
Fracture du tiers moyen de la clavicule
Le jeune Théo, 4 ans, consulte avec sa mère pour un défaut de mobilité du membre supérieur gauche apparu depuis quarante-huit heures. Lors de l’examen clinique, il lui est impossible de mobiliser le bras gauche en antépulsion ou en rétropulsion. Aucune douleur n’est par ailleurs relevée. Devant cette situation, une radiographie est réalisée (figure).
Pour en savoir plus
Masquelet AC. Orthopédie et traumatologie de l’adulte et de l’enfant. Éd. Sauramps Médical 2008.
0
24 h/24, 7 j/7
- En savoir plus sur 24 h/24, 7 j/7
- Se connecter ou s'inscrire pour poster un commentaire
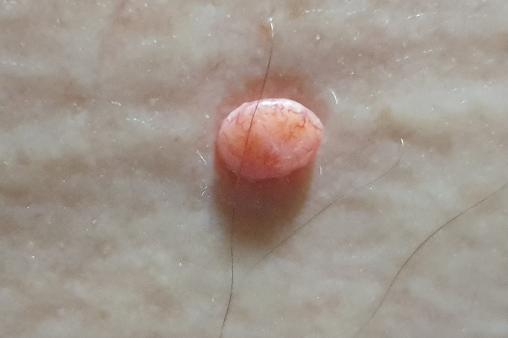
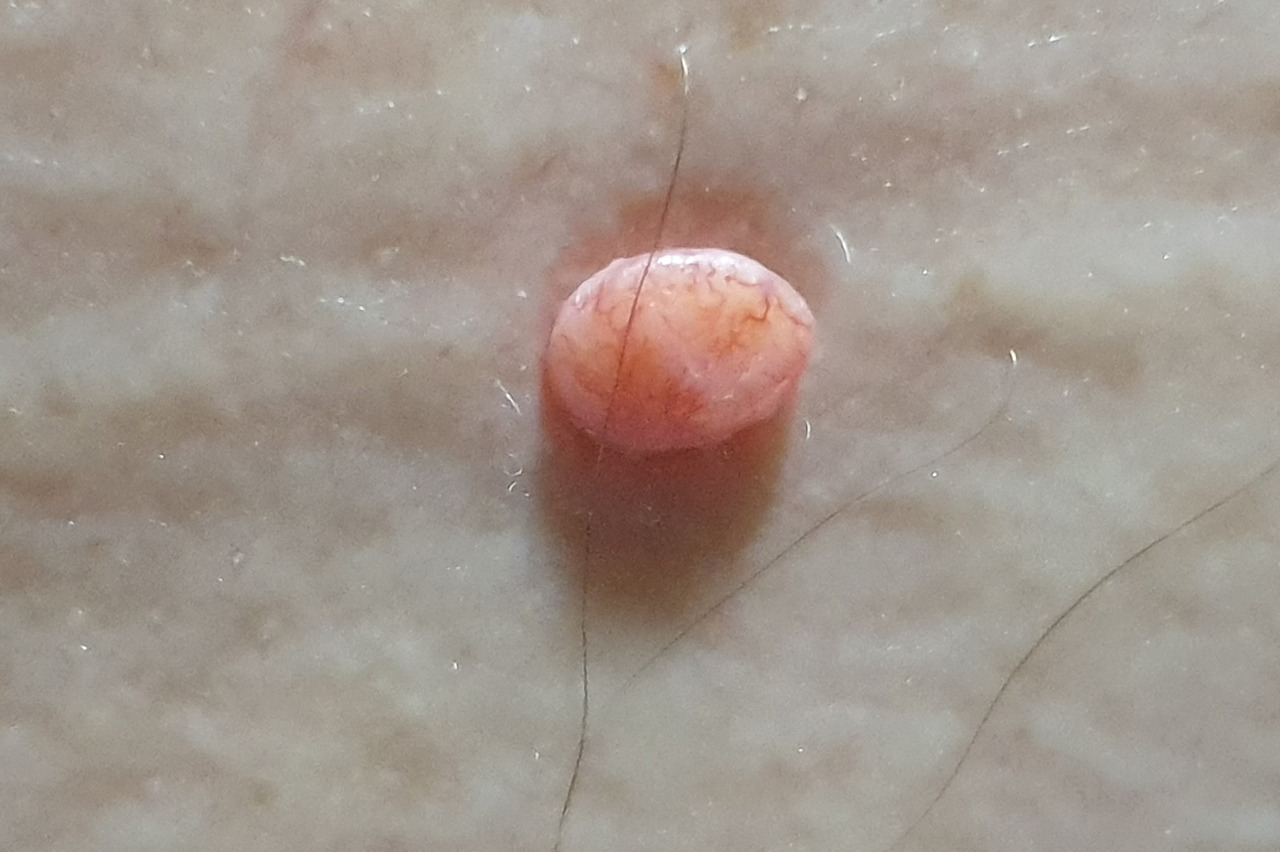
Trichoépithéliome desmoplastique
Richard, 59 ans, présente une tuméfaction d’aspect nodulaire avec des télangiectasies en surface (figure) au niveau de la partie moyenne du dos.
Du fait de son apparition récente, une exérèse complète et une analyse anatomopathologique sont effectuées.
Du fait de son apparition récente, une exérèse complète et une analyse anatomopathologique sont effectuées.
Pour en savoir plus
Mitcov M, Scrivener Y, Cribier B. Trichoépithéliome desmoplastique : étude anatomoclinique et comparaison avec le carcinome basocellulaire sclérodermiforme. Ann Dermatol Venereol 2009;136(6-7):501-7.
0
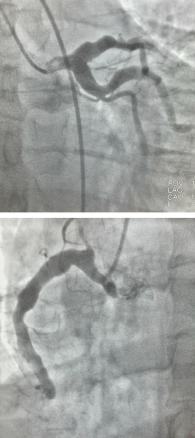
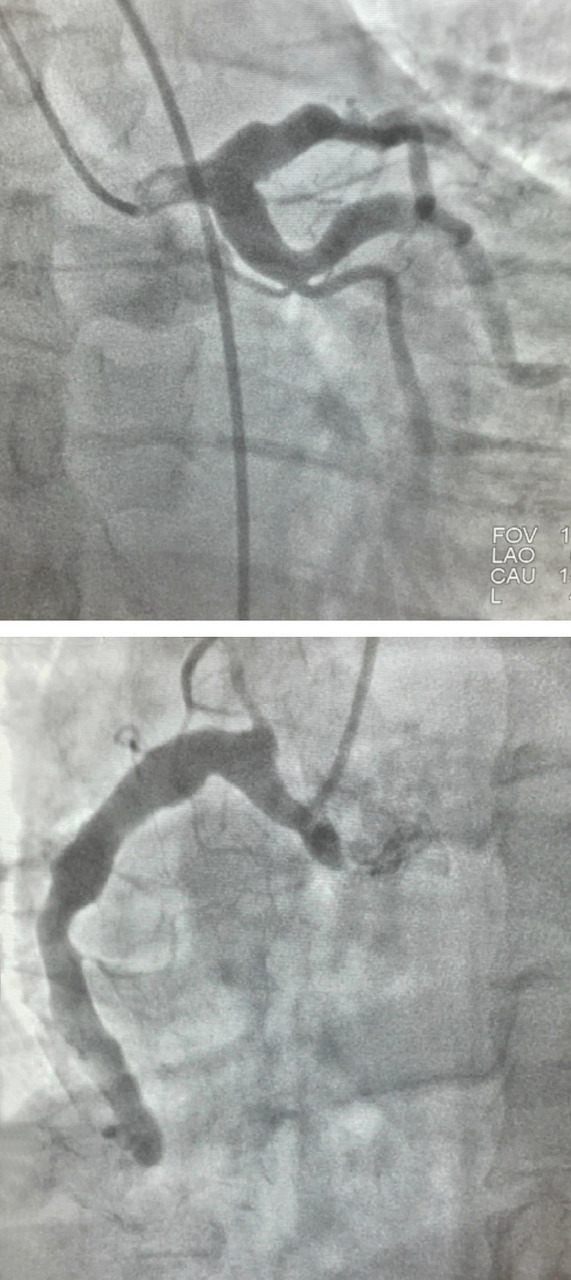
Méga-dolicho-artères coronaires
Une patiente de 58 ans, sans facteurs de risque cardiovasculaire modifiables, consulte pour des douleurs thoraciques atypiques évoluant depuis plusieurs mois. L’électrocardiogramme est normal. L’échocardiographie est sans particularités et le dosage des troponines est négatif. L’échocardiographie de stress objective une ischémie dans le territoire inférieur.
Une coronarographie est réalisée et révèle une dilatation diffuse et sinueuse des artères coronaires gauche et droite, sans sténose significative (figure). Aucun antécédent connu de maladie de Kawasaki ou d’atteinte inflammatoire n’est retrouvé. Un traitement médical conservateur est instauré, permettant une évolution favorable.
Une coronarographie est réalisée et révèle une dilatation diffuse et sinueuse des artères coronaires gauche et droite, sans sténose significative (figure). Aucun antécédent connu de maladie de Kawasaki ou d’atteinte inflammatoire n’est retrouvé. Un traitement médical conservateur est instauré, permettant une évolution favorable.
Références
1. Swaye PS, Fisher LD, Litwin P, et al. Aneurysmal coronary artery disease. Circulation 1983;67(1):134‑8.
2. Manginas A, Cokkinos DV. Coronary artery ectasias: Imaging, functional assessment and clinical implications. Eur Heart J 2006;27(9):1026‑31.
2. Manginas A, Cokkinos DV. Coronary artery ectasias: Imaging, functional assessment and clinical implications. Eur Heart J 2006;27(9):1026‑31.
0
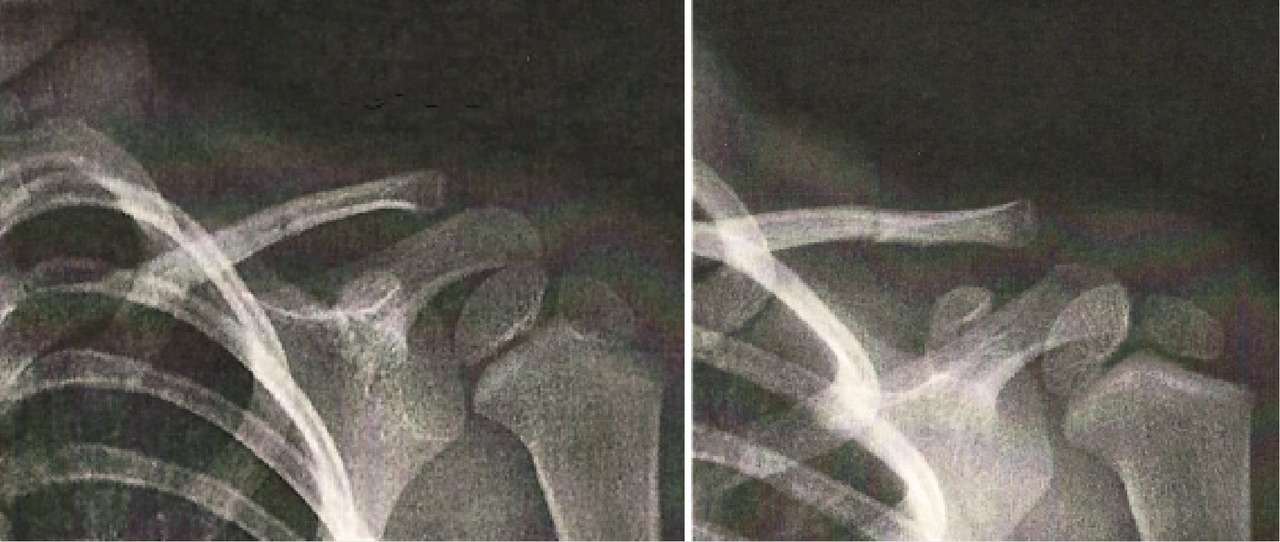
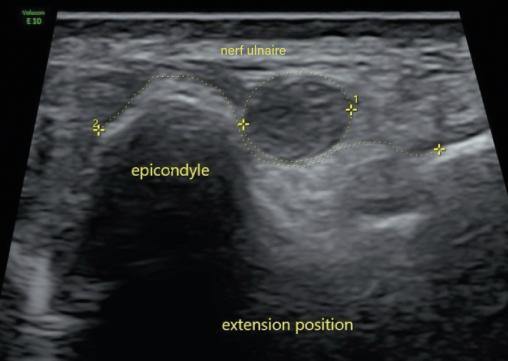
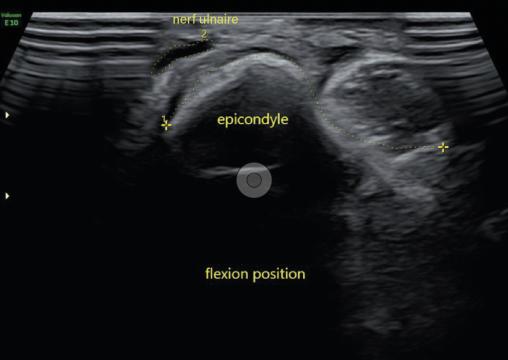
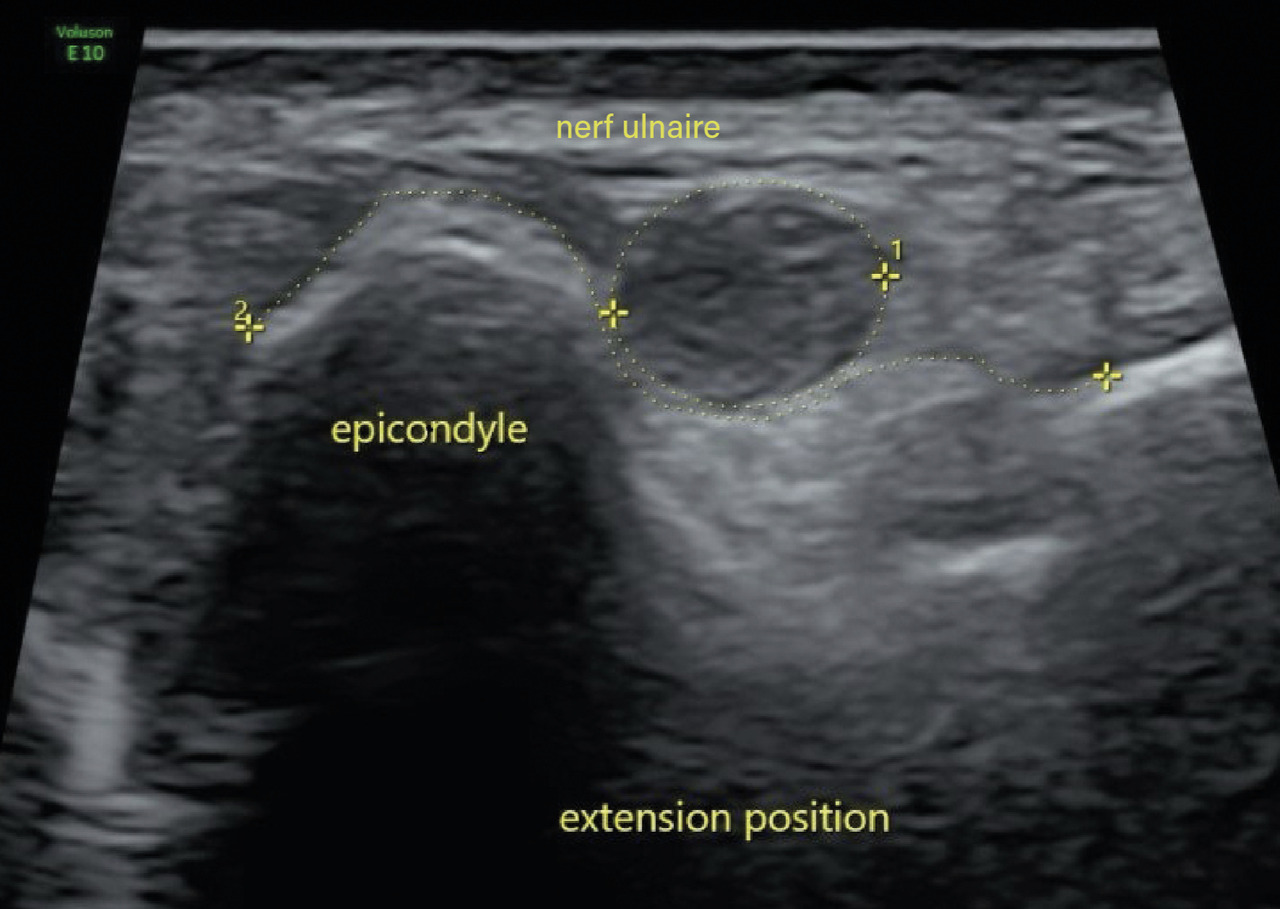
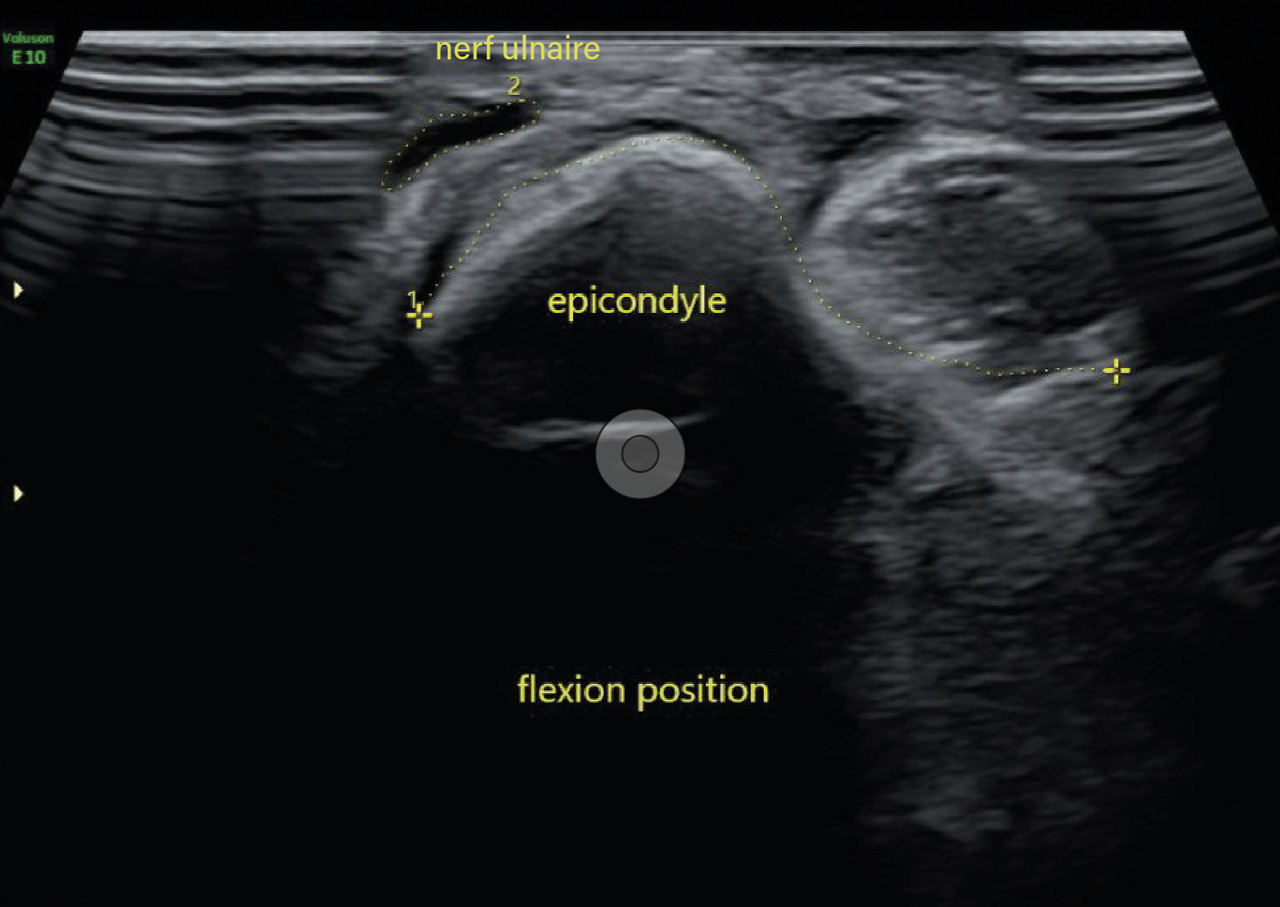
Compression du nerf ulnaire
Un homme de 58 ans avait consulté il y a un an pour des paresthésies touchant les deux derniers doigts de la main droite. L’examen clinique n’avait révélé aucun trouble sensitif ; il n’existait aucun déficit moteur, et les réflexes ostéotendineux étaient présents. L’électromyogramme (EMG) n’avait mis en évidence aucune atteinte ulnaire ou radiculaire C8. Un traitement symptomatique avait été prescrit avec succès.
Par la suite, le patient a été revu épisodiquement pour le même motif, avec mise en place d’un traitement symptomatique par anti-inflammatoires et port nocturne d’une attelle de décoaptation cubitale.
Deux ans après le premier épisode, il reconsulte pour le même motif. Un nouvel EMG révèle un ralentissement de la vitesse de conduction du nerf ulnaire droit au niveau du coude. Une échographie dynamique du coude met en évidence un gonflement fusiforme du nerf ulnaire dans la gouttière cubitale ainsi qu’une luxation du nerf ulnaire au-delà de la tubérosité condylienne lors de la flexion de l’avant-bras sur le bras (fig. 1 et 2). Une transposition cubitale est effectuée (fig. 3) permettant la disparition des symptômes en quelques semaines.
Par la suite, le patient a été revu épisodiquement pour le même motif, avec mise en place d’un traitement symptomatique par anti-inflammatoires et port nocturne d’une attelle de décoaptation cubitale.
Deux ans après le premier épisode, il reconsulte pour le même motif. Un nouvel EMG révèle un ralentissement de la vitesse de conduction du nerf ulnaire droit au niveau du coude. Une échographie dynamique du coude met en évidence un gonflement fusiforme du nerf ulnaire dans la gouttière cubitale ainsi qu’une luxation du nerf ulnaire au-delà de la tubérosité condylienne lors de la flexion de l’avant-bras sur le bras (fig. 1 et 2). Une transposition cubitale est effectuée (fig. 3) permettant la disparition des symptômes en quelques semaines.
Référence
1. Cambon-Binder A. Ulnar neuropathy at the elbow. Orthop Traumatol Surg Res 2021;107(1S):102754.
0
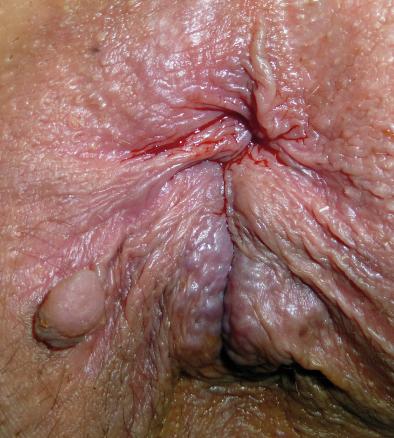
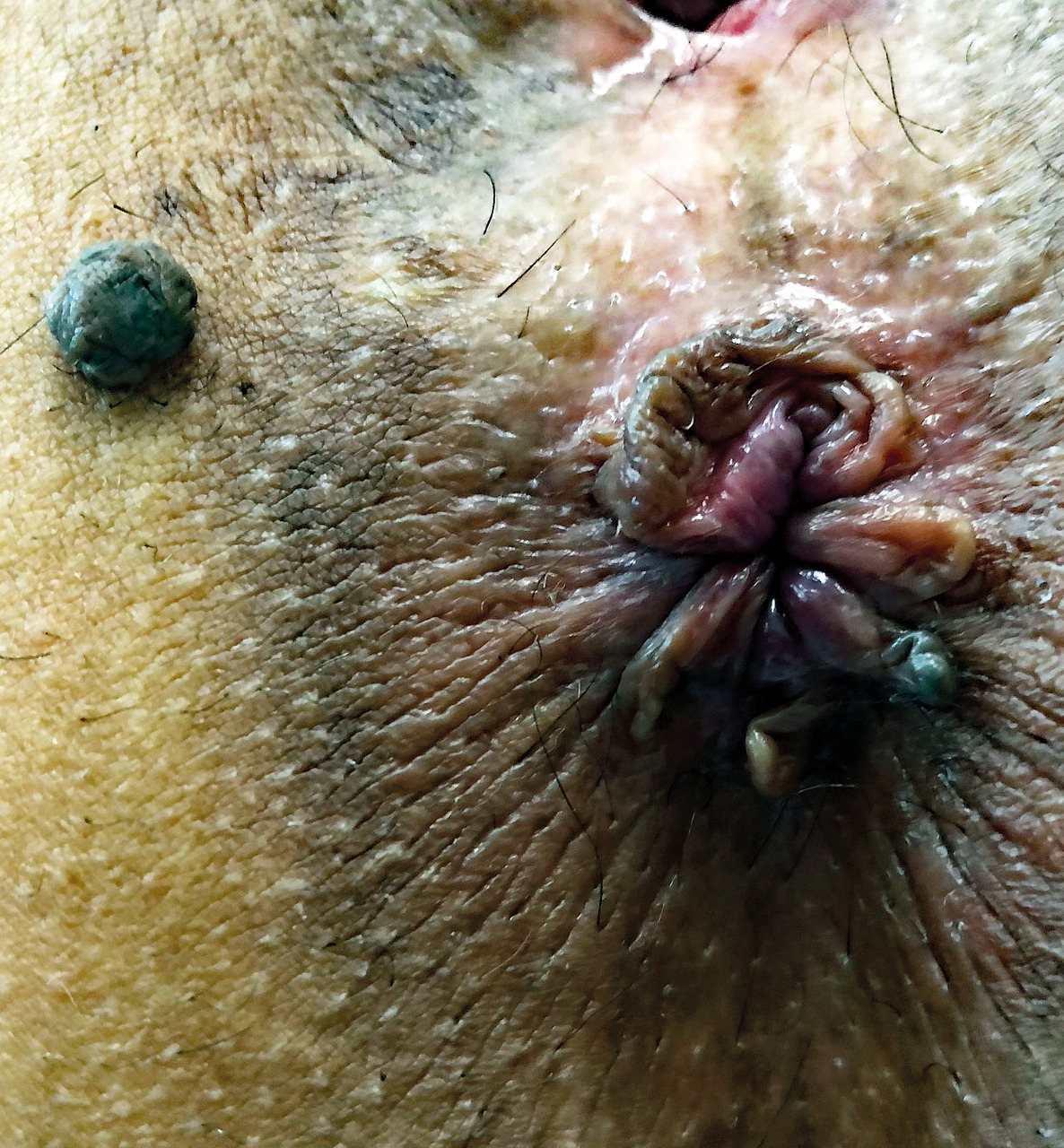
Nævus bénin
Une femme de 29 ans, inquiète, consulte pour une « boule » périanale indolore mais persistante (fig. 1).
Pour en savoir plus
Socik A, Burnes A, Rhodes AR. Prevalence and Gross Morphologic Features of Perianal Melanocytic Nevi. JAMA Dermatol 2016;152(11):1209-17.
Aljufairi E, Alhilli F. Reasons for rarity of anal melanocytic naevi. Australas J Dermatol 2017;58(4):308-11.
Aljufairi E, Alhilli F. Reasons for rarity of anal melanocytic naevi. Australas J Dermatol 2017;58(4):308-11.
0