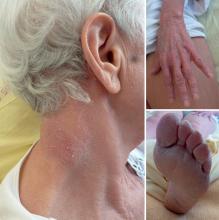
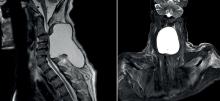
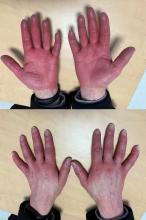
Vous êtes interne en réanimation, vous êtes contacté par vos collègues anesthésistes pour donner votre avis au sujet de Mme J., 70 ans, qui est à J3 post-ablation d’un myxome de l’oreillette droite par sternotomie.
L’anesthésiste vous résume rapidement la situation : il s’agissait d’une chirurgie programmée, le myxome ayant été découvert fortuitement à l’occasion d’un premier passage en fibrillation atriale. La patiente n’a pas d’autre antécédent. Elle est d’origine norvégienne, vit en France depuis une quinzaine d’années. Autonome, elle menait une vie complètement normale, et prenait en préopératoire un traitement par Eliquis et Flécaïne. La consultation d’anesthésie ne mentionne rien d’autre hormis une pression artérielle à 90/54 mmHg asymptomatique.
Le déroulement de l’opération a été compliqué d’une hypotension sévère à l’induction ayant nécessité un remplissage vasculaire répété et un support vasopresseur. L’anesthésiste évoque un mécanisme anaphylactique mais le produit responsable lui est inconnu.
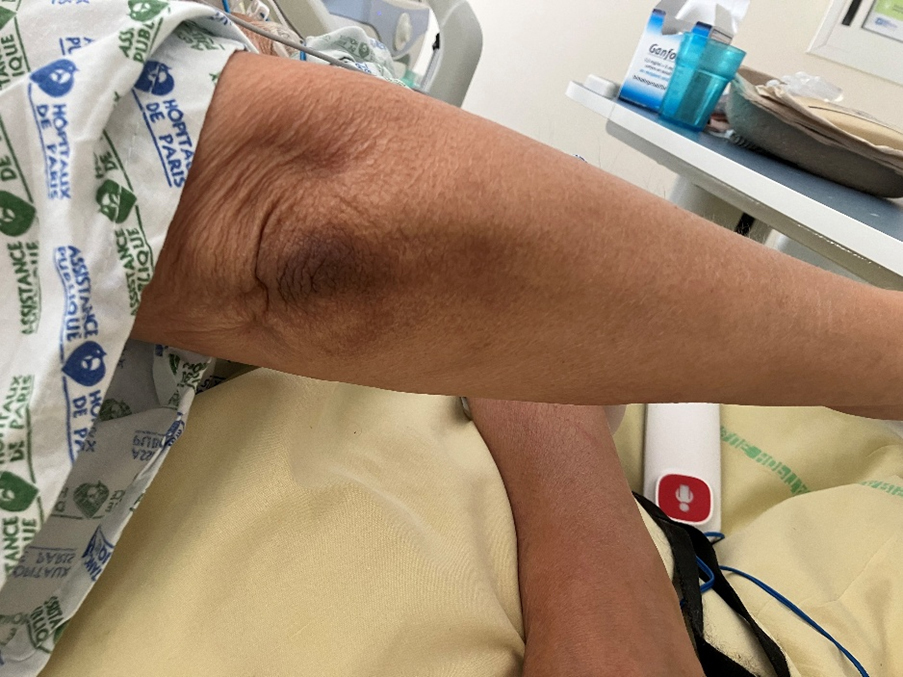
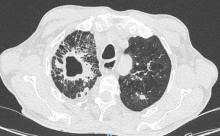
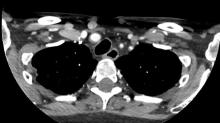
Vous êtes appelé car à J3 vos confrères anesthésistes n’arrivent pas à sevrer les amines. La patiente garde une petite dose de noradrénaline à la seringue électrique, et l’hémodynamique se dégrade à chaque tentative de diminution du débit. Le monitorage de l’échographie cardiaque ne montre pas d’altération de la fraction d’éjection du ventricule gauche, la veine cave est fine et subit d’importantes variations respiratoires.
L’anesthésiste vous résume rapidement la situation : il s’agissait d’une chirurgie programmée, le myxome ayant été découvert fortuitement à l’occasion d’un premier passage en fibrillation atriale. La patiente n’a pas d’autre antécédent. Elle est d’origine norvégienne, vit en France depuis une quinzaine d’années. Autonome, elle menait une vie complètement normale, et prenait en préopératoire un traitement par Eliquis et Flécaïne. La consultation d’anesthésie ne mentionne rien d’autre hormis une pression artérielle à 90/54 mmHg asymptomatique.
Le déroulement de l’opération a été compliqué d’une hypotension sévère à l’induction ayant nécessité un remplissage vasculaire répété et un support vasopresseur. L’anesthésiste évoque un mécanisme anaphylactique mais le produit responsable lui est inconnu.
Vous êtes appelé car à J3 vos confrères anesthésistes n’arrivent pas à sevrer les amines. La patiente garde une petite dose de noradrénaline à la seringue électrique, et l’hémodynamique se dégrade à chaque tentative de diminution du débit. Le monitorage de l’échographie cardiaque ne montre pas d’altération de la fraction d’éjection du ventricule gauche, la veine cave est fine et subit d’importantes variations respiratoires.
Question 1 - Aux questions que vous vous posez en premier lieu, vous répondez (une ou plusieurs réponses exactes) :
Toutes les situations ci-dessus sauf l’embolie pulmonaire peuvent conduire à une défaillance circulatoire sans défaillance cardiaque.