En avril 2024, vous recevez en consultation Monsieur C., 40 ans, pour douleurs.
Il est né en France de deux parents non apparentés d’origine sénégalaise. Il n’a pas d’antécédent personnel ou familial. Il travaille comme commercial. Il fume occasionnellement la chicha, pas de tabac, d’alcool ou d’autres toxiques. Son dernier voyage remonte à 2008 au Sénégal. Pas d’animaux. Il ne prend actuellement aucun traitement. Personne dans son entourage n’a eu de symptômes particuliers.
Il se plaint d’une douleur insidieuse des chevilles depuis environ trois ou quatre semaines, avec chaleur locale et impotence fonctionnelle. Il a mesuré sa température à domicile avec quelques épisodes à 38-38,2 °C.
Cliniquement la température est à 37,9 °C, vous constatez en effet un gonflement et une chaleur locale des deux chevilles.
Il est né en France de deux parents non apparentés d’origine sénégalaise. Il n’a pas d’antécédent personnel ou familial. Il travaille comme commercial. Il fume occasionnellement la chicha, pas de tabac, d’alcool ou d’autres toxiques. Son dernier voyage remonte à 2008 au Sénégal. Pas d’animaux. Il ne prend actuellement aucun traitement. Personne dans son entourage n’a eu de symptômes particuliers.
Il se plaint d’une douleur insidieuse des chevilles depuis environ trois ou quatre semaines, avec chaleur locale et impotence fonctionnelle. Il a mesuré sa température à domicile avec quelques épisodes à 38-38,2 °C.
Cliniquement la température est à 37,9 °C, vous constatez en effet un gonflement et une chaleur locale des deux chevilles.
Question 1 - Quel(s) élément(s) recherchez-vous en priorité à l’examen clinique ?
En faveur d’un érythème noueux, orienterait vers la sarcoïdose.
Il est impératif de chercher des arguments pour une endocardite infectieuse.
Orienterait vers une vascularite pouvant être primitive ou satellite d’une infection type endocardite.
Le thymus est intrathoracique et non palpable à l’examen clinique.

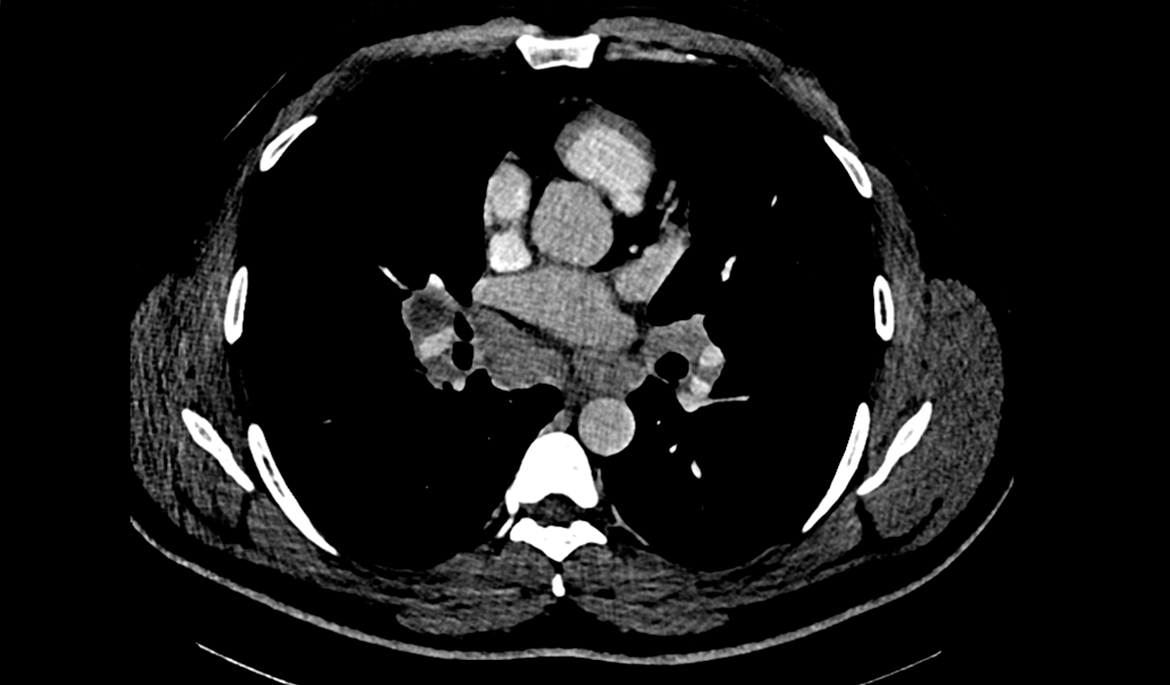
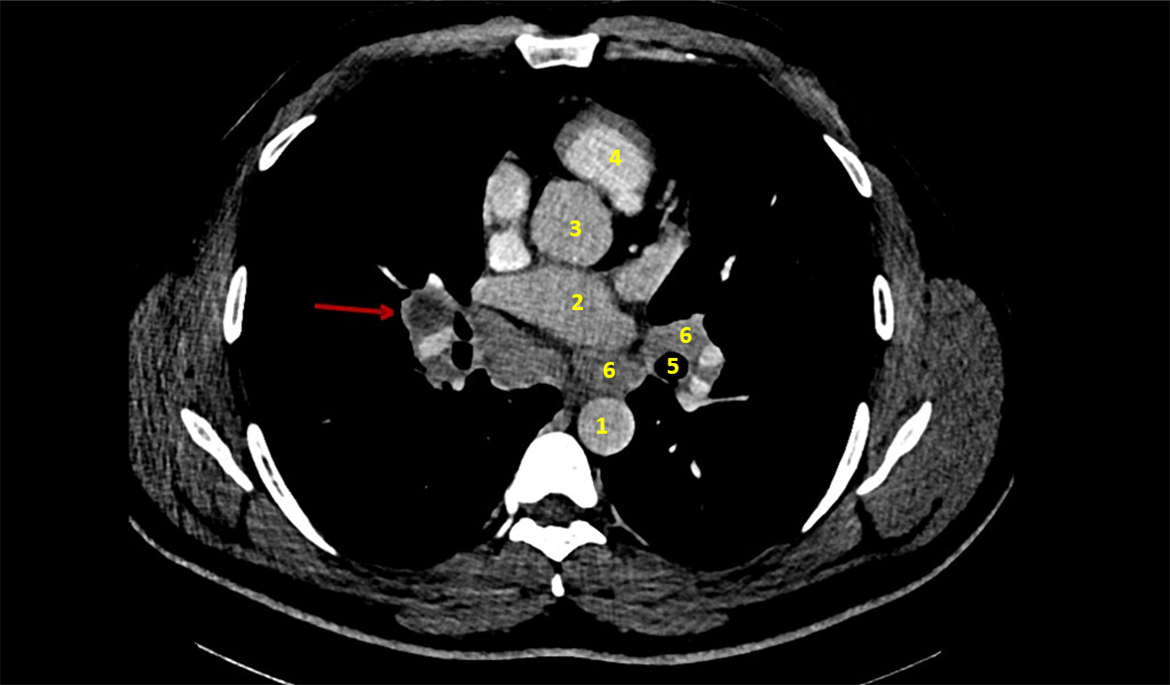

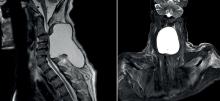
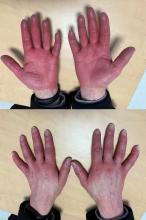
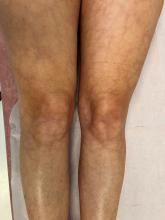
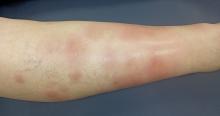
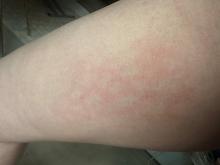
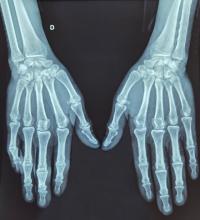
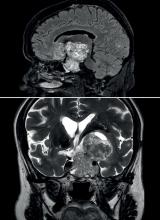
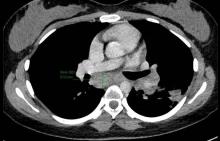
La topographie de bi-arthrite de cheville est évocatrice de sarcoïdose mais ne dispense pas de chercher des diagnostics différentiels.
Étiologies infectieuses : tuberculose, endocardite, polyarthrite virale, polyarthrite réactionnelle, maladie de Lyme, syphilis…
Rhumatismes inflammatoires chroniques (sarcoïdose en cas d’arthrite de cheville, vascularites, polyarthrite rhumatoïde, psoriasis, antigène HLA-B27, connectivites, maladies auto-inflammatoires…).
Rhumatismes microcristallins (goutte, chrondrocalcinose) à évoquer selon le terrain, mais ici la topographie n’est pas typique.
Manifestations paranéoplasiques : moins probable ici, vu le terrain.