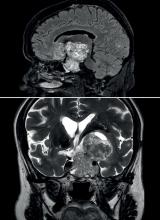
Médecin aux urgences pédiatriques, vous recevez Clémence, 3 ans, que ses parents vous amènent à 5 heures du matin parce qu’elle a de la fièvre et des céphalées.
Les parents vous informent que leur fille est fébrile depuis quarante-huit heures, sans frissons, et cette fièvre ne chute pas sous paracétamol.
Elle n’a pas eu de diarrhée, a eu un vomissement alimentaire ce matin. Elle est en petite section de maternelle.
Bonne croissance staturo-pondérale, pas d’altération de l’état général ces dernières semaines.
L’infirmière vous donne les constantes à l’entrée : fréquence cardiaque (FC) = 110/min ; tension artérielle (TA) = 85/60 mmHg ; fréquence respiratoire (FR) = 27/min ; température (T°) = 39,7 °C.
La fillette vous dit qu’elle a « beaucoup » mal à la tête et envie de vomir.
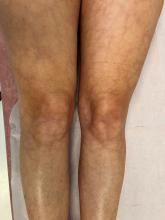
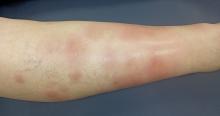
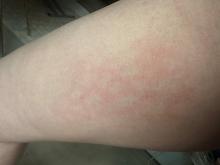
Cliniquement, Clémence a des voies aériennes supérieures libres. Son temps de recoloration cutanée est de deux secondes, les extrémités sont chaudes et elle n’a pas de marbrures. L’auscultation cardiopulmonaire est normale, l’examen abdominal est sans particularité, tout comme l’examen des tympans et de la gorge. Clémence est parfaitement consciente et orientée. Les pupilles sont réactives et symétriques. Le réflexe cutanéo-plantaire est en flexion bilatérale, les réflexes ostéotendineux sont réactifs et symétriques.
Les parents vous informent que leur fille est fébrile depuis quarante-huit heures, sans frissons, et cette fièvre ne chute pas sous paracétamol.
Elle n’a pas eu de diarrhée, a eu un vomissement alimentaire ce matin. Elle est en petite section de maternelle.
Bonne croissance staturo-pondérale, pas d’altération de l’état général ces dernières semaines.
L’infirmière vous donne les constantes à l’entrée : fréquence cardiaque (FC) = 110/min ; tension artérielle (TA) = 85/60 mmHg ; fréquence respiratoire (FR) = 27/min ; température (T°) = 39,7 °C.
La fillette vous dit qu’elle a « beaucoup » mal à la tête et envie de vomir.
Cliniquement, Clémence a des voies aériennes supérieures libres. Son temps de recoloration cutanée est de deux secondes, les extrémités sont chaudes et elle n’a pas de marbrures. L’auscultation cardiopulmonaire est normale, l’examen abdominal est sans particularité, tout comme l’examen des tympans et de la gorge. Clémence est parfaitement consciente et orientée. Les pupilles sont réactives et symétriques. Le réflexe cutanéo-plantaire est en flexion bilatérale, les réflexes ostéotendineux sont réactifs et symétriques.
Question 1 - Quel(s) diagnostic(s) évoquez-vous en première intention ?
Pas en première intention. Absence d’altération de l’état général.
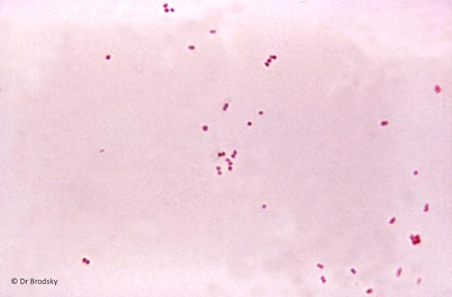
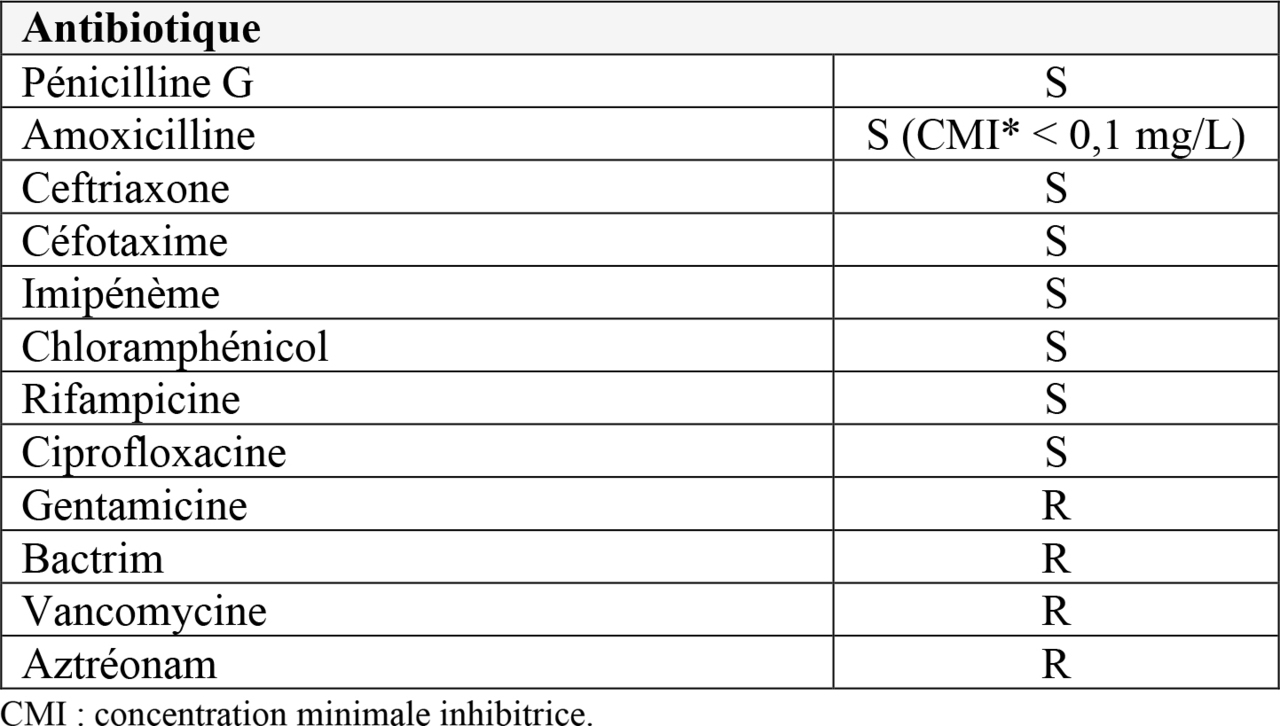
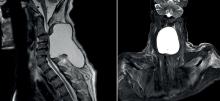
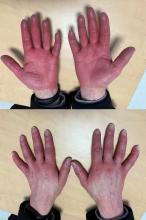
À évoquer devant des céphalées fébriles et vomissements.
Patiente bien orientée non confuse.