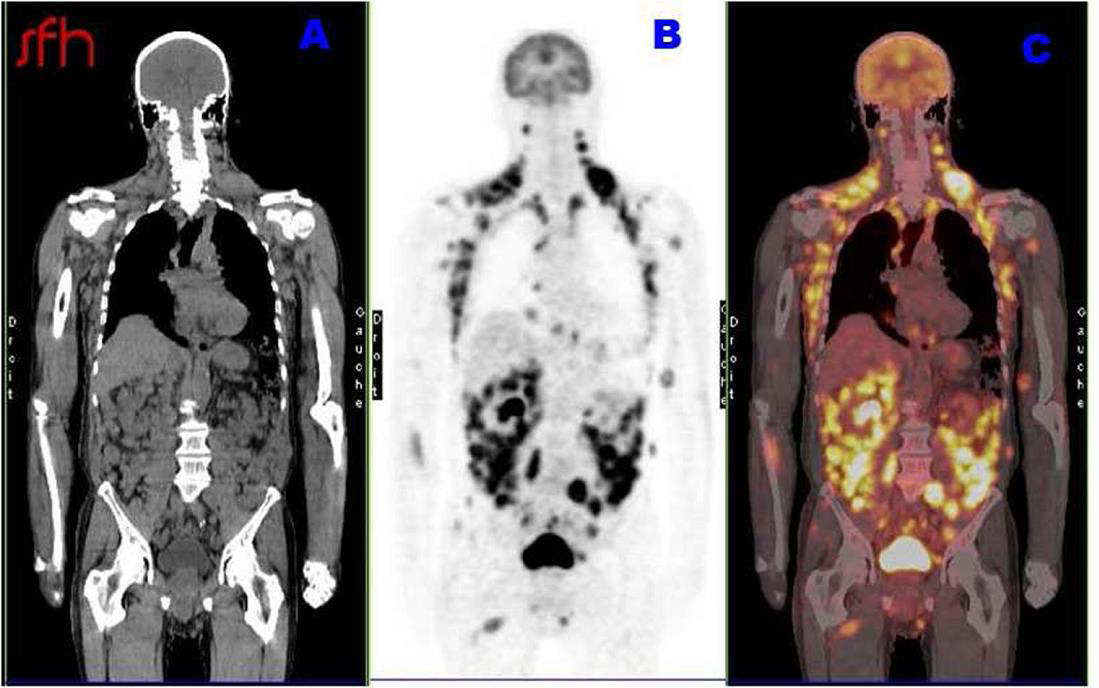
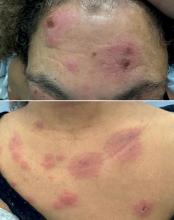
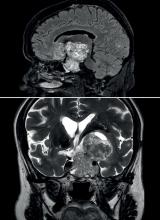
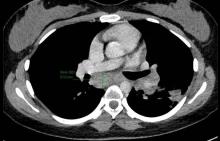
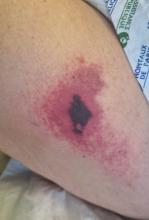
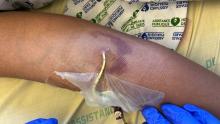
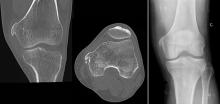
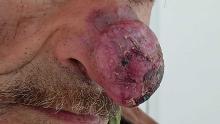
Maxime, 21 ans, étudiant en droit, se présente à votre consultation pour une asthénie trainante et s’intensifiant depuis un mois, responsable d’un absentéisme professionnel. Il a maigri de 5 kg ces trois derniers mois (poids actuel 72 kg pour un poids de forme à 77 kg) et souhaiterait que vous lui prescriviez des vitamines. Il se plaint de démangeaisons sur tout le corps, d’une toux sèche et de lombalgie mal calmée par 4 g de paracétamol. À l’anamnèse, ce dernier vous rapporte une fébricule vespérale à 38,5 °C au coucher disparaissant le matin au réveil. Par ailleurs, il rapporte des sueurs nocturnes particulièrement gênantes. Pas de voyage récent. À l’examen clinique, vous retrouvez des lésions de grattage dans le dos, une adénopathie sus claviculaire droite de 2,5 cm, une adénopathie inguinale droite de 3 cm et une splénomégalie à trois travers de doigt. Son bilan biologique est le suivant : natrémie : 140 mmol/L, kaliémie : 3,9 mmol/L, créatinémie : 73 µmol/L, Hb : 10,3 g/dL, VGM : 85 µm3, globules blancs : 8 G/L avec des polynucléaires neutrophiles à 2,5 G/L, des polynucléaires éosinophiles à 1,7 G/L et des lymphocytes à 2 G/L, plaquettes : 156 G/L, pas de cellules anormales circulantes. La VS est à 82 mm à 1 heure et la CRP 153 mg/L. Au regard de l’anamnèse et de l’examen clinique, vous décidez d’hospitaliser le patient pour élargir les explorations.
Question 1 : Au regard de son hémogramme ce patient présente
Pour commencer, une question simple sur l’interprétation de l’hémogramme. Ici, il existe une anémie normocytaire (VGM > 82 µm3). Il n’y a pas hyperleucocytose ( 10 G/L de globules blancs) sans neutropénie ni hyperlymphocytose ( 4 G/L). Ce patient présente une hyperéosinophilie (PEo > à 0,5 G/L).