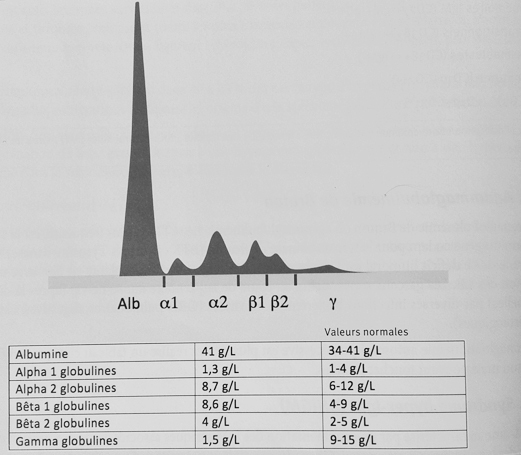
Le 15 avril 2018, vous recevez à votre cabinet de médecine générale pour la première fois M. B, un jeune homme de 22 ans récemment arrivé à Lyon pour ses études. Il vous consulte pour une toux d’apparition rapide cette semaine avec expectorations épaisses et purulentes. Il n’a pas pu aller en cours depuis 4 jours car se dit très fatigué et gêné pour respirer, avec un point de côté persistant à droite. Il ne rapporte pas de contage particulier, pas de voyage récent ni de changement de ses habitudes. Il fume 10 cigarettes par jour et consomme un peu de cannabis et d’alcool occasionnellement.
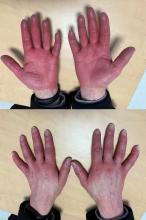
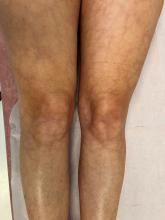
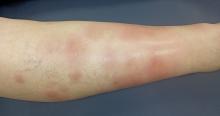
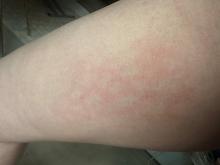
Il vous indique une « allergie » à la pénicilline, manifestée par une éruption cutanée généralisée à l’âge de 8 ans lors d’une angine, et qui s’était renouvelée à l’âge de 12 ans suite à une prise d’amoxicilline pour une pneumonie. En lui faisant préciser les choses, il ne semble jamais avoir présenté de manifestation anaphylactique sévère. Il a par la suite pris, sans survenue d’effet secondaire particulier, plusieurs autres antibiotiques pour des épisodes d’otites et de sinusites.
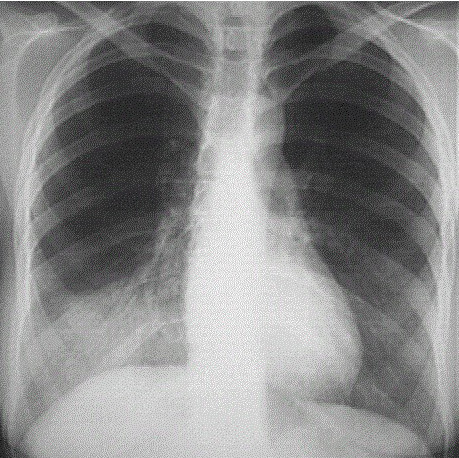
Cliniquement, vous retrouvez une tension artérielle (TA) à 109/58 mmHg, une fréquence cardiaque (FC) à 105/min, une saturation en oxygène (SaO2) à 95 % en air,une température à 39,8 °C, une fréquence respiratoire (FR) à 27/min. Vous retrouvez uniquement à l’auscultation pulmonaire une diminution du murmure vésiculaire en base droite. Les examens cardiovasculaire et abdominal sont normaux.
Il vous indique une « allergie » à la pénicilline, manifestée par une éruption cutanée généralisée à l’âge de 8 ans lors d’une angine, et qui s’était renouvelée à l’âge de 12 ans suite à une prise d’amoxicilline pour une pneumonie. En lui faisant préciser les choses, il ne semble jamais avoir présenté de manifestation anaphylactique sévère. Il a par la suite pris, sans survenue d’effet secondaire particulier, plusieurs autres antibiotiques pour des épisodes d’otites et de sinusites.
Cliniquement, vous retrouvez une tension artérielle (TA) à 109/58 mmHg, une fréquence cardiaque (FC) à 105/min, une saturation en oxygène (SaO2) à 95 % en air,une température à 39,8 °C, une fréquence respiratoire (FR) à 27/min. Vous retrouvez uniquement à l’auscultation pulmonaire une diminution du murmure vésiculaire en base droite. Les examens cardiovasculaire et abdominal sont normaux.
Question 1 : Que nécessite la prise en charge à ce stade ?
La prise en charge d’une pneumopathie communautaire du sujet jeune se fait en ambulatoire. Seule une radiographie thoracique est recommandée dans le bilan de première intention.