Clémentine, âgée de 6 ans, consulte son pédiatre en ville pour une rhinite et des céphalées frontales en barre depuis trois jours.
Elle a pour antécédent un asthme bien contrôlé sous corticoïdes inhalés en traitement de fond, et a eu une varicelle il y a deux ans.
Concernant ses vaccins, elle a reçu au total 4 doses de vaccin hexavalent DTP-Ca, 3 doses de vaccin anti-pneumococcique 15 valences, 3 doses de vaccin anti-méningococcique B, 2 doses de vaccin anti-méningococcique C, 2 doses de vaccin anti-ROR et un vaccin anti-grippal cet hiver.
Sa croissance staturale harmonieuse régulière sur + 2 DS et une croissance pondérale harmonieuse régulière sur le 75e percentile.
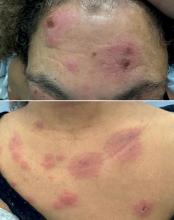
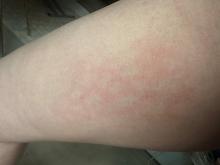
Cliniquement, Clémentine est apyrétique, normocarde, normotendue, eupnéique en air ambiant avec une auscultation cardiopulmonaire normale. Elle a un abdomen souple à la palpation sans défense ni contracture. Elle a une otite congestive droite, avec une rhinite claire, une légère pharyngite et des adénopathies infracentimétriques cervicales bilatérales.
Elle est consciente, orientée, n’a pas d’atteinte des paires crâniennes, pas de troubles moteurs ni sensitifs, pas de troubles de l’équilibre ni de la marche. Ses céphalées sont permanentes, non pulsatiles, en barre, non modifiées par la position. Il n’y a pas de phono-photobie ni de vomissement. Il n’y a pas de raideur de nuque ni signe de Kernig ou de Brudzinski.
Elle a pour antécédent un asthme bien contrôlé sous corticoïdes inhalés en traitement de fond, et a eu une varicelle il y a deux ans.
Concernant ses vaccins, elle a reçu au total 4 doses de vaccin hexavalent DTP-Ca, 3 doses de vaccin anti-pneumococcique 15 valences, 3 doses de vaccin anti-méningococcique B, 2 doses de vaccin anti-méningococcique C, 2 doses de vaccin anti-ROR et un vaccin anti-grippal cet hiver.
Sa croissance staturale harmonieuse régulière sur + 2 DS et une croissance pondérale harmonieuse régulière sur le 75e percentile.
Cliniquement, Clémentine est apyrétique, normocarde, normotendue, eupnéique en air ambiant avec une auscultation cardiopulmonaire normale. Elle a un abdomen souple à la palpation sans défense ni contracture. Elle a une otite congestive droite, avec une rhinite claire, une légère pharyngite et des adénopathies infracentimétriques cervicales bilatérales.
Elle est consciente, orientée, n’a pas d’atteinte des paires crâniennes, pas de troubles moteurs ni sensitifs, pas de troubles de l’équilibre ni de la marche. Ses céphalées sont permanentes, non pulsatiles, en barre, non modifiées par la position. Il n’y a pas de phono-photobie ni de vomissement. Il n’y a pas de raideur de nuque ni signe de Kernig ou de Brudzinski.
Question 1 - Que proposez-vous à Clémentine et ses parents (une ou plusieurs réponses exactes) ?
Une otite congestive, le plus souvent d’origine virale et accompagnant les rhinopharyngites, ne nécessite pas d’antibiothérapie à l’inverse de l’otite moyenne aiguë purulente.
Pas d’argument clinique pour une méningite.
Sinus frontal développé à partir de 10 ans, sinus maxillaire dès 3 ans.
Traitement de la rhinopharyngite simple.
Pas de signe clinique en faveur d’une sinusite.
Clémentine a un tableau de rhinopharyngite simple. Un traitement symptomatique en ambulatoire suffit (antalgiques, lavage de nez) avec des consignes de surveillance indiquant une nouvelle évaluation médicale.