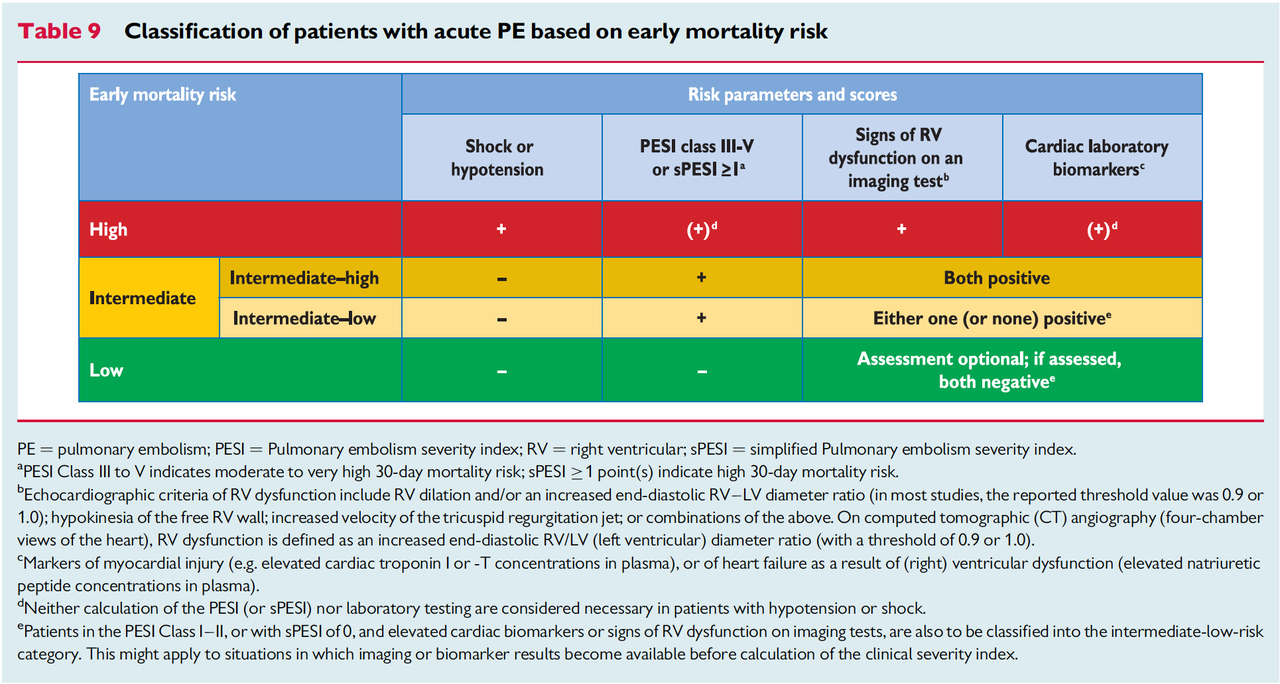
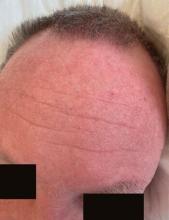
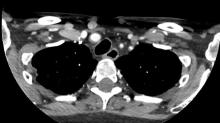
De garde aux urgences générales, vous recevez Mme V., âgée de 56 ans, pour asthénie et dyspnée. Cette patiente sans antécédents, ménopausée, a comme seul facteur de risque cardiovasculaire un tabagisme actif à 50 paquets-années.
L’histoire est celle d’une altération de l’état général évoluant depuis trois mois puisque la patiente vous informe avoir perdu 10 kg. Depuis trois semaines est apparue une dyspnée de majoration progressive, si bien qu’elle ne peut plus tenir allongée.
Les paramètres vitaux à l’arrivée sont les suivants : pression artérielle à 85/45 mmHg (contrôlée à trois reprises) ; fréquence cardiaque à 110/min ; température à 37,8 °C ; saturation à 88 % en air ambiant.
L’examen physique montre une franche turgescence jugulaire avec de discrets œdèmes des membres inférieurs et des marbrures des deux genoux. L’auscultation pulmonaire est normale. Le reste de l’examen physique est sans particularité.
L’histoire est celle d’une altération de l’état général évoluant depuis trois mois puisque la patiente vous informe avoir perdu 10 kg. Depuis trois semaines est apparue une dyspnée de majoration progressive, si bien qu’elle ne peut plus tenir allongée.
Les paramètres vitaux à l’arrivée sont les suivants : pression artérielle à 85/45 mmHg (contrôlée à trois reprises) ; fréquence cardiaque à 110/min ; température à 37,8 °C ; saturation à 88 % en air ambiant.
L’examen physique montre une franche turgescence jugulaire avec de discrets œdèmes des membres inférieurs et des marbrures des deux genoux. L’auscultation pulmonaire est normale. Le reste de l’examen physique est sans particularité.
Question 1 - À ce stade, l(es) hypothèse(s) diagnostique(s) la (les) plus pertinente(s) pour expliquer cet état de choc est (sont) :
L’électrocardiogramme (ECG) affinera le diagnostic.
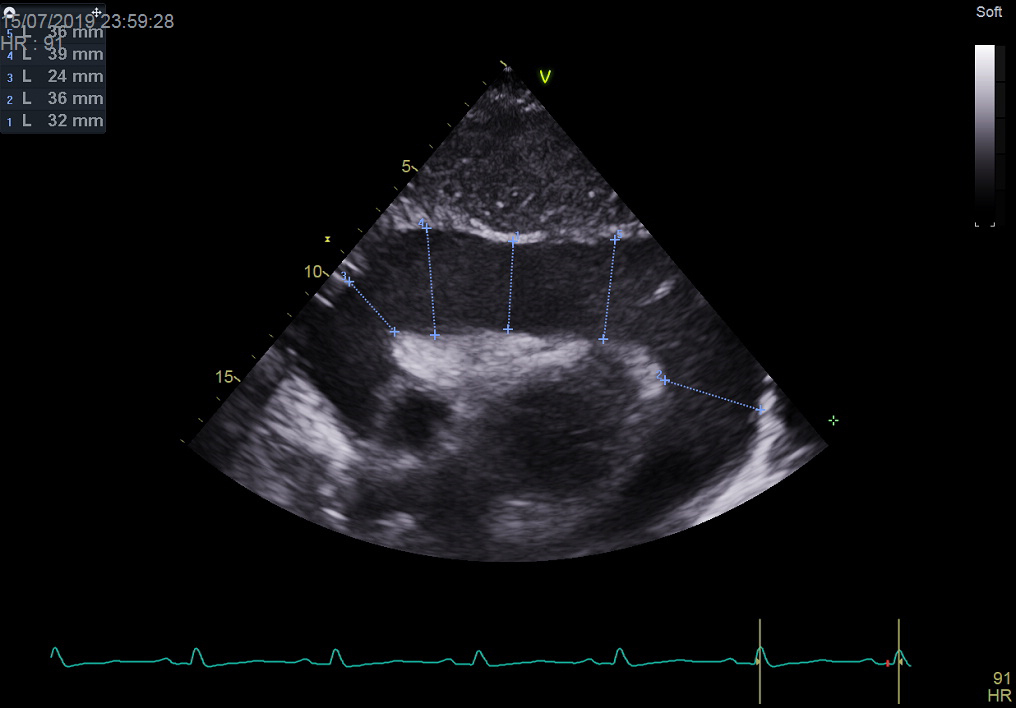
L’échographie cardiaque donnera le diagnostic.
L’auscultation pulmonaire est normale.
L’échographie cardiaque affinera le diagnostic.
L’auscultation pulmonaire est normale.

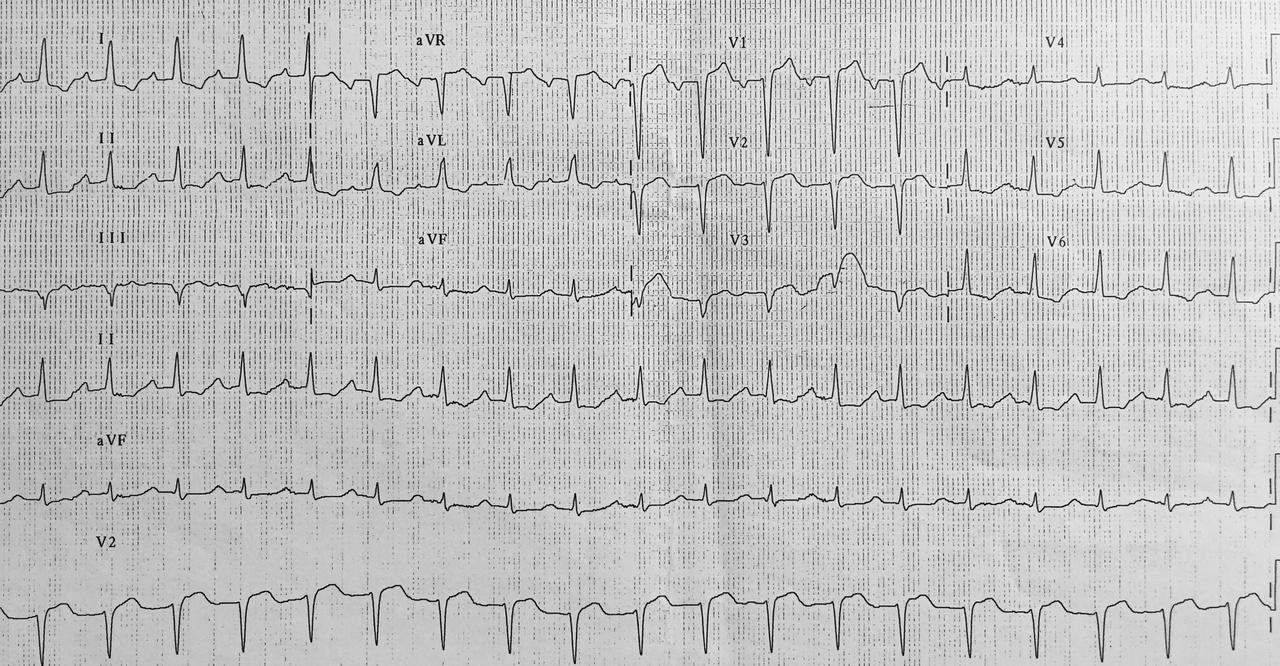


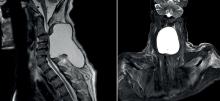
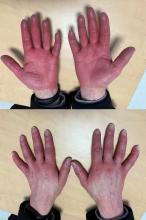
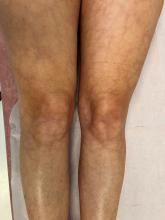
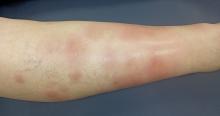
– un infarctus du ventricule droit vu tardivement (l’ECG donnera des informations pertinentes pour affiner le diagnostic) ;
– la tamponnade liquidienne (l’échographie cardiaque donnera le diagnostic) ;
– la tamponnade gazeuse (pneumothorax compressif) : c’est un diagnostic à évoquer systématiquement mais le tableau clinique est bien sûr souvent plus bruyant, dominé par la symptomatologie respiratoire asphyxique. La normalité de l’auscultation pulmonaire ici rend ce diagnostic peu probable ;
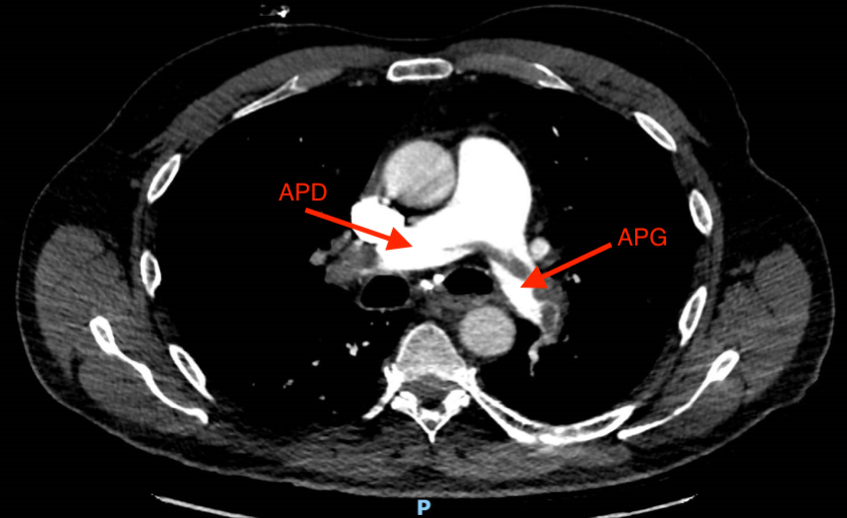
– l’embolie pulmonaire grave (l’échographie cardiaque affinera le diagnostic en cas de dilatation des cavités droites.
L’œdème aigu du poumon n’était par définition pas une bonne réponse puisque l’auscultation pulmonaire est strictement normale.
- Source : recommandations ESC 2015 sur la péricardite et les syndromes péricarditiques.