Vous recevez en consultation un homme de 67 ans. Il a travaillé comme ouvrier dans l’électroménager toute sa vie jusqu’à son licenciement il y a 10 ans, depuis lequel il prend un comprimé d’alprazolam 0,5 pour s’endormir le soir. Il déclare un tabagisme chiffré à 20 paquets-année et vous rapporte des érections moins fortes, gênantes pour sa vie sexuelle, une prise de poids et une sensation d’être tout le temps fatigué qui ne fait que s’aggraver depuis son licenciement.
Question 1 - S’ils étaient présents à l’interrogatoire du patient, les symptômes suivants vous orienteraient vers un déficit en testostérone :
Question 2 - S’ils étaient présents à l’examen clinique du patient, quels signes cliniques suivants vous orienteraient vers un déficit en testostérone ?
La testostérone entraîne bien une diminution de la pilosité mais pas une alopécie (ses effets sont inverses entre follicule pileux corporel et capillaire !). On retrouve classiquement une atrophie testiculaire.
Références :
- "Item 120. Ménopause et andropause - Partie : andropause", La Revue du Praticien, vol. 68, n° 9, novembre 2018, pp. e373-e377.
- Wang et al. (2008). "ISA, ISSAM, EAU, EAA and ASA recommendations: investigation, treatment and monitoring of late-onset hypogonadism in males." International Journal of Impotence Research.
- "Item 120. Ménopause et andropause - Partie : andropause", La Revue du Praticien, vol. 68, n° 9, novembre 2018, pp. e373-e377.
- Wang et al. (2008). "ISA, ISSAM, EAU, EAA and ASA recommendations: investigation, treatment and monitoring of late-onset hypogonadism in males." International Journal of Impotence Research.
Question 3 - En première intention, vous réalisez le bilan paraclinique suivant :
Le bilan clinique de première intention est celui de la dysfonction érectile qui comporte : glycémie à jeun, bilan lipidique et testostéronémie totale chez les hommes âgés présentant des signes évocateurs de déficit.
Références :
"Item 122. Trouble de l'érection", La Revue du Praticien, vol. 69, n° 9, novembre 2019, pp. e307-e315.
"Item 122. Trouble de l'érection", La Revue du Praticien, vol. 69, n° 9, novembre 2019, pp. e307-e315.
Le patient vous demande ce qu’il est possible de faire pour restaurer ses érections.
Question 4 - Que lui proposez-vous à ce stade outre des conseils d’hygiène de vie ?
À ce stade de la prise en charge il faut insister sur le sevrage tabagique et la perte de poids. Le seul traitement possible en première intention serait les inhibiteurs de la phosphodiestérase 5 (IPDE5). Les traitements par prostaglandines sont des traitements de seconde intention indiqués après échec du traitement oral.
Références :
"Item 122. Trouble de l'érection", La Revue du Praticien, vol. 69, n° 9, novembre 2019, pp. e307-e315.
"Item 122. Trouble de l'érection", La Revue du Praticien, vol. 69, n° 9, novembre 2019, pp. e307-e315.
Vous revoyez le patient avec les résultats de son bilan paraclinique : glycémie à jeun = 1,1 g/L ; triglycérides = 1 g/L ; cholestérol total = 0,9 g/L ; testostéronémie totale = 7 nM/L. Vous faites recontrôler la testostéronémie totale 3 semaines plus tard qui revient à 6,7 nM/L (normale entre 8 et 12 nM/L).
Question 5 - Quel est votre bilan de seconde intention ?
Pour le dosage biologique de la testostérone, il faut doser en première intention la testostéronémie totale : < 8 nM/L, il s’agit d’une hypotestostéronémie ; > 12 nM/L, il faut chercher d’autres causes. Entre 8 et 12 nM/L, on s’aidera de la testostéronémie libre. L’IRM cérébrale ne doit être réalisée qu’en cas d’hypotestostéronémie d’origine centrale (LH/FSH normales ou basses) ou d’hyperprolactinémie pour rechercher un adénome à prolactine.
Références :
- "Item 120. Ménopause et andropause - Partie : andropause", La Revue du Praticien, vol. 68, n° 9, novembre 2018, pp. e373-e377.
- Wang et al. (2008). "ISA, ISSAM, EAU, EAA and ASA recommendations: investigation, treatment and monitoring of late-onset hypogonadism in males." International Journal of Impotence Research.
- "Item 120. Ménopause et andropause - Partie : andropause", La Revue du Praticien, vol. 68, n° 9, novembre 2018, pp. e373-e377.
- Wang et al. (2008). "ISA, ISSAM, EAU, EAA and ASA recommendations: investigation, treatment and monitoring of late-onset hypogonadism in males." International Journal of Impotence Research.
Vous expliquez au patient les modalités et avantages possibles d’une supplémentation en testostérone. Celui-ci est conquis et très demandeur de l’instauration d’un tel traitement.
Question 6 - Quel est votre bilan préthérapeutique ?
Il convient d’éliminer une contre-indication à la supplémentation androgénique, absolue (cancer de la prostate, cancer du sein), ou relative (polyglobulie, adénome de la prostate, syndrome d’apnées du sommeil).
Références : - "Item 120. Ménopause et andropause - Partie : andropause", La Revue du Praticien, vol. 68, n° 9, novembre 2018, pp. e373-e377. - Wang et al. (2008). "ISA, ISSAM, EAU, EAA and ASA recommendations: investigation, treatment and monitoring of late-onset hypogonadism in males." International Journal of Impotence Research.
Au bilan préthérapeutique vous retrouvez : hématocrite = 43% ; IPSS (international prostate symptom score ) = 5/25 ; toucher rectal non suspect ; PSA= 7 ng/mL. Vous recontrôlez le PSA quelques semaines plus tard et il est toujours à 7,2 ng/mL.
Question 7 - Concernant ces deux dosages de PSA, quelles sont les propositions exactes ?
Le PSA est une protéine utile à la liquéfaction du sperme. Son dosage, assez variable, augmente en cas de cancer de la prostate, mais aussi de prostatite ou d’adénome prostatique. Il faut donc répéter le dosage en cas de valeur peu élevée. La VPP dépend de la prévalence de la maladie dans la population étudiée. Donc, en cas de toucher rectal suspect, le risque de cancer de la prostate est plus grand, comme celui d’en trouver en cas de PSA élevé.
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’Association française d’urologie (AFU). Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
Vous faites réaliser une IRM de prostate multiparamétrique qui retrouve une cible à l’apex prostatique suspecte (PIRADS 4), sans extension extraprostatique. Vous réalisez ensuite des biopsies prostatiques systématisées + 2 biopsies ciblées.
Question 8 - Comment réalisez-vous ces biopsies prostatiques ?
Les complications les plus fréquentes sont l’hémospermie (> 30 %) et l’hématurie (> 20 %). Le risque de rétention aiguë d’urine reste faible (< 1 %).
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’AFU. Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
L’analyse anatomopathologique retrouve sur deux biopsies ciblées 6 mm d’adénocarcinome prostatique de score de Gleason 3+4, sans extension extra-capsulaire ni infiltration péri-nerveuse.
Question 9 - Quelle est la classification de ce cancer ?
Une nouvelle classification de l’ISUP a été définie pour remplacer à terme le score de Gleason. Elle a été validée rétrospectivement et présente comme avantage de distinguer plus clairement les groupes de Gleason 3+4 (ISUP 2) et 4+3 (ISUP 3), de mieux classer les hauts grades, et d’avoir un score minimal de 1. La classification de D’Amico repose sur le PSA, le score de Gleason et le stade clinique (que l’on estimait ici à T2a avec les résultats de l’IRM).
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’AFU. Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
Le patient présente donc un cancer de la prostate de risque intermédiaire selon la classification de D’Amico ; groupe ISUP 2.
Question 10 - Quel est votre bilan d’extension ?
Le seul bilan paraclinique nécessaire dans ce cas est une IRM pelvienne pour l’évaluation de l’extension ganglionnaire. La scintigraphie osseuse est requise à partir d’un score de Gleason 4 majoritaire (soit ISUP 3 ou plus).
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’AFU. Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
Question 11 - Le patient est très inquiet après votre annonce diagnostique. Il vous demande quelles sont ses possibilités thérapeutiques :
La surveillance active en cas de cancer de la prostate à risque intermédiaire est réservée aux patients non éligibles aux autres options avec une probabilité de survie courte. Avec la prostatectomie totale, la radiothérapie est un des traitements de référence du cancer de la prostate localisé de risque intermédiaire. Elle peut se faire seule, ou associée à une suppression androgénique courte, ou avec boost par curiethérapie.
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’AFU. Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
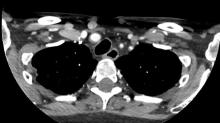
Le patient refuse toute prise en charge et ne comprend pas pourquoi il ne peut pas avoir de testostérone. Vous le perdez de vue, puis le revoyez quelques années plus tard. Il vous explique avoir à l’époque trouvé du gel sur Internet qui lui avait fait reprendre du muscle et le sport. Il a cependant arrêté récemment pour des douleurs lombaires. Le PSA est à 58 ng/mL. Le scanner thoraco-abdomino-pelvien retrouve plusieurs lésions d’allure ostéolytique au niveau du corps de L1 et des cinquième et sixième côtes droites.
Question 12 - Quelles sont vos options thérapeutiques pour ce patient ?
Le patient est donc au stade métastatique hormono-naïf. En cas de population à haut risque ou de forte masse tumorale (ce qui est le cas ici), le traitement standard associe désormais à l’hormonothérapie soit de l’acétate d’abiratérone, soit une chimiothérapie par docétaxel. La radiothérapie est possible au niveau des métastases osseuses douloureuses.
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’AFU. Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
Question 13 - Vous prescrivez donc un antagoniste de la LH-RH ainsi que de l’acétate d’abiratérone. Quel est votre bilan préthérapeutique ?
Avant hormonothérapie, il est recommandé de dépister les facteurs de risque cardiovasculaire, l’ostéopénie et les facteurs de risque de chute. La prescription d’acétate d’abiratérone se surveille notamment par la prise de la tension artérielle et le suivi des transaminases.
Références : - "Item 307. Tumeurs de la prostate", La Revue du Praticien, vol. 60, n° 1, janvier 2010, pp. 113-120. - Rozet F et al. "Recommandations françaises du comité de cancérologie de l’AFU. Actualisation 2018-2020 : cancer de la prostate". Prog Urol, 2018.
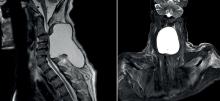
Quelques semaines plus tard le patient consulte aux urgences devant une aggravation des douleurs lombaires. Il retient difficilement ses urines depuis 2 jours. Vous retrouvez un signe de Babinski bilatéral.
Question 14 - Quelles sont les propositions exactes ?
La compression médullaire associe classiquement un syndrome rachidien (douleurs intenses, renforcées à l’effort, non calmées au repos, raideur rachidienne), un syndrome radiculaire lésionnel (douleurs de topographie constante dans le dermatome lésionnel) et un syndrome sous-lésionnel associant troubles moteurs (syndrome pyramidal), troubles sensitifs et troubles sphinctériens. Les troubles sphinctériens peuvent se voir autant dans la compression médullaire que dans le syndrome de la queue de cheval où ils apparaissent précocement. La bande ombilicale correspond au dermatome T10.
Référence :
- Collège des enseignants de neurologie. Compression médullaire non traumatique et syndrome de la queue de cheval.
- Collège des enseignants de neurologie. Compression médullaire non traumatique et syndrome de la queue de cheval.
Question 15 - Quel examen vous semble le plus urgent ?
L’examen urgent est en première intention l’IRM médullaire qui permet notamment d’évaluer la souffrance médullaire aiguë. La ponction lombaire est à proscrire car pouvant être à l’origine d’une décompensation brutale.
Référence :
- Collège des enseignants de neurologie. Compression médullaire non traumatique et syndrome de la queue de cheval.



- "Item 120. Ménopause et andropause - Partie : andropause", La Revue du Praticien, vol. 68, n° 9, novembre 2018, pp. e373-e377.
- Wang et al. (2008). "ISA, ISSAM, EAU, EAA and ASA recommendations: investigation, treatment and monitoring of late-onset hypogonadism in males". International Journal of Impotence Research.