M. V., 41 ans, droitier, est adressé aux urgences où vous exercez, pour un épisode de mouvements cloniques hémicorporels gauches durant près de 10 minutes, sans perte de connaissance, avec un teint bleuté.
Au décours, le patient est ralenti.
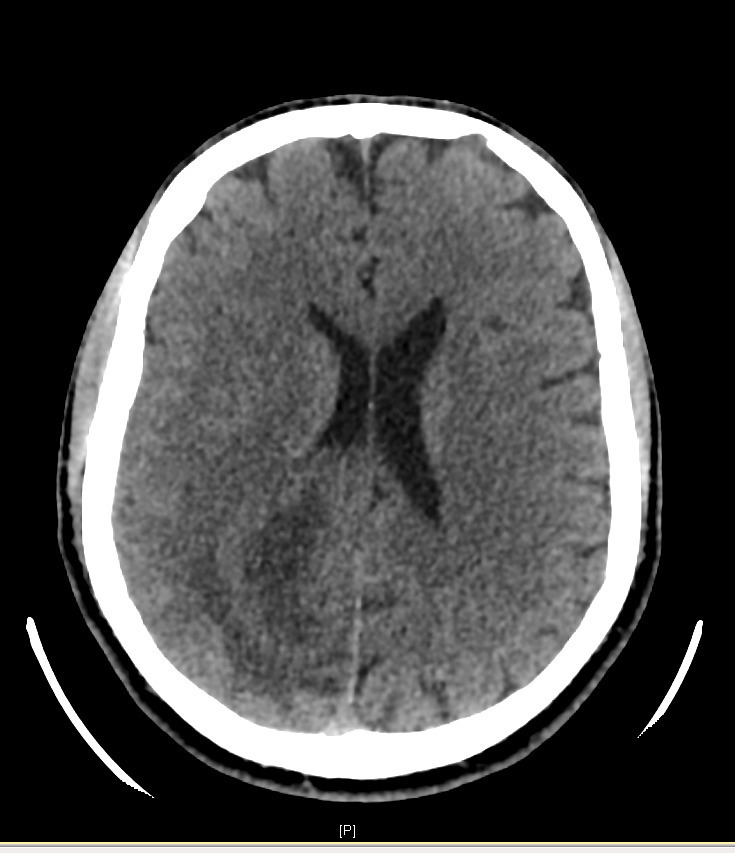
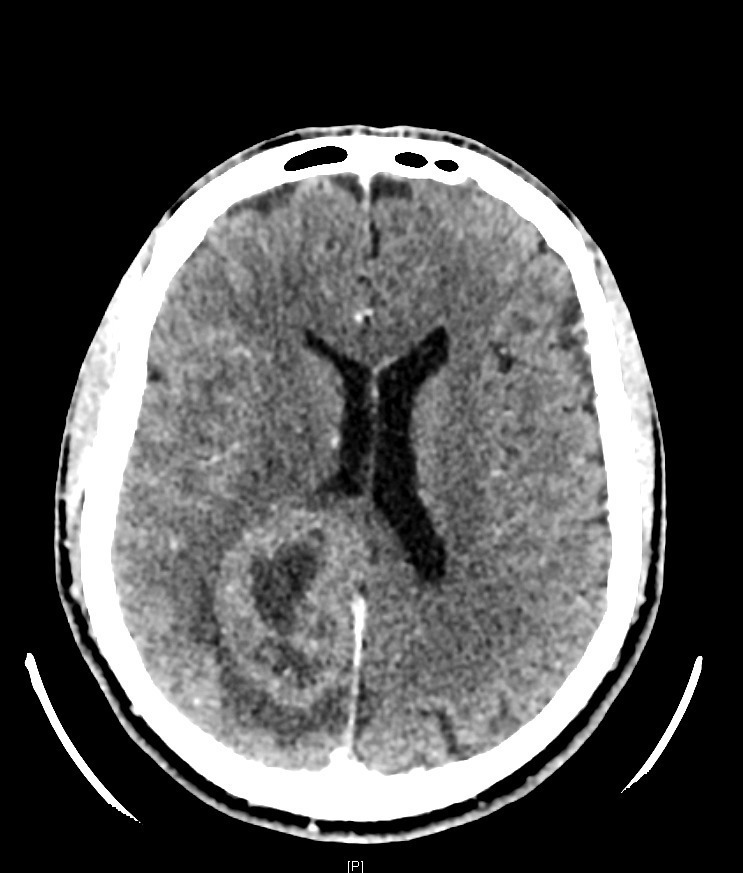
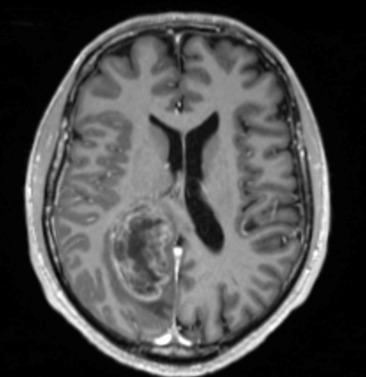
Son épouse ne rapporte pas d’antécédent particulier, il ne présente pas de troubles cognitifs. Elle signale tout de même que cela fait plusieurs fois qu’elle touche le bras gauche de son mari sans qu’il ne s’en aperçoive. De plus, il a récemment endommagé le rétroviseur côté conducteur de leur véhicule lors d’une manœuvre de stationnement. Il ne prend pas de traitement. Il ne fume pas et ne boit qu’occasionnellement. Il est sportif, en bon état général par ailleurs. Il se plaint parfois de céphalées avec sensation d’étaux, prédominantes à droite, qui résistaient aux antalgiques simples (paracétamol) depuis plus de 3 semaines.
Cliniquement, vous constatez une hémiparésie brachio-faciale gauche, apparue juste après l’épisode de mouvements anormaux et qui semble être en train de régresser selon les pompiers.
Au décours, le patient est ralenti.
Son épouse ne rapporte pas d’antécédent particulier, il ne présente pas de troubles cognitifs. Elle signale tout de même que cela fait plusieurs fois qu’elle touche le bras gauche de son mari sans qu’il ne s’en aperçoive. De plus, il a récemment endommagé le rétroviseur côté conducteur de leur véhicule lors d’une manœuvre de stationnement. Il ne prend pas de traitement. Il ne fume pas et ne boit qu’occasionnellement. Il est sportif, en bon état général par ailleurs. Il se plaint parfois de céphalées avec sensation d’étaux, prédominantes à droite, qui résistaient aux antalgiques simples (paracétamol) depuis plus de 3 semaines.
Cliniquement, vous constatez une hémiparésie brachio-faciale gauche, apparue juste après l’épisode de mouvements anormaux et qui semble être en train de régresser selon les pompiers.
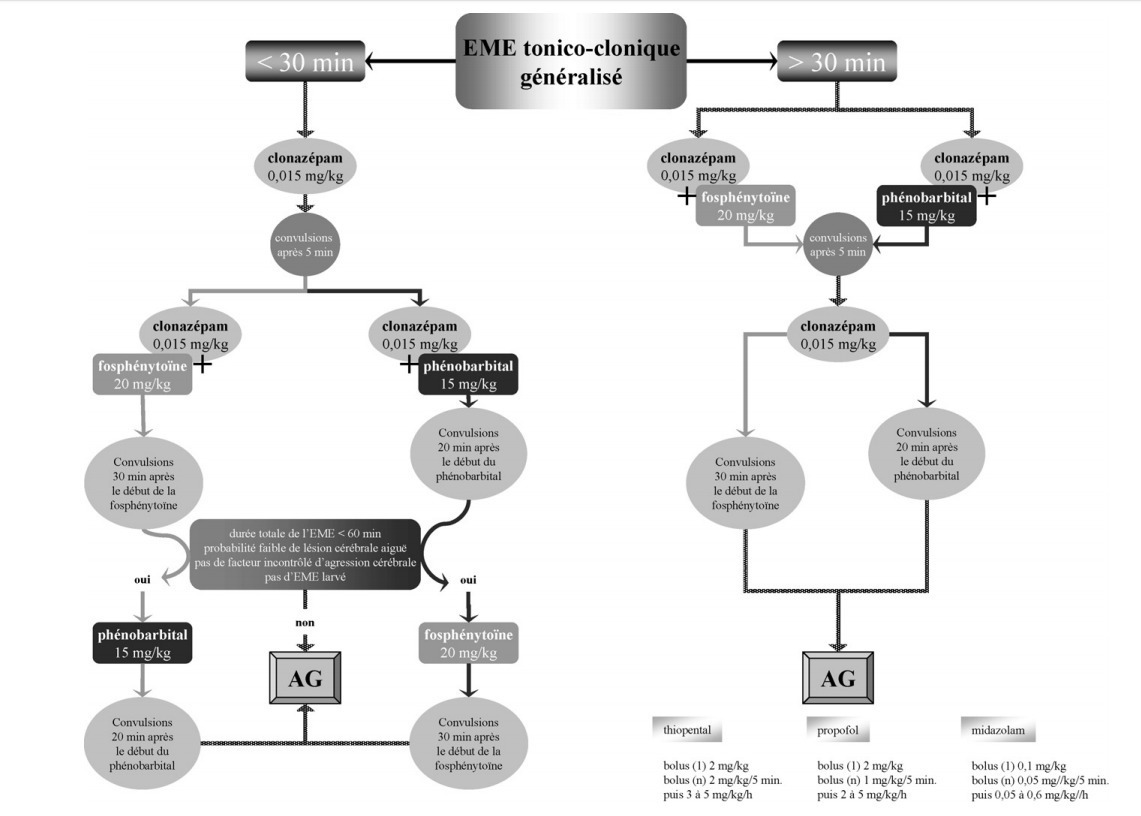
Question 1 : Le(s) diagnostic(s) que vous évoquez sur les données cliniques est (sont)



– durée ;
– mouvements anormaux (objectivés par un témoin) ;
– cyanose ;
– confusion postcritique.
À noter : la perte d’urine n’est pas spécifique d’une crise épileptique, on peut la retrouver dans une syncope.
Autres signes à rechercher :
– morsure latérale de langue ;
– sensation de déjà-vu, déjà-vécu avant la crise ;
– posture anormale avec hypertonie (dont la version).
Arguments pour une crise non épileptique psychogène (CNEP) :
– antécédents psychiatriques ;
– contexte de conflit, de stress ;
– mouvements de négation, balancement du bassin ;
– pleurs, bégaiements, résistance à l’ouverture des yeux ;
– activité motrice asynchrone et irrégulière s’arrêtant et reprenant ;
– conscience préservée au cours d’une activité motrice bilatérale.