Médecin dans une permanence d’accès aux soins de santé (PASS) en janvier, vous recevez en consultation Mme L., âgée de 27 ans. Elle se plaint en effet depuis quatre jours d’une fatigue intense, avec frissons et courbatures. Elle ne rapporte pas de toux ni de dyspnée d’effort, mais parle en revanche d’une odynophagie avec rhinorrhée.
Sans antécédent médical ou chirurgical particulier, elle ne fume pas et ne consomme pas d’alcool. Elle est née au Burkina Faso avant d’arriver en France en novembre dernier, après avoir transité par le Niger, la Lybie, la Tunisie, puis l’Italie. Elle travaille dans un restaurant sans être déclarée, et est en attente de traitement de sa demande d’asile. Elle réside dans un appartement avec six autres personnes.
Cliniquement, vous notez une fièvre à 38,2 °C sans altération des autres paramètres vitaux. L’examen clinique est sans anomalie notable – notamment à l’auscultation pulmonaire – en dehors d’une pharyngite érythémateuse sans augmentation de taille des amygdales et d’une discrète polyadénomégalie cervicale légèrement sensible.
Sans antécédent médical ou chirurgical particulier, elle ne fume pas et ne consomme pas d’alcool. Elle est née au Burkina Faso avant d’arriver en France en novembre dernier, après avoir transité par le Niger, la Lybie, la Tunisie, puis l’Italie. Elle travaille dans un restaurant sans être déclarée, et est en attente de traitement de sa demande d’asile. Elle réside dans un appartement avec six autres personnes.
Cliniquement, vous notez une fièvre à 38,2 °C sans altération des autres paramètres vitaux. L’examen clinique est sans anomalie notable – notamment à l’auscultation pulmonaire – en dehors d’une pharyngite érythémateuse sans augmentation de taille des amygdales et d’une discrète polyadénomégalie cervicale légèrement sensible.
Question 1 - Parmi les propositions suivantes concernant sa prise en soin, laquelle/lesquelles vous semble(nt) exacte(s) ?
Bien qu’elle soit en situation régulière sans être éligible à l’AME (séjour sur le territoire national de moins de trois mois), elle peut en effet être prise en soin dans le cadre de la PASS.
Vous décidez au vu du contexte de lui prescrire des examens complémentaires.
Vous décidez au vu du contexte de lui prescrire des examens complémentaires.
Question 2 - Sur le plan médical, quel est votre attitude à ce stade (une ou plusieurs réponses exactes) ?
Mme L. a un tableau de pharyngite fébrile. Virale dans la majorité des cas, la recherche par TDR d’une infection par Streptococcus pyogenes chez l’adulte (> 15 ans) se justifie seulement après avoir calculé le score de Mac-Isaac – qui se compose comme suit :
– âge > 45 ans : - 1 point ;
– fièvre > 38 °C : + 1 point ;
– absence de toux : + 1 point ;
– augmentation de volume ou exsudat amygdalien : + 1 point ;
– adénopathie cervicale antérieure sensible : + 1 point.
La fièvre avec adénopathie cervicale antérieure sans toux ni atteinte amygdalienne donne ici un score à 3 : la réalisation d’un TDR est justifiée, avec antibiothérapie seulement si le test revient positif.
Par ailleurs, toute fièvre de retour de zone d’endémie (< 3 mois) doit faire rechercher une infection à Plasmodium falciparum. Enfin, la recherche d’une primo-infection VIH paraît justifiée vu la présentation clinique et le parcours migratoire.
– âge > 45 ans : - 1 point ;
– fièvre > 38 °C : + 1 point ;
– absence de toux : + 1 point ;
– augmentation de volume ou exsudat amygdalien : + 1 point ;
– adénopathie cervicale antérieure sensible : + 1 point.
La fièvre avec adénopathie cervicale antérieure sans toux ni atteinte amygdalienne donne ici un score à 3 : la réalisation d’un TDR est justifiée, avec antibiothérapie seulement si le test revient positif.
Par ailleurs, toute fièvre de retour de zone d’endémie (< 3 mois) doit faire rechercher une infection à Plasmodium falciparum. Enfin, la recherche d’une primo-infection VIH paraît justifiée vu la présentation clinique et le parcours migratoire.
Après avoir calculé le score de Mac-Isaac, vous réalisez donc un test antigénique qui authentifie une pharyngite à Streptococcus pyogenes, dans un contexte de syndrome grippal. Vous prescrivez à ce titre un traitement par amoxicilline pendant six jours, en plus du traitement symptomatique – sans arrêt de travail.
Compte tenu de son parcours, vous souhaitez toutefois compléter sa prise en soin et dépister d’éventuelles pathologies acquises au Burkina Faso ou sur son trajet migratoire.
Compte tenu de son parcours, vous souhaitez toutefois compléter sa prise en soin et dépister d’éventuelles pathologies acquises au Burkina Faso ou sur son trajet migratoire.
Question 3 - Quel(s) dépistage(s) vous semble(nt) indiqué(s) dans sa situation ?
Il existe un bilan de santé systématique recommandé chez une personne migrante primo-arrivante (recommandations de la Société française de pathologie infectieuse de langue française [SPILF], de la Société française de pédiatrie [SFP] et de la Société française de lutte contre le sida [SFLS], juin 2024). Celle-ci comprend, entre autres :
– un interrogatoire et un examen clinique complet, incluant la recherche de troubles psychiatriques à l’aide d’échelles simplifiées (PHQ-4 pour les troubles anxieux et dépressifs, PC-PTSD-5 pour les syndromes de stress post-traumatique) – plus fréquents dans ces populations ;
– le dépistage de maladies non transmissibles : bandelette urinaire (BU), numération formule sanguine (NFS), créatinine et transaminases hépatiques, hormone chorionique gonadotrophique (β-hCG) pour les femmes en âge de procréer, +/- glycémie à jeun, bilan lipidique ou électrophorèse de l’hémoglobine selon l’âge et l’origine géographique ;
– le dépistage de maladies transmissibles : a minima, composé d’une sérologie VIH, VHB, VHC et d’une radiographie de thorax en cas d’origine d’un pays à forte incidence de tuberculose maladie. Il doit être complété entre autres par une sérologie schistosome en cas d’origine d’Afrique subsaharienne.
À noter, le dépistage d’une infection tuberculose latente par IGRA ou IDR n’est pris en charge que pour les sujets de moins de 18 ans ou de 18 à 40 ans en contact avec des enfants en bas âge (Haut Conseil de la santé publique [HCSP] 2019) – ce qui n’est pas le cas ici.
Enfin, ne pas oublier de dépister – surtout pour les femmes – les violences sexuelles, fréquemment subies sur le trajet migratoire (mutilation génitale féminine) mais aussi en France (précarité sociale et financière, chantage au logement ou aux papiers…). Penser également aux infections sexuellement transmissibles qui peuvent être associées, tout en en profitant pour évoquer les moyens de contraception ou un éventuel désir de grossesse.
– un interrogatoire et un examen clinique complet, incluant la recherche de troubles psychiatriques à l’aide d’échelles simplifiées (PHQ-4 pour les troubles anxieux et dépressifs, PC-PTSD-5 pour les syndromes de stress post-traumatique) – plus fréquents dans ces populations ;
– le dépistage de maladies non transmissibles : bandelette urinaire (BU), numération formule sanguine (NFS), créatinine et transaminases hépatiques, hormone chorionique gonadotrophique (β-hCG) pour les femmes en âge de procréer, +/- glycémie à jeun, bilan lipidique ou électrophorèse de l’hémoglobine selon l’âge et l’origine géographique ;
– le dépistage de maladies transmissibles : a minima, composé d’une sérologie VIH, VHB, VHC et d’une radiographie de thorax en cas d’origine d’un pays à forte incidence de tuberculose maladie. Il doit être complété entre autres par une sérologie schistosome en cas d’origine d’Afrique subsaharienne.
À noter, le dépistage d’une infection tuberculose latente par IGRA ou IDR n’est pris en charge que pour les sujets de moins de 18 ans ou de 18 à 40 ans en contact avec des enfants en bas âge (Haut Conseil de la santé publique [HCSP] 2019) – ce qui n’est pas le cas ici.
Enfin, ne pas oublier de dépister – surtout pour les femmes – les violences sexuelles, fréquemment subies sur le trajet migratoire (mutilation génitale féminine) mais aussi en France (précarité sociale et financière, chantage au logement ou aux papiers…). Penser également aux infections sexuellement transmissibles qui peuvent être associées, tout en en profitant pour évoquer les moyens de contraception ou un éventuel désir de grossesse.
Vous réalisez donc un dépistage qui révèle un état de stress post-traumatique et une drépanocytose SC. Elle ne semble pas avoir d’autre maladie non transmissible ou infectieuse (sérologies VIH et VHC négatives, VHB en faveur d’une infection ancienne « guérie », radiographie de thorax normale, test tréponémique négatif).
Elle précise qu’elle n’a pas reçu de vaccin depuis son enfance – et ne se souvient plus lesquels.
Elle précise qu’elle n’a pas reçu de vaccin depuis son enfance – et ne se souvient plus lesquels.
Question 4 - Pour compléter sa prise en soin, quel(s) vaccin(s) vous semble(nt) indiqué(s) dans sa situation ?
Recommandé, ne serait-ce que pour le rappel des 25 ans.
Recommandé du fait de la drépanocytose SC.
Non systématique, en dehors de situation à risque d’infection (hommes ayant des rapports sexuels avec des hommes [HSH]), ou en pédiatrie (de 1 à 18 ans) en cas de projet de nouveau séjour en zone d’endémie avec une sérologie négative.
En cas de doute, la recherche d’IgG anti-VHA permet de contrôler l’immunisation antérieure.
En cas de doute, la recherche d’IgG anti-VHA permet de contrôler l’immunisation antérieure.
Recommandé pour toute femme en âge de procréer séronégative (infections dans l’enfance moins fréquentes en pays tropicaux).
Recommandé pour toute femme en âge de procréer séronégative.
De manière générale, la mise à jour du calendrier vaccinal doit être faite pour satisfaire aux recommandations françaises en vigueur. Toutes les doses de vaccins reçues (preuve écrite) comptent, indépendamment du délai écoulé depuis la dernière dose. Si besoin, on peut aussi s’aider de sérologies post-infectieuses ou vaccinales (rougeole, rubéole, VZV, VHA…) ; et, en cas de doute résiduel, le rattrapage vaccinal reste indiqué (peu de danger à administrer des vaccins à une personne éventuellement déjà immune).
Il est recommandé de réaliser jusqu’à quatre injections durant la même séance – sans cumuler deux vaccins vivants atténués le même jour (voir les recommandations de la Haute Autorité de santé de décembre 2019).
Il est recommandé de réaliser jusqu’à quatre injections durant la même séance – sans cumuler deux vaccins vivants atténués le même jour (voir les recommandations de la Haute Autorité de santé de décembre 2019).
Un an plus tard, Mme L. consulte à nouveau à la PASS. Elle a en effet depuis trois mois une altération de l’état général, avec une sensation fébrile et des sueurs nocturnes. Elle se plaint par ailleurs de palpitations paroxystiques prédominant parfois au repos, avec une dyspnée d’effort mMRC2 sans toux ni expectoration.
Cliniquement, les paramètres vitaux sont peu altérés : fréquence cardiaque (FC) = 96/min ; pression artérielle (PA) = 134/67 mmHg ; température (T°) = 37,7 °C ; saturation en oxygène (SpO2) = 95 % en air ambiant. Vous ne notez pas d’anomalie particulière à l’examen cardiopulmonaire en dehors de la tachycardie et d’un souffle d’allure fonctionnel – notamment pas de pouls paradoxal. En revanche, vous identifiez de multiples adénopathies centimétriques (1 à 2 cm), sensibles, non adhérentes aux plans profonds en cervical postérieur, jugulo-carotidien, axillaire et inguinal ; associées à une discrète splénomégalie.
À noter qu’elle a pu depuis bénéficier du statut de réfugiée, même si elle vit toujours dans des conditions précaires sans travail déclaré.
Cliniquement, les paramètres vitaux sont peu altérés : fréquence cardiaque (FC) = 96/min ; pression artérielle (PA) = 134/67 mmHg ; température (T°) = 37,7 °C ; saturation en oxygène (SpO2) = 95 % en air ambiant. Vous ne notez pas d’anomalie particulière à l’examen cardiopulmonaire en dehors de la tachycardie et d’un souffle d’allure fonctionnel – notamment pas de pouls paradoxal. En revanche, vous identifiez de multiples adénopathies centimétriques (1 à 2 cm), sensibles, non adhérentes aux plans profonds en cervical postérieur, jugulo-carotidien, axillaire et inguinal ; associées à une discrète splénomégalie.
À noter qu’elle a pu depuis bénéficier du statut de réfugiée, même si elle vit toujours dans des conditions précaires sans travail déclaré.
Question 5 - Quelle est votre stratégie diagnostique (une ou plusieurs réponses exactes) ?
Il s’agit, pour résumer, d’un tableau de polyadénopathie avec syndrome B (syndrome fébrile, sueurs nocturnes) d’apparition subaiguë chez une patiente originaire du Burkina Faso.
Plusieurs hypothèses diagnostiques peuvent être évoquées à ce stade (maladie infectieuse, néoplasie, hémopathie, maladie auto-immune ou auto-inflammatoire…), et il faut d’abord s’attacher à éliminer les plus fréquentes ou les plus graves. La tachycardie – a fortiori dans un contexte de drépanocytose SC – peut orienter vers une anémie de cause centrale et périphérique ; ce qui justifie la NFS avec un frottis sanguin (syndrome mononucléosique, lymphocytose atypique ou blastose circulante, corps de Jolly sur une asplénie fonctionnelle…). De même pour un bilan biochimique (créatinine, ionogramme sanguin avec phosphore et calcémie pour un éventuel syndrome de lyse, LDH, électrophorèse des protéines sériques pour une hypogammaglobulinémie ou un pic monoclonal…).
À noter, une part non négligeable des infections rencontrées chez les sujets issus de l’immigration sont acquises en France, du fait – entre autres – de la précarité (promiscuité, dénutrition), de la méconnaissance de leurs droits et de problème d’accès aux soins (manque de dépistage, violences sexuelles). Il reste donc important de renouveler le dépistage d’une primo-infection VIH dans cette situation, même en cas de sérologie négative un an plus tôt.
Enfin, la présence d’un pouls paradoxal (pour rappel, chute de la pression artérielle systolique (PAS) de plus de 10 mmHg ou pouls moins perceptible avec l’inspiration profonde) et un argument clinique parmi d’autres pour une tamponnade (compression du ventricule gauche par le droit), et est loin d’être systématique.
Pour la TDM-TAP, l’injection de produit de contraste – en l’absence de contre-indication – est préférable pour permettre de mieux identifier les adénomégalies profondes ou les épanchements des séreuses (pleural, péricardique…).
Plusieurs hypothèses diagnostiques peuvent être évoquées à ce stade (maladie infectieuse, néoplasie, hémopathie, maladie auto-immune ou auto-inflammatoire…), et il faut d’abord s’attacher à éliminer les plus fréquentes ou les plus graves. La tachycardie – a fortiori dans un contexte de drépanocytose SC – peut orienter vers une anémie de cause centrale et périphérique ; ce qui justifie la NFS avec un frottis sanguin (syndrome mononucléosique, lymphocytose atypique ou blastose circulante, corps de Jolly sur une asplénie fonctionnelle…). De même pour un bilan biochimique (créatinine, ionogramme sanguin avec phosphore et calcémie pour un éventuel syndrome de lyse, LDH, électrophorèse des protéines sériques pour une hypogammaglobulinémie ou un pic monoclonal…).
À noter, une part non négligeable des infections rencontrées chez les sujets issus de l’immigration sont acquises en France, du fait – entre autres – de la précarité (promiscuité, dénutrition), de la méconnaissance de leurs droits et de problème d’accès aux soins (manque de dépistage, violences sexuelles). Il reste donc important de renouveler le dépistage d’une primo-infection VIH dans cette situation, même en cas de sérologie négative un an plus tôt.
Enfin, la présence d’un pouls paradoxal (pour rappel, chute de la pression artérielle systolique (PAS) de plus de 10 mmHg ou pouls moins perceptible avec l’inspiration profonde) et un argument clinique parmi d’autres pour une tamponnade (compression du ventricule gauche par le droit), et est loin d’être systématique.
Pour la TDM-TAP, l’injection de produit de contraste – en l’absence de contre-indication – est préférable pour permettre de mieux identifier les adénomégalies profondes ou les épanchements des séreuses (pleural, péricardique…).
Vous réalisez donc un bilan biologique qui retrouve :
– NFS : hémoglobine (Hb) = 9,6 g/dL ; volume globulaire moyen (VGM) = 78 fL ; plaquettes = 234 G/L ; neutrophiles = 4,5 G/L ; lymphocytes = 0,7 G/L. Pas d’anomalie rapportée au frottis sanguin.
– Biochimie : créatinine = 38 µmol/L ; urée = 4,2 mmol/L ; aspartate aminotransférase (ASAT) = 2N ; alanine aminotransférase (ALAT) = 2N ; gamma-glutamyl transférase (GGT) et phosphatase alcaline (PAL) normaux ; lactate déshydrogénase (LDH) = 700 UI/L (norme à 400 UI/L) ; protéine C réactive (CRP) = 90 mg/L.
– Électrophorèse des protéines : gammaglobulines = 25 g/L sans pic identifié.
– Sérologie VIH négative. Sérologie EBV : IgG VCA positifs, IgM VCA négatifs, anticorps anti-EBNA positifs ; sérologie CMV : IgG anti-CMV positifs, IgM anti-CMV négatifs.
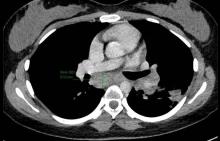
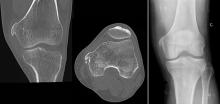
La TDM-TAP injectée identifie une polyadénomégalie diffuse sus- et sous-diaphragmatique sans signe de compression associé. La rate est mesurée à 15 cm de hauteur. Il n’existe pas d’anomalie en regard du parenchyme pulmonaire – en dehors d’un discret épanchement pleural bilatéral, associé à un rehaussement péricardique diffus. Aucune anomalie n’est rapportée à l’étage abdominal, notamment cæcal. En revanche, le compte-rendu rapporte un aspect de spondylodiscite L3-L4 avec volumineux abcès des parties molles.
L’échographie transthoracique (ETT) réalisée au décours identifie un discret épanchement péricardique sans retentissement notable sur la fonction cardiaque.
– NFS : hémoglobine (Hb) = 9,6 g/dL ; volume globulaire moyen (VGM) = 78 fL ; plaquettes = 234 G/L ; neutrophiles = 4,5 G/L ; lymphocytes = 0,7 G/L. Pas d’anomalie rapportée au frottis sanguin.
– Biochimie : créatinine = 38 µmol/L ; urée = 4,2 mmol/L ; aspartate aminotransférase (ASAT) = 2N ; alanine aminotransférase (ALAT) = 2N ; gamma-glutamyl transférase (GGT) et phosphatase alcaline (PAL) normaux ; lactate déshydrogénase (LDH) = 700 UI/L (norme à 400 UI/L) ; protéine C réactive (CRP) = 90 mg/L.
– Électrophorèse des protéines : gammaglobulines = 25 g/L sans pic identifié.
– Sérologie VIH négative. Sérologie EBV : IgG VCA positifs, IgM VCA négatifs, anticorps anti-EBNA positifs ; sérologie CMV : IgG anti-CMV positifs, IgM anti-CMV négatifs.
La TDM-TAP injectée identifie une polyadénomégalie diffuse sus- et sous-diaphragmatique sans signe de compression associé. La rate est mesurée à 15 cm de hauteur. Il n’existe pas d’anomalie en regard du parenchyme pulmonaire – en dehors d’un discret épanchement pleural bilatéral, associé à un rehaussement péricardique diffus. Aucune anomalie n’est rapportée à l’étage abdominal, notamment cæcal. En revanche, le compte-rendu rapporte un aspect de spondylodiscite L3-L4 avec volumineux abcès des parties molles.
L’échographie transthoracique (ETT) réalisée au décours identifie un discret épanchement péricardique sans retentissement notable sur la fonction cardiaque.
Question 6 - Quelle(s) affirmation(s) vous semble(nt) exacte(s) ?
L’IRM, dans le bilan d’extension des infections ostéoarticulaires, permet surtout d’apprécier l’atteinte des parties molles (en particulier des structures neurologiques).
La TDM injectée du rachis, en évaluant l’atteinte osseuse, permet d’avoir une appréciation de la statique rachidienne.
En cas de doute et en l’absence de contre-indication, seule la radiographie en charge permet d’éliminer une instabilité rachidienne.
La TDM injectée du rachis, en évaluant l’atteinte osseuse, permet d’avoir une appréciation de la statique rachidienne.
En cas de doute et en l’absence de contre-indication, seule la radiographie en charge permet d’éliminer une instabilité rachidienne.
Même explication que précédemment.
Définie habituellement si la rate dépasse 12 cm.
Les hémocultures restent habituellement rentables dans les infections ostéoarticulaires, même en l’absence de fièvre (50 % des cas).
Voir les recommandations de la Société de pathologie infectieuse de langue française (SPILF) 2022 – a fortiori en cas de suspicion de tuberculose osseuse (mal de Pott) ou de spondylodiscite à Staphylococcus aureus ++.
Vous réalisez donc une IRM du rachis entier qui identifie un volumineux abcès du psoas en regard de la lésion L3-L4 – sans retentissement notable sur les structures nerveuses. Sur avis orthopédique spécialisé dans le rachis, vous maintenez un alitement strict jusqu’à la confection d’un corset de maintien rigide.
En l’absence de documentation microbiologique non invasive, vous décidez de programmer une biopsie disco-vertébrale qui retrouve des granulomes épithélioïdes et gigantocellulaires avec nécrose caséeuse.
En l’absence de documentation microbiologique non invasive, vous décidez de programmer une biopsie disco-vertébrale qui retrouve des granulomes épithélioïdes et gigantocellulaires avec nécrose caséeuse.
Question 7 - Quelle(s) information(s) vous semble(nt) correcte(s) ?
La présence de granulomes épithélioïdes et gigantocellulaires avec nécrose caséeuse dans ce contexte oriente vers le diagnostic de tuberculose maladie – ici probablement de dissémination hématogène avec atteinte ganglionnaire, osseuse (spondylodiscite L3-L4) et péricardique.
Le traitement conventionnel (quadrithérapie par isoniazide, rifampicine, éthambutol, pyrazinamide pendant deux mois, puis bithérapie par isoniazide, rifampicine pendant quatre mois) permet habituellement, s’il est bien toléré, de guérir toutes les formes de tuberculose maladie. En première intention, les questions de diffusion – y compris dans l’os ou le système nerveux central – sont donc rarement un problème (bonne diffusion de la rifampicine dans l’os notamment).
Pour ce qui est de la corticothérapie adjuvante, elle est surtout indiquée en cas de tuberculose neuroméningée (réduction de la mortalité et des séquelles). Pour l’atteinte péricardique, l’efficacité sur la mortalité toutes causes confondues reste à ce jour débattue ; avec la balance bénéfice-risque à réévaluer selon le contexte clinique (voir : Wiysonge CS, Ntsekhe M, Thabane L, et al. Interventions for treating tuberculous pericarditis. Cochrane Database Syst Rev 2017;9(9):CD00526). Enfin, sauf compression mécanique ou syndrome de réponse inflammatoire systémique (SIRS), il n’existe pas d’indication formelle à une corticothérapie adjuvante en cas de tuberculose rachidienne.
Petit piège : si la tuberculose maladie est bien une maladie à déclaration obligatoire, ces déclarations sont à adresser à l’agence régionale de santé (ARS) qui transmet secondairement le dossier au CLAT le plus proche. Par ailleurs, il faut distinguer la notification simple (anonyme, à visée de surveillance épidémiologique sans réponse urgente à apporter [mésothéliome, VHB, tétanos…]) des maladies à notification et signalement – dont la tuberculose maladie fait partie (partie nominale et anonyme, impliquant une réponse urgente).
Le traitement conventionnel (quadrithérapie par isoniazide, rifampicine, éthambutol, pyrazinamide pendant deux mois, puis bithérapie par isoniazide, rifampicine pendant quatre mois) permet habituellement, s’il est bien toléré, de guérir toutes les formes de tuberculose maladie. En première intention, les questions de diffusion – y compris dans l’os ou le système nerveux central – sont donc rarement un problème (bonne diffusion de la rifampicine dans l’os notamment).
Pour ce qui est de la corticothérapie adjuvante, elle est surtout indiquée en cas de tuberculose neuroméningée (réduction de la mortalité et des séquelles). Pour l’atteinte péricardique, l’efficacité sur la mortalité toutes causes confondues reste à ce jour débattue ; avec la balance bénéfice-risque à réévaluer selon le contexte clinique (voir : Wiysonge CS, Ntsekhe M, Thabane L, et al. Interventions for treating tuberculous pericarditis. Cochrane Database Syst Rev 2017;9(9):CD00526). Enfin, sauf compression mécanique ou syndrome de réponse inflammatoire systémique (SIRS), il n’existe pas d’indication formelle à une corticothérapie adjuvante en cas de tuberculose rachidienne.
Petit piège : si la tuberculose maladie est bien une maladie à déclaration obligatoire, ces déclarations sont à adresser à l’agence régionale de santé (ARS) qui transmet secondairement le dossier au CLAT le plus proche. Par ailleurs, il faut distinguer la notification simple (anonyme, à visée de surveillance épidémiologique sans réponse urgente à apporter [mésothéliome, VHB, tétanos…]) des maladies à notification et signalement – dont la tuberculose maladie fait partie (partie nominale et anonyme, impliquant une réponse urgente).


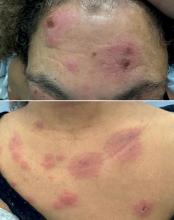
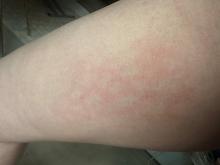
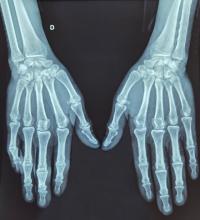
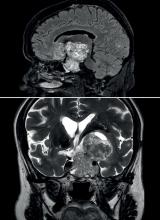
Dans tous les cas, il existe plusieurs acteurs qui permettent un accès aux soins gratuits en toute circonstance : PASS de l’hôpital public dans les grandes villes, centres gratuits d’information, de dépistage et de diagnostic (CeGIDD), centres de vaccination, protection maternelle infantile (PMI), centre de lutte antituberculeuse (CLAT) – en renfort du travail de certaines ONG en France.
En termes de couverture sociale, on distingue trois situations :
• Aide médicale d’État (AME, 0,4 % des dépenses annuelles de l’Assurance maladie), accessible seulement en cas de :
– situation irrégulière (absence de titre de séjour valide ou de demande d’asile en cours) ;
– présence de plus de trois mois sur le territoire français ;
– condition de ressource du foyer.
• Protection maladie universelle (PUMa) :
– situation régulière (titre de séjour valide ou demande d’asile en cours) ;
– présence en situation régulière de plus de trois mois sur le territoire français.
• Dispositif soins urgents et vitaux (DSUV) :
– destiné aux sujets non couverts par les dispositifs précédents (hors AME et PUMa) ;
– seulement en cas de situation où l’absence de soin mettrait en jeu le pronostic vital, ou pourrait conduire à une altération grave et durable de l’état de santé.
Ici, Mme L. est en situation régulière (demande d’asile), mais depuis moins de trois mois sur le territoire français. Elle ne peut donc bénéficier ni de l’AME ni de la PUMa. Par ailleurs, elle ne peut pas obtenir d’autorisation de travail pendant les six premiers mois suivant l’enregistrement de sa demande d’asile à l’Office français de protection des réfugiés apatrides (OFPRA) – et travaille donc de manière non déclarée. Elle ne peut pas à ce titre bénéficier d’un arrêt de travail.