[Mis à jour le 21/05/26]
Une patiente de 32 ans consulte aux urgences pour une altération de l’état général depuis 6 mois. Elle se plaint d’une toux persistante associée à de nombreux vomissements lors des efforts de toux. Elle a une fièvre et des frissons fluctuants depuis le mois de janvier.
On retrouve dans ses antécédents trois interruptions volontaires de grossesse (IVG), une rhinoplastie post-traumatique, un tabagisme actif (1,5 paquet par jour depuis l’âge de 14 ans, cannabis occasionnel). La patiente est allergique aux produits de contraste iodés (œdème de Quincke lors d’un scanner). Elle n’a pas séjourné outre-mer et on ne retrouve pas de contage infectieux récent.
Elle a un fils incarcéré depuis peu, âgé de 19 ans. Elle vit avec son second fils âgé de 6 ans, et est au chômage depuis six mois.
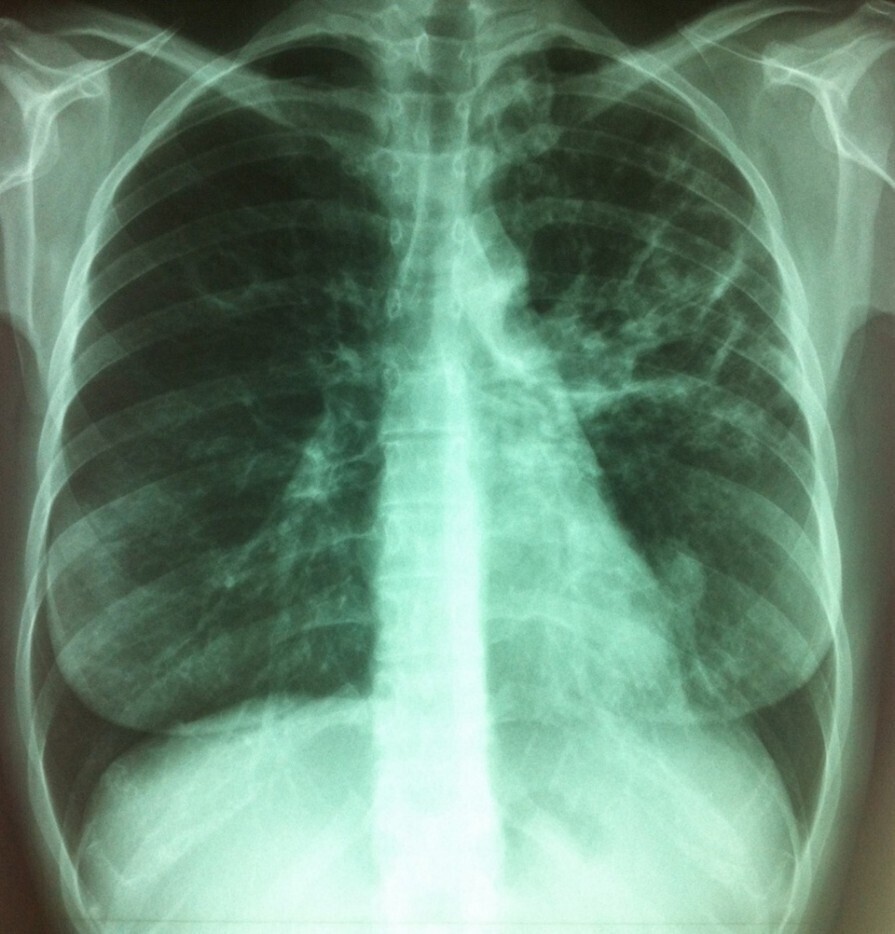
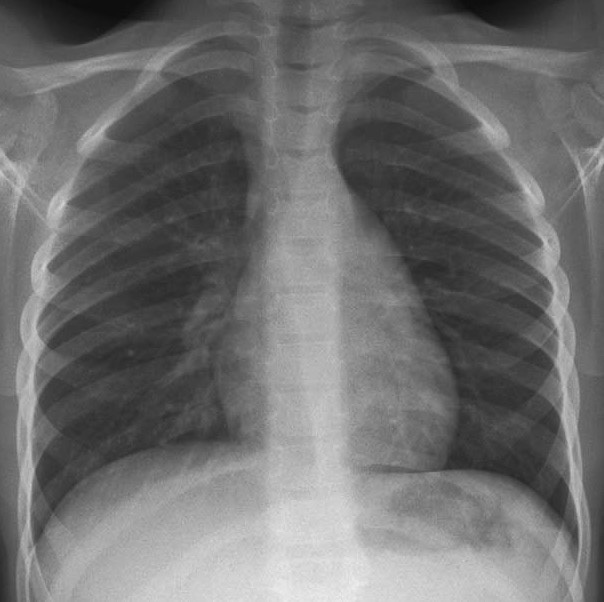
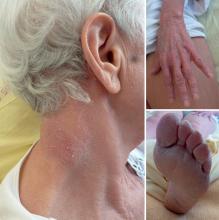
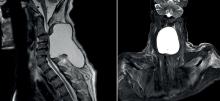
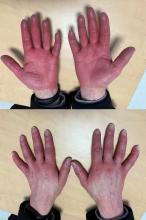
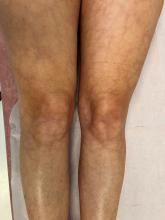
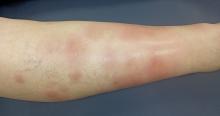
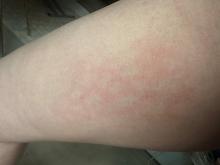
À l’entrée, elle pèse 46 kg pour 1,65 m (indice de masse corporelle = 18 kg/m2, poids de forme il y a 6 mois à 61 kg). Sa température est à 38,2 °C. L’auscultation pulmonaire est libre et symétrique. On retrouve une hépatosplénomégalie et quelques adénopathies cervicales centimétriques. Le reste de l’examen est sans particularité.
Voici les résultats du bilan biologique initial :
– Hb = 9,5 g/dL, VGM = 73,6 fL ;
– GB = 8 700/mm3, PNN = 6 584/mm3, Ly = 1 299/mm3, Eo = 157/mm3 ;
– urée = 1,6 mmol/L, créatininémie = 43 mmol/L, Na ± 135 mmol, K ± 3,1 mmol/L ;
– albuminémie = 28,2 g/L, Cac = 2,29 g/L ;
– CRP = 117 mg/L ;
– HCG = 0,8 ;
– ASAT = 10 UI/L, ALAT = 28 UI/L, PAL = 70 UI/L, gamma GT = 24 UI/L.
Une patiente de 32 ans consulte aux urgences pour une altération de l’état général depuis 6 mois. Elle se plaint d’une toux persistante associée à de nombreux vomissements lors des efforts de toux. Elle a une fièvre et des frissons fluctuants depuis le mois de janvier.
On retrouve dans ses antécédents trois interruptions volontaires de grossesse (IVG), une rhinoplastie post-traumatique, un tabagisme actif (1,5 paquet par jour depuis l’âge de 14 ans, cannabis occasionnel). La patiente est allergique aux produits de contraste iodés (œdème de Quincke lors d’un scanner). Elle n’a pas séjourné outre-mer et on ne retrouve pas de contage infectieux récent.
Elle a un fils incarcéré depuis peu, âgé de 19 ans. Elle vit avec son second fils âgé de 6 ans, et est au chômage depuis six mois.
À l’entrée, elle pèse 46 kg pour 1,65 m (indice de masse corporelle = 18 kg/m2, poids de forme il y a 6 mois à 61 kg). Sa température est à 38,2 °C. L’auscultation pulmonaire est libre et symétrique. On retrouve une hépatosplénomégalie et quelques adénopathies cervicales centimétriques. Le reste de l’examen est sans particularité.
Voici les résultats du bilan biologique initial :
– Hb = 9,5 g/dL, VGM = 73,6 fL ;
– GB = 8 700/mm3, PNN = 6 584/mm3, Ly = 1 299/mm3, Eo = 157/mm3 ;
– urée = 1,6 mmol/L, créatininémie = 43 mmol/L, Na ± 135 mmol, K ± 3,1 mmol/L ;
– albuminémie = 28,2 g/L, Cac = 2,29 g/L ;
– CRP = 117 mg/L ;
– HCG = 0,8 ;
– ASAT = 10 UI/L, ALAT = 28 UI/L, PAL = 70 UI/L, gamma GT = 24 UI/L.
Question 1 - L’anémie retrouvée sur ce bilan peut être reliée à (une ou plusieurs réponses exactes) :
Anémie macrocytaire arégénérative.
Anémie macrocytaire ou normocytaire régénérative.
Après avoir éliminé une carence martiale et une inflammation, une anémie microcytaire signe généralement une thalassémie. Attention l’électrophorèse de l’hémoglobine est parfois normale dans les alpha-thalassémies mineures.
Principales causes d’anémies microcytaires : carence martiale, inflammation, thalassémie.