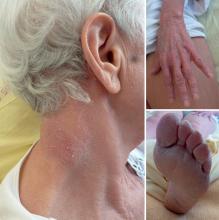
Vous recevez en consultation Mme R., 52 ans, pour sécheresse de la bouche depuis un an.
Question 1 - Que recherchez-vous à l’interrogatoire pour vous orienter devant ce tableau clinique (une ou plusieurs réponses exactes) ?
Anticholinergique. Les cholinergiques sont parasympathicomimétiques et peuvent induire des douleurs abdominales, des nausées, une diarrhée ou une bradycardie.
Oui, effet anticholinergique, notamment les anti-H1 (hydroxyzine, par exemple).
Atrophie secondaire des glandes salivaires.
Peut orienter vers une maladie auto-immune type maladie de Sjögren.
Peut orienter vers un authentique et sévère syndrome sec.
La cause de xérostomie la plus fréquente est de loin iatrogène : médicaments anticholinergiques (tricycliques, antihistaminiques…) et radiothérapie ORL.
Mme R. ne rapporte aucune prise médicamenteuse. Elle n’a pas d’antécédent particulier. L’interrogatoire retrouve surtout une fatigue. Elle vous dit aussi qu’elle a dû arrêter de porter ses lentilles en raison d’un trop grand inconfort.
Question 2 - Comment pouvez-vous avancer dans votre recherche étiologique (une ou plusieurs réponses exactes) ?
L’hypothyroïdie est une cause de syndrome sec et de fatigue.
Permet d’objectiver le syndrome sec buccal. Pathologique si inférieur à 0,1 mL/min.
Mesure du flux lacrymal par une bandelette placée sous la paupière. Pathologique si < 5 mm en cinq minutes.
N’apporte rien en première intention. On peut éventuellement faire réaliser une échographie des glandes salivaires par un utilisateur entraîné.
Devant l’association du syndrome sec oculaire et buccal et de la fatigue.
Devant un syndrome sec, après élimination des causes iatrogènes, on peut rechercher principalement :
– des causes endocriniennes : hypothyroïdie, diabète déséquilibré ;
– des causes auto-immunes : maladie de Sjögren notamment ;
– des causes infectieuses, rares, en éliminant le virus de l’immunodéficience humaine (VIH) et le virus de l’hépatite C (VHC) ;
Les causes locales notamment l’obstruction des glandes salivaires, les infections, les tumeurs ne s’associent pas à une xérophtalmie.
– des causes endocriniennes : hypothyroïdie, diabète déséquilibré ;
– des causes auto-immunes : maladie de Sjögren notamment ;
– des causes infectieuses, rares, en éliminant le virus de l’immunodéficience humaine (VIH) et le virus de l’hépatite C (VHC) ;
Les causes locales notamment l’obstruction des glandes salivaires, les infections, les tumeurs ne s’associent pas à une xérophtalmie.
Mme R. a un flux salivaire à 0,2 mL en 5 min. L’examen ophtalmologique révèle une kératoconjonctivite.
La biologie montre :
– hémoglobine = 12,5 g/dL ; plaquettes = 250 G/L ; leucocytes = 4,5 G/L, polynucléaires neutrophiles (PNN) = 3,2 G/L, lymphocytes = 0,9 G/L, monocytes = 0,3 G/L, éosinophiles = 0,1 G/L ;
– créatinine = 61 µmol/L ;
– bilan hépatique normal ;
– anticorps antinucléaires = 1/640, spécificité en cours ;
– facteur rhumatoïde (FR) positif ;
– hypergammaglobulinémie polyclonale à 16 g/L ;
– protéine C réactive (CRP) = 2 mg/L.
La biologie montre :
– hémoglobine = 12,5 g/dL ; plaquettes = 250 G/L ; leucocytes = 4,5 G/L, polynucléaires neutrophiles (PNN) = 3,2 G/L, lymphocytes = 0,9 G/L, monocytes = 0,3 G/L, éosinophiles = 0,1 G/L ;
– créatinine = 61 µmol/L ;
– bilan hépatique normal ;
– anticorps antinucléaires = 1/640, spécificité en cours ;
– facteur rhumatoïde (FR) positif ;
– hypergammaglobulinémie polyclonale à 16 g/L ;
– protéine C réactive (CRP) = 2 mg/L.
Question 3 - Quel diagnostic vous paraît le plus probable ?
Aucun élément clinique en faveur notamment pas d’arthrite. Le FR n’est pas spécifique de la PR.
Possible mais le syndrome sec oriente vraiment vers la maladie de Sjögren.
Pas d’anticorps antinucléaires ou de FR, rarement syndrome sec.
Lymphopénie et hypergammaglobulinémie évocatrices mais pas de syndrome sec, pas d’anticorps antinucléaires dans le VIH.
Les symptômes les plus fréquents de maladie de Sjögren sont la triade :
– syndrome sec : xérostomie (caries, candidose…), xérophtalmie, sécheresse vaginale et cutanée ;
– fatigue ;
– douleurs diffuses.
Elle peut se compliquer de manifestations systémiques graves (neuropathie, pneumonie interstitielle, néphropathie tubulaire, cryoglobulinémie…) et de lymphomes.
Les anticorps antinucléaires sont généralement positifs avec une spécificité anti-Ro60/SSA (ou SSB).
Sur le plan biologique, on peut retrouver également une hypergammaglobulinémie, un facteur rhumatoïde, une consommation du complément.
– syndrome sec : xérostomie (caries, candidose…), xérophtalmie, sécheresse vaginale et cutanée ;
– fatigue ;
– douleurs diffuses.
Elle peut se compliquer de manifestations systémiques graves (neuropathie, pneumonie interstitielle, néphropathie tubulaire, cryoglobulinémie…) et de lymphomes.
Les anticorps antinucléaires sont généralement positifs avec une spécificité anti-Ro60/SSA (ou SSB).
Sur le plan biologique, on peut retrouver également une hypergammaglobulinémie, un facteur rhumatoïde, une consommation du complément.
Vous évoquez une maladie de Sjögren.
Question 4 - Quel(s) examen(s) vous permet(tent) de confirmer votre diagnostic ?
Les plus spécifiques de la maladie de Sjögren.
Spécifiques du lupus.
Tissu frais pas nécessaire : l’analyse histologique se fait sur tissu fixé et recherche un infiltrat lymphocytaire par coloration HE.
Le frais est nécessaire dans la BGSA pour la caractérisation des dépôts d’amylose.
Le frais est nécessaire dans la BGSA pour la caractérisation des dépôts d’amylose.
Pas d’atteinte cutanée dans la maladie de Sjögren. Oriente vers un lupus ou une dermatomyosite.
Pas de granulome dans la maladie de Sjögren. Oriente vers une sarcoïdose.
Le diagnostic de maladie de Sjögren repose sur l’association d’un syndrome sec objectivé et de critères immunologiques (anti-SSA) ou histologiques (présence d’une infiltration lymphocytaire = focus à la BGSA), après élimination des causes iatrogènes.
Vous faites le diagnostic d’une maladie de Sjögren chez cette patiente que vous avez traitée de façon symptomatique pour son syndrome sec.
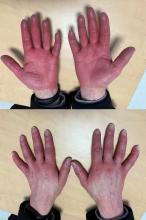
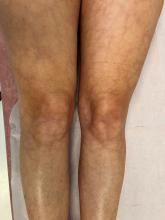
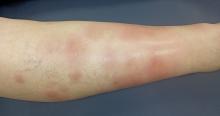
Elle revient vous voir un an plus tard pour un purpura des membres inférieurs. Elle décrit également une sensation de décharges électriques dans les jambes.
Elle revient vous voir un an plus tard pour un purpura des membres inférieurs. Elle décrit également une sensation de décharges électriques dans les jambes.
Question 5 - Quel(s) élément(s) vous oriente(nt) vers un purpura vasculaire ?
Les lésions infiltrées peuvent être douloureuses.
Plutôt le signe d’une thrombopénie.
Atteinte des muqueuses en faveur d’une thrombopénie.
La présence de paresthésies oriente vers une atteinte neurologique périphérique associée à une vascularite des petits vaisseaux.
Le purpura vasculaire est déclive et prédomine sur les membres inférieurs, les chevilles.
Les caractéristiques cliniques des grandes classes de purpura sont :
Purpura vasculaire :
– infiltré voire douloureux ;
– déclive ;
– nécrose possible ;
– association à fièvre, altération de l’état général (AEG), myalgies, arthralgies, douleurs abdominales, neuropathie.
Purpura thrombopénique :
– non infiltré ;
– pétéchies diffuses, ecchymoses ;
– atteinte muqueuse ;
– pas de prédominance déclive.
Purpura par fragilité vasculaire (purpura de Bateman) :
– non infiltré ;
– ecchymoses ;
– peu fine et fragile ;
– localisation aux zones traumatiques ;
– indolore.
Purpura vasculaire :
– infiltré voire douloureux ;
– déclive ;
– nécrose possible ;
– association à fièvre, altération de l’état général (AEG), myalgies, arthralgies, douleurs abdominales, neuropathie.
Purpura thrombopénique :
– non infiltré ;
– pétéchies diffuses, ecchymoses ;
– atteinte muqueuse ;
– pas de prédominance déclive.
Purpura par fragilité vasculaire (purpura de Bateman) :
– non infiltré ;
– ecchymoses ;
– peu fine et fragile ;
– localisation aux zones traumatiques ;
– indolore.
L’examen clinique est en faveur d’un purpura vasculaire.
La patiente rapporte également une grande asthénie et des douleurs articulaires.
La patiente rapporte également une grande asthénie et des douleurs articulaires.
Question 6 - Quels examens paracliniques proposez-vous dans ce contexte ?
Recherche d’une protéinurie et d’une hématurie en faveur d’une atteinte rénale associée.
Pas en première intention, traumatique.
Profonde pour étudier les vaisseaux, avec immunofluorescence.
Clinique évocatrice d’une vascularite des petits vaisseaux.
Oriente le diagnostic si consommation du C4 vers une cryoglobulinémie dans le contexte de maladie de Sjögren.
La biopsie cutanée dans le cadre d’un purpura vasculaire doit être faite sur une lésion récente, infiltrée en évitant les lésions nécrotiques ou infectées. Elle doit atteindre le derme profond voire l’hypoderme (une biopsie trop superficielle peut être faussement négative). Deux biopsies doivent être réalisées : une pour l’histologie standard et une en frais au bord d’une lésion pour l’immunofluorescence directe.
L’histologie cutanée montre une vascularite leucocytoclasique avec dépôts d’immunoglobulines IgM/IgG et de complément. La protéinurie est négative. La fraction C3 du complément est normale mais la fraction C4 est effondrée. La numération formule sanguine (NFS) est normale. La CRP est à 16 mg/L.
Les anticorps antinucléaires sont toujours positifs avec une spécificité anti-Ro60/SSA. La recherche d’anticorps anticytoplasme des polynucléaires neutrophiles (ANCA) est négative. Le facteur rhumatoïde est fortement positif. Les sérologies VIH, VHB, VHC sont négatives.
L’électroneuromyogramme montre une neuropathie axonale à type de mononeuropathie multiple.
Les anticorps antinucléaires sont toujours positifs avec une spécificité anti-Ro60/SSA. La recherche d’anticorps anticytoplasme des polynucléaires neutrophiles (ANCA) est négative. Le facteur rhumatoïde est fortement positif. Les sérologies VIH, VHB, VHC sont négatives.
L’électroneuromyogramme montre une neuropathie axonale à type de mononeuropathie multiple.
Question 7 - Devant l’ensemble de ces éléments et du contexte clinique, quel diagnostic vous paraît le plus probable ?
Neuropathie rare dans le purpura rhumatoïde. Plus fréquemment associé à une néphropathie à IgA et des douleurs abdominales. Dépôts d’IgA à la biopsie cutanée. Complément normal.
Possible mais peu d’élément clinique en faveur et n’expliquerait pas l’atteinte neurologique.
Purpura rare, atteinte cutanée plutôt en rapport avec des nodules sous-cutanés, un livedo ou des ulcérations. Complément normal. Souvent associé au VHB.
ANCA négatifs.
La vascularite cryoglobulinémique se caractérise par la triade purpura vasculaire, asthénie, arthralgies. S’y associent parfois une neuropathie périphérique et une atteinte rénale.
La cause la plus fréquente est l’hépatite C mais elle peut également survenir dans un contexte de maladie auto-immune, notamment la maladie de Sjögren, ou d’une hémopathie lymphoïde.
Les signes biologiques évocateurs sont :
– cyroglobuline positive ;
– C4 effondré ;
– facteur rhumatoïde positif (la cryoglobuline mixte responsable des vascularites cryoglobulinémiques est causée par un anticorps dirigé contre la fraction constante des immunoglobulines, soit la définition du facteur rhumatoïde).
La cause la plus fréquente est l’hépatite C mais elle peut également survenir dans un contexte de maladie auto-immune, notamment la maladie de Sjögren, ou d’une hémopathie lymphoïde.
Les signes biologiques évocateurs sont :
– cyroglobuline positive ;
– C4 effondré ;
– facteur rhumatoïde positif (la cryoglobuline mixte responsable des vascularites cryoglobulinémiques est causée par un anticorps dirigé contre la fraction constante des immunoglobulines, soit la définition du facteur rhumatoïde).