Vous recevez M. G., 71 ans, dans votre cabinet de médecine générale, qui se plaint de dyspnée à l’effort depuis dix jours, associée à une douleur précordiale gauche apparue secondairement et irradiant vers l’omoplate gauche. Cette douleur est permanente, non reproduite à la palpation, inchangée à l’antéflexion, non majorée à l’inspiration profonde ou à la toux. Il n’a pas eu de fièvre.
Dans ses antécédents, on note :
– diabète de type 2 traité par metformine 850 mg une fois par jour ;
– hypertension artérielle traitée par bisoprolol (bêtabloquants) ;
– thrombose veineuse profonde (TVP) de la jambe droite en 2018 à la suite d’une chirurgie du genou ;
– tabac sevré depuis trente ans ;
– surpoids.
Il est vacciné avec trois doses contre le Covid-19.
À l’examen clinique, vous retrouvez :
– score de Glasgow = 15 ; apyrétique ; hémodynamique stable (fréquence cardiaque [FC] = 75/min, tension artérielle [TA] = 136/75 mmHg aux deux bras, saturation en oxygène = 94 % en air ambiant) ;
– bruits du cœur réguliers sans souffle, pas de surcharge volémique, douleur thoracique non reproduite à la palpation, pouls périphériques perçus ;
– auscultation claire, sans bruit surajouté, pas de foyer, pas d’hémoptysie, murmure vésiculaire symétrique, mollets souples et indolores ;
– examen digestif et urologique sans particularité.
Dans ses antécédents, on note :
– diabète de type 2 traité par metformine 850 mg une fois par jour ;
– hypertension artérielle traitée par bisoprolol (bêtabloquants) ;
– thrombose veineuse profonde (TVP) de la jambe droite en 2018 à la suite d’une chirurgie du genou ;
– tabac sevré depuis trente ans ;
– surpoids.
Il est vacciné avec trois doses contre le Covid-19.
À l’examen clinique, vous retrouvez :
– score de Glasgow = 15 ; apyrétique ; hémodynamique stable (fréquence cardiaque [FC] = 75/min, tension artérielle [TA] = 136/75 mmHg aux deux bras, saturation en oxygène = 94 % en air ambiant) ;
– bruits du cœur réguliers sans souffle, pas de surcharge volémique, douleur thoracique non reproduite à la palpation, pouls périphériques perçus ;
– auscultation claire, sans bruit surajouté, pas de foyer, pas d’hémoptysie, murmure vésiculaire symétrique, mollets souples et indolores ;
– examen digestif et urologique sans particularité.
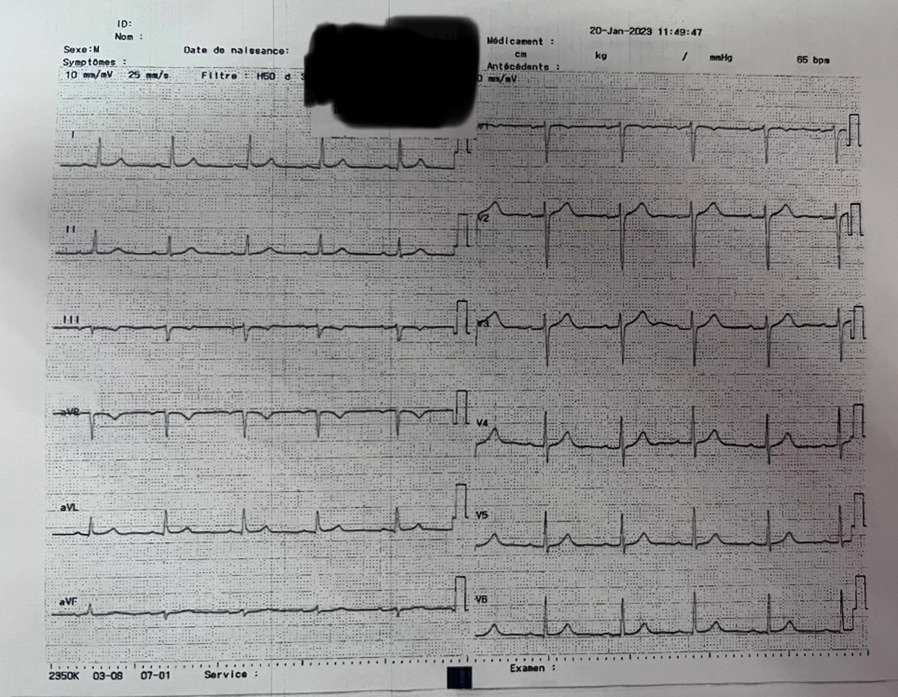
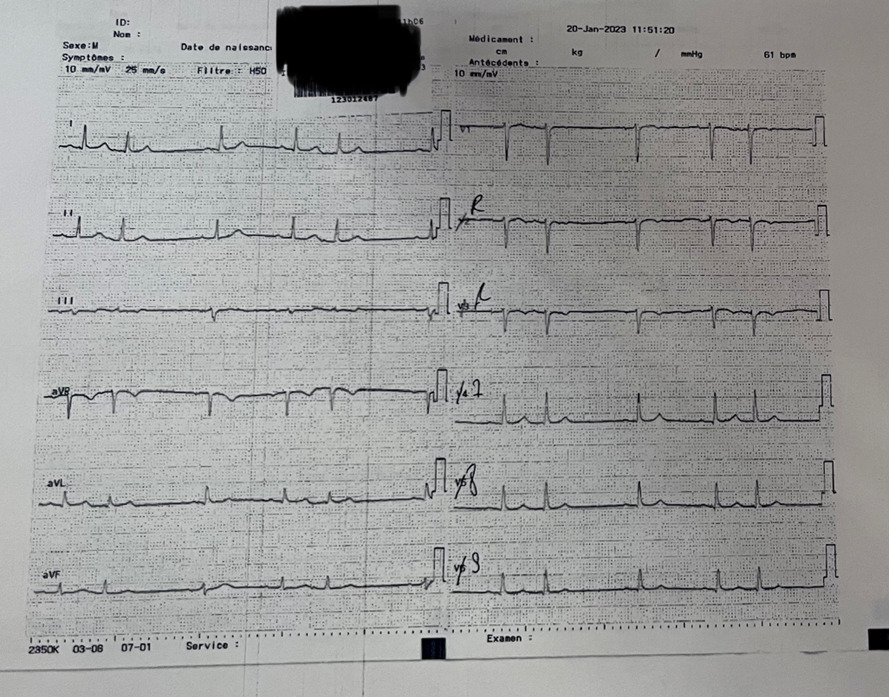
Question 1 - Quelle(s) est/sont votre/vos principale(s) hypothèse(s) diagnostique(s) ?
Contexte et douleur en défaveur de ce diagnostic.
Oui, douleur évocatrice, antécédent de TVP, dyspnée.
Pas de foyer auscultatoire, pas de fièvre, pas de toux.
À toujours évoquer devant une douleur thoracique avec facteurs de risque cardiovasculaire (diabète, surpoids).
Toujours y penser mais la douleur n’est pas typique, la tension est symétrique ainsi que les pouls périphériques n’expliqueraient pas la dyspnée.

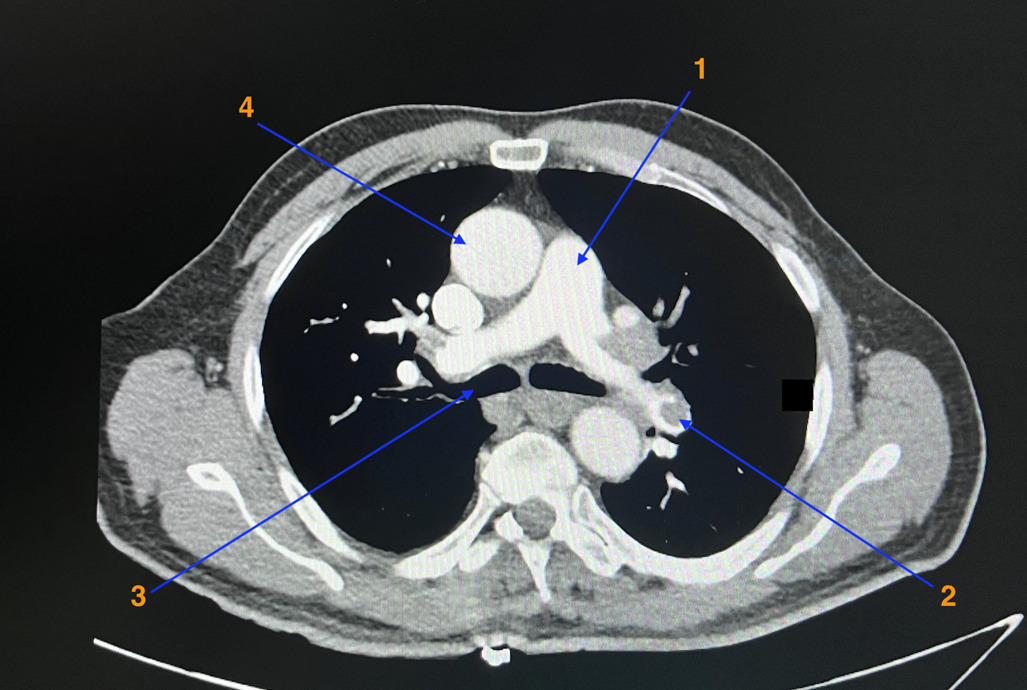
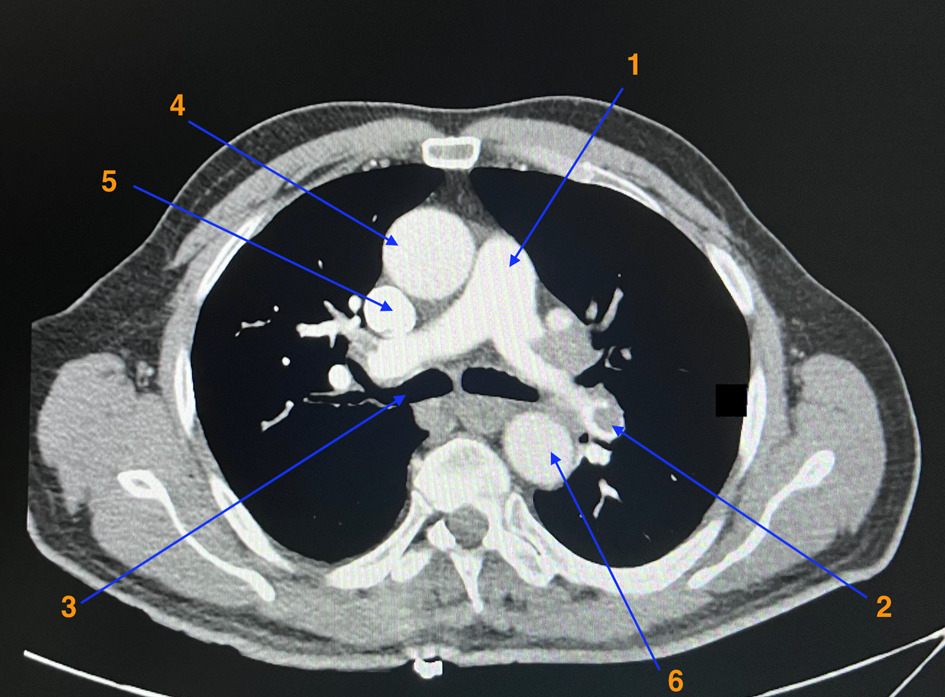



Signes généraux : fièvre modérée, parfois absente ou présente d’emblée, associée à des myalgies, à une asthénie.
Signes fonctionnels :
– douleur thoracique, rétrosternale ou précordiale gauche, permanente, résistante à la trinitrine, majorée en décubitus dorsal, à l’inspiration profonde et à la toux (impulsive), calmée par la position assise penchée en avant (antéflexion) ;
– dyspnée également soulagée par la position assise penchée en avant ou toux sèche.